Цель. Сравнить иммунологические, вирусологические и клинические исходы у лиц, начавших комбинированную антиретровирусную терапию (APT) в течение 6 мес. после серо-конверсии (группа раннего лечения), и улиц, у которых лечение было отложено (группа отложенного лечения).
Дизайн. Сравнение числа лимфоцитов CD4 и уровня РНК ВИЧ после окончания APT в группе раннего лечения и в период без APT в группе отложенного лечения проводилось с использованием кусочно-линейной смешанной модели. В исследование включали лиц с острой стадией ВИЧ-инфекции, у которых серо-конверсия наступила в период с 1 января 1996 г. и которым на момент серо-конверсии было не менее 15 лет. Лица, у которых в течение первых 6 мес. после серо-конверсии был выявлен СПИД или число лимфоцитов CD4 в двух и более измерений составляло менее 350/мкл, из исследования были исключены.
Результаты. Из 348 пациентов из группы раннего лечения 147 прекратили APT: 38 пациентов после 6 мес. лечения, 40 — после 6—12 мес. и 69 — после 12 мес. В первые 6 мес. после прекращения APT число лимфоцитов CD4 у этих пациентов снижалось быстрее, чем у пациентов из группы отложенного лечения (п = 675; р = 0,26), а в дальнейшем — одинаково. Спустя 6 мес. после отмены APT у пациентов, получавших лечение более 12 мес., число лимфоцитов CD4 после отмены APT было выше, чем у не получавших, а у тех, кто получал APT 12 мес. или менее, — таким же. Базальный уровень РНК ВИЧ в группах раннего и отложенного лечения был одинаковым (р = 0,57). Частота развития СПИДа в обеих группах была сходной, но смертность (в основном, не связанная со СПИДом) была выше в группе отложенного лечения (р = 0,05).
Выводы. Судя по полученным данным, кратковременная APT, начатая в первые 6 мес. после серо-конверсии, не влияет на базальную вирусную нагрузку. Отмечено также, что терапия оказывает небольшое положительное влияние на число лимфоцитов CD4, если длится более 12 мес. Отдаленные эффекты такой терапии неясны и нуждаются в дальнейшем изучении.
Введение
Приносит ли долгосрочную пользу APT, начатая в острой стадии ВИЧ-инфекции, — неизвестно. APT, начатая вскоре после сероконверсии, влияет на число лимфоцитов CD4 и вирусную нагрузку так же, как начатая в хронической стадии, или даже сильнее. Известно, что раннее лечение ВИЧ-1-инфекции усиливает ВИЧ-специфический иммунный ответ и обеспечивает более полное восстановление субпопуляций лимфоцитов CD4.412 Хотя тактика «бить вирус раньше, бить сильнее» сегодня уступила место более осторожному подходу, при котором решение о начале лечения основывается на числе лимфоцитов CD4, в текущих клинических рекомендациях лица с острой стадией ВИЧ-инфекции рассматриваются как особая группа пациентов, у которых может быть полезным безотлагательное начало APT.
Однако данные, касающиеся отдаленных эффектов APT, проводимой в острой стадии ВИЧ-инфекции, хотя и многочисленны, но к каким-то четким выводам придти не позволяют. Некоторые ранние исследования дали обнадеживающие результаты, продемонстрировав, что такая терапия замедляла снижение числа лимфоцитов CD4 и уменьшала вирусную нагрузку.4-711 В то же время последующие исследования показали, что APT в острой стадии не снижала базальную вирусную нагрузку, а устойчивым подавление вируса бывало редко.1617 Поскольку длительная APT связана с различными побочными эффектами18 21 и проблемами, связанными с соблюдением режима терапии,22,23 в качестве альтернативного варианта выбрана кратковременная терапия. Однако продолжительность такой терапии из-за нехватки данных определяется в основном произвольно.24,25
В этом исследовании мы проанализировали данные крупного кооперированного исследования, отобрав пациентов, у которых была выявлена острая стадия ВИЧ-инфекции. Мы сравнили число лимфоцитов CD4, уровень РНК ВИЧ и клинические показатели у пациентов, начавших APT в первые 6 мес. после серо-конверсии, и у пациентов с отложенным лечением не менее чем на 6 мес. после серо-конверсии.
Методы
Исследуемая популяция была набрана из числа участников международного исследования CASCADE, объединившего 23 исследовательские группы из Европы, Австралии и Канады.26 У всех участников была известна дата серо-конверсии к ВИЧ. Ее определяли разными методами, чаще всего за нее принимали дату, приходившуюся на середину периода между последним отрицательным и первым положительным исследованием на антитела к ВИЧ, при условии, что этот период не превышал 3 лет. К сентябрю 2006 г. число лиц с установленной датой серо-конверсии составило 17 240 человек, однако одна крупная когорта (п = 74 30) из исследования была исключена из-за отсутствия данных о заменах начатого лечения. Критериями включения в данное исследовании были: предполагаемая дата серо-конверсии в период после 1 января 1996 г., возраст ко времени серо-конверсии не менее 15 лет, интервал серо-конверсии (промежуток времени между последним отрицательным и первым положительным исследованием на антитела) менее 6 мес. или лабораторные данные, подтверждающие острую стадию инфекции (например, положительная ПЦР в отсутствие антител), наблюдение (с известным статусом по APT) не менее 6 мес., а также наличие не менее двух результатов определения числа лимфоцитов CD4 и не менее двух результатов измерения вирусной нагрузки за период наблюдения. Лица, у которых в двух или более измерениях число лимфоцитов CD4 было менее 350/мкл, а также те, у кого в течение 6 мес. от предполагаемой серо-конверсии возникли клинические проявления СПИДа, из исследования были исключены, т. к. они были отнесены в особую группу, которая с большей вероятностью нуждалась в APT.
Отобранные участники исследования были разделены на две группы: группа раннего лечения, которая начала APT в течение 6 мес. после серо-конверсии и получала ее не менее 30 дней, и группа отложенного лечения. Сравнение числа лимфоцитов CD4 и уровня РНК ВИЧ между группами было ограничено периодом от прекращения лечения до его возобновления в группе раннего лечения и периодом отсутствия APT в группе отложенного лечения. Под базальной вирусной нагрузкой понимали устоявшийся уровень РНК ВИЧ, достигнутый в первый год инфекции в отсутствие какого-либо лечения.
Сравнение клинических событий проводили за тот же период или за общее время наблюдения. Под комбинированной APT понимали схемы из трех или более препаратов двух классов (ненуклеозидные ингибиторы обратной транскриптазы — ННИОТ, ингибиторы протеазы или нуклеозидные ингибиторы обратной транскриптазы — НИОТ) либо схемы из трех НИОТ, одним из которых был абакавир. Прекращением лечения считали отмену всех антиретровирусных препаратов не менее чем на 30 дней.
Число лимфоцитов CD4 определяли методом проточной цитометрии, вирусную нагрузку — методом разветвленной ДНК, детекцией продуктов амплификации (NASBA) или ПЦР с обратной транскрипцией в зависимости от того, какой из методов был доступным в том или ином центре.
Статистический анализ
Повторные определения числа лимфоцитов CD4 были проанализированы с использованием кусочнолинейной смешанной модели, чтобы учесть корреляцию множественных измерений у одного и того же пациента.27 Модель допускала простое линейное повышение от серо-конверсии до прерывания ранней APT и двухфазное снижение в дальнейшем в точке изменения через 6 мес. после прекращения APT. Для описания естественного изменения числа лимфоцитов CD4 в группе отложенного лечения было достаточно простой линейной модели. Число лимфоцитов CD4 и уровень РНК ВИЧ были преобразованы в корень квадратный и log10 соответственно.28,29 Все показатели вирусной нагрузки
ниже границы определения были заменены на 1/2 пограничного уровня. Для оценки числа лимфоцитов CD4 в начале APT для группы отложенного лечения или возобновления лечения в группе раннего лечения с использованием всей доступной информации применяли модифицированный метод Каплана—Мейера, в котором временная шкала была заменена на обратную шкалу по числу лимфоцитов CD4.30 Для анализа данных о времени развития клинических проявлений СПИДа и смерти использованы модели пропорционального риска Кокса и лог-ранговый тест.
Анализ чувствительности
Мы повторили анализ данных о числе лимфоцитов CD4 с использованием двух более строгих определений раннего лечения: интервал тестирования на ВИЧ не более 3 мес. и начало APT в течение 3 мес., интервал тестирования на ВИЧ не более 1 мес. и начало APT в течение 1 мес. Для исследования влияния клинически выраженной острой лихорадочной фазы инфекции на динамику числа лимфоцитов CD4 мы проанализировали эти показатели отдельно для лиц с наличием и отсутствием клинических проявлений острой лихорадочной фазы.
Результаты
Из 9742 человек старше 15 лет на момент серо-конверсии у 3572 серо-конверсия наступила после 1 января 1996 г., из них у 1755 пациентов диагноз поставлен в течение 6 мес. после предполагаемой сероконверсии. Из последних 732 пациента были исключены из анализа по
следующим причинам: период наблюдения менее 6 мес. (п = 400), длительность APT в первые полгода после серо-конверсии менее 1 мес. (п = 21), поставлен клинический диагноз СПИДа в течение 6 мес. (п = 21), два или более измерений числа лимфоцитов CD4 были менее 350/мкл в течение 6 мес. после серо-конверсии (п = 97) или имелось менее двух показателей числа лимфоцитов CD4 и уровня РНК ВИЧ (п = 193).
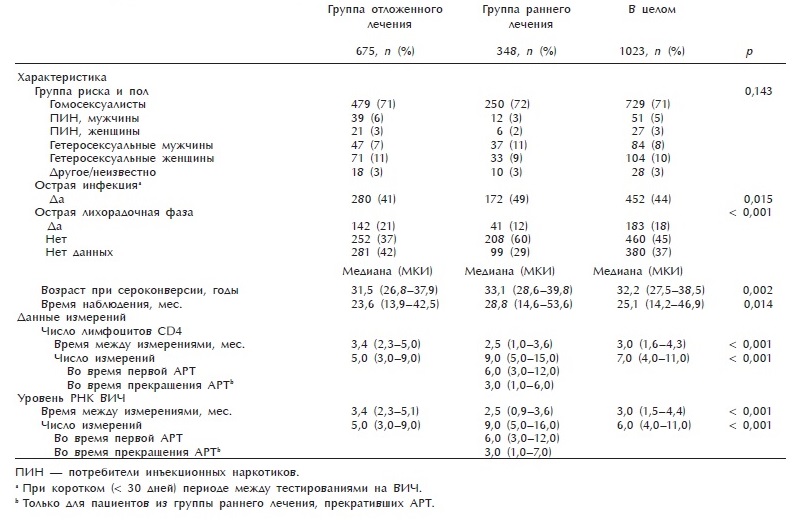
Из 1023 человек, включенных в анализ, 348 (34 %) вошли в группу раннего лечения и начали APT (медианный календарный год начала APT — 2000 г., межквартальный интервал (МКИ) — 1998—2002 гг.). Остальные 675 (66%) участников вошли в группу отложенного лечения, из которых 226 (34 %) начали APT в хронической фазе инфекции (медиана времени от серо-конверсии до начала APT 2,02 года, МКИ 1,13—3,54 года). Характеристика участников представлена в табл. 1.
Из 348 участников группы раннего лечения 147 (43%) прекратили прием всех антиретровирусных препаратов. Из них 38 пациентов получали лечение 6 мес. или менее (медиана длительности APT 3 мес., МКИ 1,7—4,5 мес.), 40 человек — 6—12 мес. (9,1; 7,2—10,9) и 69 — более 12 мес. (22,4; 16,3—38,3). Медиана наблюдения после прекращения лечения составила 15,2,9,1 и 11,2 мес. соответственно.
Динамика числа лимфоцитов CD4
На рис. 1 показан медианный уровень лимфоцитов CD4 в группах раннего и отложенного лечения. В группе раннего лечения динамика числа лимфоцитов CD4 представлена отдельно за период APT и после ее прекращения.
Таблица 1. Демографические и клинические характеристики участников исследования
В группе раннего лечения отмечалось существенное двухфазное повышение уровня лимфоцитов CD4 с резким подъемом в первые 6 мес. терапии (рис. 1, а). На рис. 1, b показано, что уровень лимфоцитов CD4 в группе раннего лечения быстро снижался после прекращения APT, причем более выраженно в первые 6 мес. По сравнению с группой отложенного лечения у участников группы раннего лечения после отмены всех антиретровирусных препаратов уровень лимфоцитов был несколько выше, чем в группе отложенного лечения, однако скорость снижения в обеих группах была одинаковой.
Следует отметить, однако, что все данные, касающиеся медианы числа лимфоцитов CD4, подвержены систематической ошибке отбора, т.к. лица с самыми низкими показателями с большей вероятностью начинали и возобновляли лечение, поэтому трактовать полученные данные нужно с осторожностью. То же самое относится и к показателям вирусной нагрузки.
На рис. 2, а представлены средние показатели, прогнозируемые по оценкам линейной смешанной модели. На рис. 2, b дополнительно показаны данные в зависимости от продолжительности ранней APT. Двухфазный характер прироста числа лимфоцитов CD4 на фоне APT в группе раннего лечения в нашей модели не учитывался, но это сделано намеренно, т. к. мы избежали использования более сложной модели, поскольку в центре нашего внимания была динамика уровня лимфоцитов CD4 после прекращения ранней APT. Быстрое снижение числа лимфоцитов в первое время после отмены APT сменяется более пологим изменением, сходным с наблюдаемым в группе отложенного лечения.
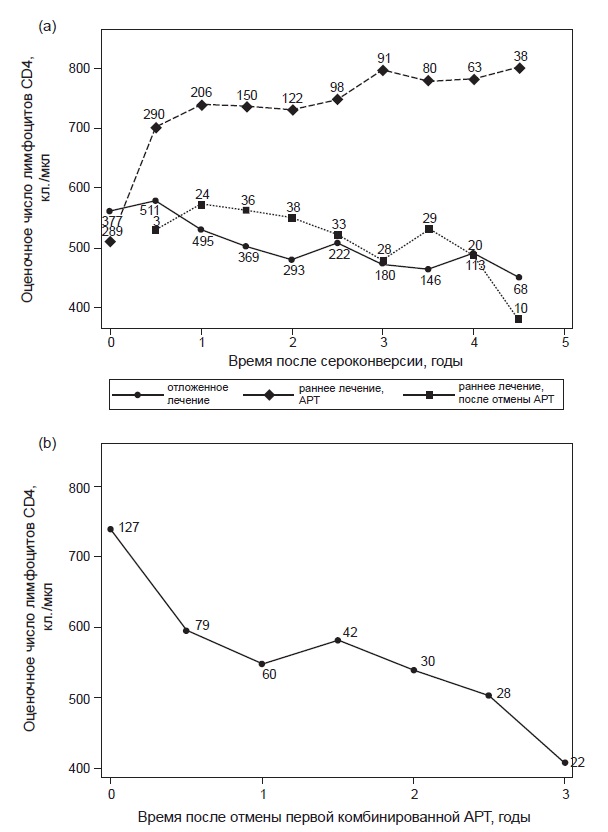
Рис. 1. Медиана уровня лимфоцитов CD4 в зависимости от (а) времени, прошедшего после сероконверсии, — отдельно для групп и периодов APT в группе раннего лечения; (b) времени после прекращения первой комбинированной APT (только для группы раннего лечения, прекративших APT). Числа соответствуют числу больных в каждой временной точке
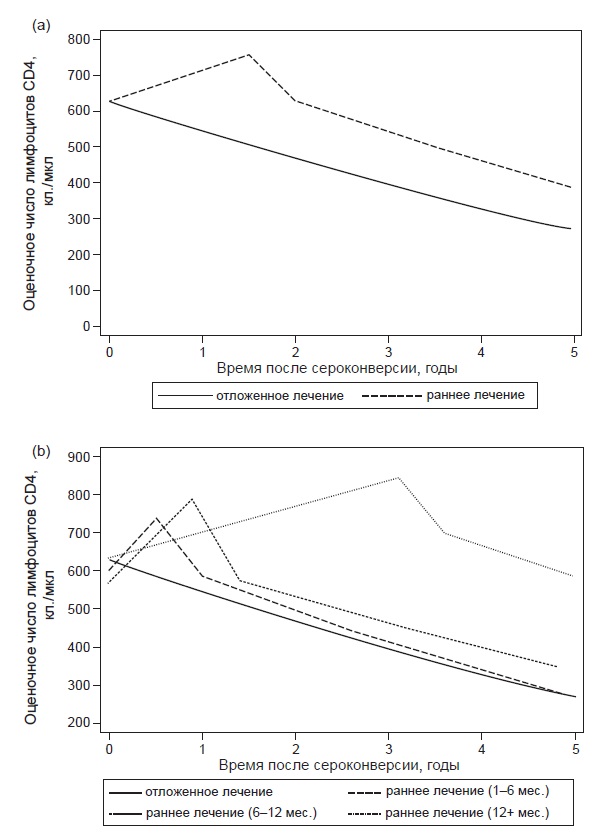
Рис. 2. Прогнозируемая динамика числа лимфоцитов CD4 в (а) группах раннего и отложенного лечения; (b) группах раннего и отложенного лечения и длительность первой APT
Оценочная скорость снижения уровня лимфоцитов CD4 в обеих группах приведена в табл. 2. Как видно из дан-ныхтабл. 2, средняя финальная скорость (после первых 6 мес.) в группе раннего лечения немного больше, чем в группе отложенного лечения, однако различия не существенны. У лиц, получавших раннюю APT до 12 мес., уровень лимфоцитов CD4 был сходным с таковым у не-леченных пациентов примерно в течение 6 мес. после прекращения лечения. У лиц, получавших APT более 12 мес., уровень лимфоцитов CD4 после прекращения APT был выше, чем у нелеченных. Для примера, у «типичного» пациента (с медианной продолжительностью
ранней APT в каждой подгруппе) с числом лимфоцитов CD4 550 (700)/мкл при сероконверсии можно ожидать, что через 5 лет после сероконверсии оно составит 234 (335)/мкл в случае отложенного лечения и 241 (343), 304 (418) и 430 (564)/мкл в случае раннего лечения длительностью до 6, 6—12 и более 12 мес. соответственно. Различия в числе лимфоцитов CD4 между группой отложенного лечения и подгруппами раннего лечения, получавшими лечение менее 6 или 6—12 мес., не были статистически значимыми. Однако в подгруппе, получавшей APT более 12 мес., период наблюдения после прекращения лечения был коротким (медиана 11,2 мес.) по сравнению с продолжительностью лечения (медиана 22,4 мес.); таким образом, полное сопоставление невозможно.
Динамика уровня РНК ВИЧ: базальная вирусная нагрузка
На рис. 3 показана динамика медианного уровня РНК ВИЧ (в логарифмической шкале) в группах раннего и отложенного лечения. После начала APT наблюдается быстрое снижение вирусной нагрузки, которое после прекращения APT сменяется быстрым ее повышением. Вирусная нагрузка у лиц из группы раннего лечения после отмены APT была сравнима с соответствующим уровнем у не-леченных участников из группы отложенного лечения.
Базальный уровень вирусной нагрузки оценивали путем подсчета среднего уровня РНК ВИЧ по всем измерениям у каждого участника, при условии что в группе отложенного лечения APT не была начата, а в группе раннего лечения APT была прекращена не менее чем на 6 мес. Все измерения, сделанные в течение первого года после серо-конверсии, были исключены. Средний базальный уровень вирусной нагрузки в группе отложенного лечения (4,3 logl0 копий/мл; 95%-й ДИ 4,14—4,46) и подгруппах раннего лечения длительностью до 6 (4,37; 4,01—4,73), 6—12 (4,09; 3,68—4,50) и более 12 мес. (4,18; 3,87—4,48) был сходным (р = 0,57).
Начало и возобновление комбинированной APT
Из 147 участников, прервавших APT, 90 (61 %) возобновили лечение. Из 675 пациентов в группе отложенного лечения 226 (34%) начали APT за период наблюдения. 25-й процент (95% ДИ) времени начала/ возобновления APT составил 3,5 (2,8—4,3) и 2,3 (2,0—2,6) года после серо-конверсии в группах раннего и отложенного лечения соответственно; отношение рисков 0,65 (95% ДИ 0,51 — 0,83), что свидетельствует о меньшей частоте начала/возобновления APT в группе раннего лечения. Однако, принимая во внимание промежуток времени, который пациенты из группы раннего лечения потратили на начальную APT, скорректированное отношение рисков составило 2,63 (2,05—3,37), что свидетельствует о том, что частота возобновления APT в группе раннего лечения существенно больше частоты начала APT в группе отложенного лечения. Исследуя вопрос о возобновлении APT в дальнейшем, мы исключили из анализа участников группы раннего лечения, которые не прерывали начальной APT во время наблюдения, и с помощью модели Каплана—Мейера подсчитали,30 что медиана лимфоцитов CD4 при начале/возобновлении APT составила 351 (95% ДИ 303—421) и 278 (95% ДИ 261—292)/мкл (р < 0,001) в группах раннего и отложенного лечения соответственно. Таким образом, в группе раннего лечения возобновление APT происходило в среднем при числе лимфоцитов на 80/мкл выше, чем начало APT в группе отложенного лечения. Даже после коррекции по наличию кинических проявлений острой лихорадочной фазы инфекции различия остались практически неизменными.
Клинические события
Летальных исходов не было ни в группе отложенного лечения за период без APT, ни в группе раннего лечения после возобновления APT. Клинические проявления СПИДа возникли у 6 (1,7%) из 348 участников группы раннего лечения и у 11 (1,6%) из 664 — отложенного (р = 0,776). В группе раннего лечения 4 из 6 случаев СПИДа возникли во время перерыва в APT. За весь период наблюдения число случаев СПИДа в обеих группах также было сходным: 13 (3,7 %) в группе раннего лечения и 20 (3 %) — отложенного (р = 0,95). За весь период наблюдения в группе раннего лечения умерло 2 (0,6%) пациента, а в группе отложенного лечения — 12 (1,8%). Статистическая значимость этой разницы между группами была пограничной (р = 0,05), однако следует заметить, что большинство летальных исходов (9 из 12) в группе отложенного лечения не было связано со СПИДом; 3 из них могли быть связаны с ВИЧ-инфекцией (бактериальная инфекция, заболевание органов дыхания, злокачественное новообразование, передозировки наркотиков, самоубийство и 3 случая с неустановленной причиной смерти). В группе раннего лечения одна смерть была связана со СПИДом, а другая — нет (передозировка наркотиков).
Анализ чувствительности
Анализ с использованием строгих критериев раннего лечения дал такие же результаты, как основной анализ (данные не приводятся). Результаты по участникам, у которых не было симптомов острой лихорадочной фазы, были сходны с таковыми основного анализа. Однако, как и ожидалось, у лиц, у которых были симптомы острой лихорадочной фазы и которые попали в группу отложенного лечения, число лимфоцитов CD4 в целом было ниже, чем у участников той же группы, у которых не было клинически выраженной фазы острой лихорадочной фазы; в результате разница между группами раннего и отложенного лечения была более выражена по сравнению с основным анализом (данные не приводятся).
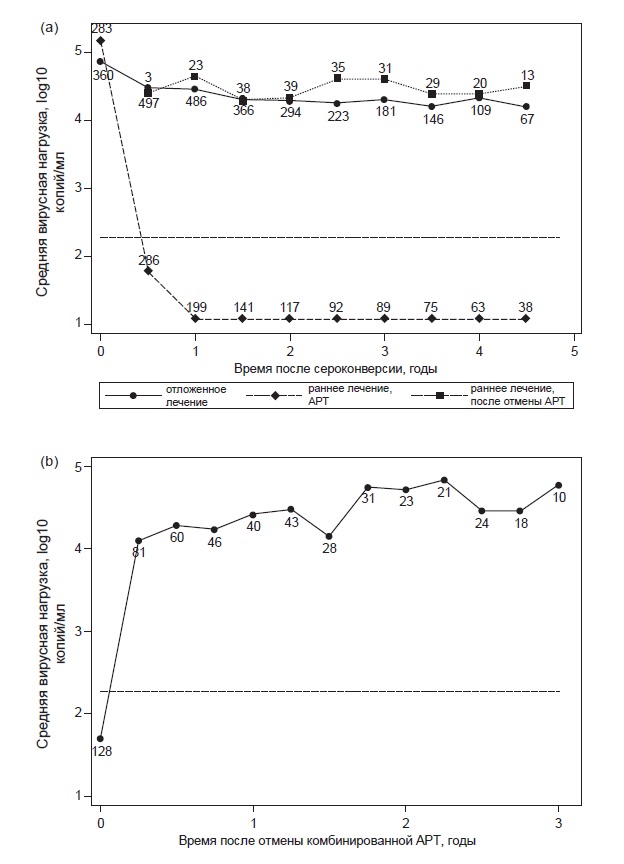
Рис. 3. Средняя вирусная нагрузка в зависимости от (а) времени, прошедшего после сероконверсии, — отдельно для групп и периодов APT в группе раннего лечения; (b) времени после прекращения первой комбинированной APT (только для группы раннего лечения, прекративших APT). Числа соответствуют числу больных в каждой временной точке. Горизонтальная пунктирная линия соответствует вирусной нагрузке 500 копий/мл
Обсуждение
Наше исследование показало, что любое раннее иммунологическое улучшение, достигнутое благодаря началу комбинированной APT в первые 6 мес. после серо-конверсии, скорее всего будет нестабильным; исключением могут быть случаи, когда APT проводится более года. Хотя имеются данные, что начальный прирост числа лимфоцитов CD4 у пациентов, получающих APT в ранней стадии ВИЧ-1-инфекции более года, может сохраняться в течение нескольких лет после отмены терапии, результаты наблюдений, приведенные в этом исследовании, не позволяют говорить об этом суверенностью. Остается неясным вопрос, приносит ли пользу начало APT в ранней стадии инфекции и, что еще важнее, как долго такая ранняя терапия должна продолжаться. Хотя это исследование не может дать ответа на эти вопросы, поскольку выводы об эффективности лечения, сделанные по обсервационным данным, могут быть ошибочными,31,32 тем не менее оно содержит наибольший объем сведений по динамике числа лимфоцитов CD4, вирусной нагрузки и клинических событий у пациентов, начавших APT в острой стадии ВИЧ-инфекции.
Мы не обнаружили различий в средней скорости изменения числа лимфоцитов CD4 и вирусной нагрузки в первые 6 мес. после отмены терапии между группами раннего и отложенного лечения. Кроме того, уровень РНК ВИЧ в группе раннего лечения после отмены APT был сходным с таковым у не леченных лиц в группе отложенного лечения. Такие же наблюдения сделаны и в других исследованиях,16,17 однако есть и противоположные данные.710 Следует отметить также, что продолжительность наблюдения в большинстве исследований была небольшой.
На динамику показателей может влиять множество факторов, что затрудняет сравнение результатов разных исследований. Во-первых, эффект APT может существенно зависеть от времени, прошедшего от серо-конверсии до начала терапии. После сероконверсии в течение нескольких недель обычно происходит массивная неконтролируемая репликация вируса и необратимое повреждение иммунных функций, опосредованных лимфоцитами CD4.33 Поэтому более позднее начало APT, например через 5—6 мес. после серо-конверсии, может не предупредить необратимого нарушения иммунных функций. Небольшое исследование, в котором оценивалось влияние APT в острой фазе ВИЧ-инфекции, показало, что эффект терапии, начатой в течение 2 нед. после серо-конверсии, был больше, чем терапии, начатой в период с 3-й недели до 6 мес. после сероконверсии.34 Однако наш анализ чувствительности не выявил каких-либо тенденций к замедленному снижению числа лимфоцитов CD4 у подгруппы, выделенной по строгим критериям раннего начала лечения.
Во-вторых, роль может играть и длительность временной APT, которая в большинстве исследований составляет всего несколько месяцев. Нам известно только одно опубликованное исследование влияния APT различной продолжительности на течение ВИЧ-инфекции. Мы обнаружили, что скорость снижения числа лимфоцитов CD4 в течение 6 мес. после прекращения APT у пациентов, получавших раннюю APT менее года, была такой же как у не леченных. Наше исследование показало также, что продление APT более года могло замедлять снижение числа лимфоцитов CD4 по сравнению с отложенной APT. Однако, сохранялась ли польза такой терапии в течение нескольких лет, неизвестно, т.к. период наблюдения был коротким.
В-третьих, сравнения затрудняются большим количеством различных комбинаций препаратов. Для ранней APT у 147 пациентов было использовано 64 различных комбинации препаратов. Самым частым было сочетание зидовудина, ламивудина и усиленного лопинавира (25 пациентов, 10,6%), а также зидовудина, ламивудина и невирапина (20 пациентов, 8,5%). Примечательно, что у 73 (49,7 %) пациентов первая схема терапии включала неусиленный ингибитор протеазы. Отчасти этим объяснялось расхождение наших результатов с прежними данными о значительно более медленном снижении числа лимфоцитов CD4 у пациентов, получавших
APT в течение 12 нед., из которых ни один не получал неусиленных ингибиторов протеазы.35 В целом, рассматривая результаты нашего исследования, следует принять во внимание, что среди прочих в него вошли пациенты, начавшие APT в первые годы комбинированной терапии, и что впоследствии, особенно после 1999 г., усовершенствование терапии значительно улучшило исходы терапии и снизило частоту ее неудач. Анализ данных по числу лимфоцитов CD4, ограниченный участниками, у которых сероконверсия произошла после 1999 г., показал небольшое различие между группами, получавшими разное лечение (данные не приводятся), что может указывать на недооценку пользы временной терапии длительностью менее 12 мес.
Наконец, исследованные популяции могли различаться по уровню соблюдения режима терапии, хотя эти данные обычно не приводятся.
Когда мы учли общее время получения APT, выяснилось, что у лиц из группы раннего лечения вероятность возобновления APT была вдвое выше вероятности начала APT за тот же период в группе отложенного лечения и что они возобновляли APT при большей медиане числа лимфоцитов CD4. Причины этого неясны, в частности, потому, что скорость развития клинических событий и снижения числа лимфоцитов CD4 за период без APT в обеих группах была сходной.
Как в любом обсервационном исследовании, нужно учесть ряд ограничений. Во-первых, у нас нет данных о причинах начала терапии в острой стадии инфекции и причинах ее окончания. В группе раннего лечения преобладают пациенты с клинически выраженной лихорадочной фазой инфекции, а учитывая, что у них прогноз хуже, оценка эффекта раннего начала APT может оказаться заниженной. Однако результаты отдельного анализа по участникам, не имевшим клинических проявлений острой лихорадочной фазы инфекции, совпадали с таковыми основного анализа; таким образом, гипотеза не подтвердилась. С другой стороны, результаты анализа по участникам, у которых имелись клинические проявления острой лихорадочной фазы, показали, что хотя в группе отложенного лечения скорость снижения числа лимфоцитов CD4 была примерно такой же, как у получавших раннюю APT, число лимфоцитов CD4 у них было ниже. Это согласуется с текущими рекомендациями, согласно которым у лиц с клиническими проявлениями острого ретро-вирусного синдрома предлагается решать вопрос о раннем начале APT.14
Во-вторых, межлабораторные различия подсчета лимфоцитов CD4 и вирусной нагрузки, и меньшая частота их измерения в группе отложенного лечения могут уменьшать различия между группами раннего и отложенного лечения.
Наконец, отсутствие в нашем исследовании выявленных различий базальной вирусной нагрузки между пациентами, получавшими APT менее 12 мес., и пациентами из группы отложенного лечения нужно рассматривать с оговоркой на то, что в группе отложенного лечения была выше смертность от причин, не связанных со СПИДом, и больше частота СПИДа после прекращения лечения.
В заключение отметим, что в отсутствие рандомизированных данных и до получения результатов текущего исследования SPARTAC (короткая пульсовая антиретровирусная терапия ВИЧ-инфекции на стадии серо-конверсии; http://www.ctu.mrc.ac.uk/studies/ spartac.asp) вопрос о долгосрочной пользе раннего лечения ВИЧ-инфекции остается открытым. Результаты нашего исследования показывают, что снизить скорость падения числа лимфоцитов CD4 можно при проведении терапии не менее 12 мес. Важнейшее значение имеет тщательный мониторинг таких пациентов как во время APT, так и после ее отмены.