Согласно данным ряда руководств (Н. К. Лысенков, Г. Ф. Иванов, Г. К. Корнинг, В. Н. Шевкуненко, Д. Н. Зернов, Д. Н. Лубоцкий), начало пищевода соответствует уровню VI шейного позвонка. В. П. Воробьев считает, что верхняя граница пищевода находится на уровне VI—VII шейных позвонков.
По В. Н. Тонкову, пищевод начинается на границе между VI и VII шейными позвонками. Вариабельность верхней границы пищевода между V и VII шейными позвонками Д. С. Морозов (1887) ставит в зависимость от положения головы. При сгибании головы верхняя граница пищевода опускается, при разгибании поднимается.
В отношении нижней границы пищевода мнения также различны. Справедливо будет сказать, что место перехода пищевода в желудок по отношению к позвоночнику находится между IX и XI грудными позвонками, но чаще соответствует уровню XI грудного позвонка.
Длина пищевода, по Д. С. Морозову, Г. К. Корнингу, Г. Ф. Иванову, В. П. Воробьеву, Д. Н. Лубоцкому, равна 25 см, по Н. К. Лысенкову — 23—25 см, по В. Н. Тонкову— 25—30 см. И. Т. Шевченко (1950), измерив длину пищевода у 100 людей различных конституциональных типов (по В. Н. Шевкуненко), нашел, что средняя длина пищевода составляет 26—28 см, причем у женщин — 25—26 см, у мужчин — 27—29 см.
Шейная часть пищевода имеет длину 5—6 см (по В. Н. Шевкуненко и А. Н. Максименкову — 7—8 см) и распространяется, по данным №§у, от уровня VI шейного позвонка до уровня II —III грудных позвонков. В отношении длины брюшной части пищевода единого мнения нет. Д. С. Морозов совсем отрицает,, существование брюшной части пищевода. По А. С. Ровнову и Л. 3. Франц-Каменецкому, длина брюшной части пищевода колеблется от 1,5 до 6,5 см, по Б. Г. Герцбергу — от 0,5 до 4 см, по Л. М. Нисневичу — от 1 до 7 см.
Наиболее трудной для хирургического лечения является грудная часть пищевода протяженностью 16— 18 см.
Расстояние от верхних резцов до начала пищевода равно 15 см (В. Н. Шевкуненко, А. И. Савицкий, Г. К. Корнинг, А. И. Фельдман и др.); вместе с длиной пищевода (25—28 см) расстояние от зубов до кардии составляет 40—43 см, о чем следует помнить при эзофагоскопии.
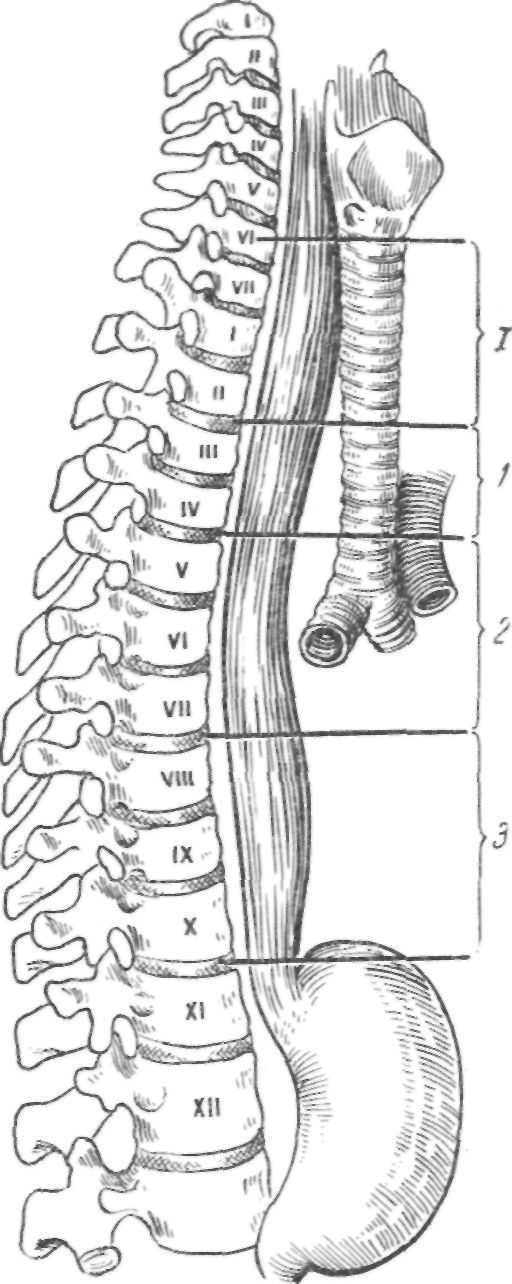
Ширина просвета пищевода не везде одинакова. Различают три основных сужения пищевода и между ними два расширения. Первое сужение соответствует началу пищевода. Второе сужение находится на том уровне, где пищевод прилегает к дуге аорты и к задней поверхности левого бронха (Г. Ф. Иванов). По отношению к позвоночнику это сужение соответствует IV—VI грудным позвонкам. А. П. Алексеев и Д. С. Морозов выделяют аортальное и бронхиальное сужения пищевода. Аортальное сужение находится на уровне IV грудного позвонка и образовано вследствие давления дуги аорты на переднелевую стенку пищевода. Бронхиальное сужение расположено на уровне V—VI грудных позвонков, где к передней стенке пищевода прилегает левый бронх. Таким образом, ясно, что на уровне IV—VI грудных позвонков пищевод находится в непосредственной близости с дугой аорты и левым бронхом; об этом не следует забывать при локализации опухоли в пищеводе в соответствующем отделе.
Третье сужение соответствует месту прохождения пищевода через пищеводное отверстие диафрагмы.
Строение стенки пищевода. В стенке пищевода различают слизистую оболочку, подслизистый слой, мышечную и наружную волокнистую оболочки. Слизистая оболочка образует 7—10 продольных складок, в формировании которых принимает участие и подслизистый слой. Благодаря этим складкам просвет пищевода на поперечном разрезе имеет вид звездчатой щели.
Слизистая оболочка пищевода состоит из трех слоев. Эпителий, выстилающий слизистую оболочку пищевода, многослойный, плоский. Он состоит из 20—25 клеточных слоев; в самых поверхностных клетках иногда наблюдаются признаки начинающегося ороговения в виде зерен кератогиалина.
Слизистой оболочки пищевода состоит из тонковолокнистой ткани, бедной эластическими волокнами и содержащей ретикулярные элементы. На поверхности имеются сосочки, вдающиеся в покрывающий ее многослойный эпителий. Мышечный слой слизистой оболочки — состоит из продольно расположенных гладких мышечных волокон.
Подслизистый слой пищевода развит хорошо. Он состоит из рыхлой соединительной ткани с небольшим количеством эластических волокон. Подслизистый слой обеспечивает подвижность слизистой оболочки по отношению к мышечной стенке, что очень важно при прохождении по пищеводу больших пищевых комков. Слой этот богат сосудистыми разветвлениями и нервными сплетениями. В нем располагаются слизистые железы, выстланные цилиндрическим эпителием; их выводные протоки открываются на поверхности эпителия. Слизистые железы располагаются в продольном направлении группами, иногда в слизистой оболочки. Количество этих желез и место их расположения подвержены значительным колебаниям (А. А. Заварзин).
В пищеводе имеются и другие железы — кардиальные. Они находятся в толще слизистой оболочки нижнего отдела пищевода вблизи кардии желудка. Это типичные желудочные железы.
Мышечная оболочка пищевода (1ишса тизси1апз ех1егпа) состоит из двух слоев: внутреннего кругового и наружного продольного. Мышечные слои разделяются соединительной тканью, которая богата эластическими элементами и содержит вегетативные нервные сплетения. Мышцы верхней части пищевода представлены поперечнополосатыми волокнами, к которым по мере приближения к желудку присоединяется все большее количество гладкомышечных волокон, полностью образующих мышечную оболочку нижней части пищевода.
Исследования Н. К. Лысенкова, Д. Н. Зернова, А. А. Заварзина, Б. В. Огнева свидетельствуют о том, что нет точных границ, где начинают появляться гладкие и исчезают поперечнополосатые мышечные волокна.
Мышечный слой пищевода на различных участках получает подкрепляющие пучки с соседних органов, названные Д. С. Морозовым добавочными мышечными волокнами. Благодаря им усиливаются продольные и частью круговые слои. Пучки эти не являются постоянными, но часть из них описывается как самостоятельные.
С окружающими органами пищевод, помимо указанных пучков, связан еще соединительнотканными перемычками в виде плоских тяжей.
Наружная волокнистая соединительнотканная оболочка тонкая, рыхлая, покрывает мышечную оболочку пищевода. Состоит она из фиброзной ткани с умеренным содержанием эластических элементов (А. А. Заварзин). Эту оболочку трудно отделить от мышечной, так как она без резких границ переходит в соединительнотканную строму мышечной оболочки (Г. Ф. Иванов).
Кровоснабжение пищевода, описанное в распространенных руководствах по анатомии, работах Д. С. Морозова, А. П. Алексеева, Б. Г. Герцберга и др., представляется следующим образом. К шейной части пищевода направляются ветви из нижних щитовидных артерий. К грудному отделу идет 7—8 небольших артерий непосредственно от нисходящей части аорты, бронхиальных и некоторых межреберных артерий. Брюшной отдел пищевода снабжается кровью от левой желудочной артерии и ее ветвей, а также от левой нижне-диафрагмальной артерии. Артерии пищевода имеют между собой многочисленные анастомозы и образуют сплетения.
В связи с развитием хирургии пищевода были проведены особенно детальные исследования кровоснабжения не только анатомических отделов пищевода, но и отдельных его сегментов.
Л. М. Селиванова (1953) установила, что шейный отдел пищевода снабжается кровью главным образом за счет ветвей нижних щитовидных артерий, а верхне-грудной отдел пищевода, кроме ветвей нижних щитовидных и, реже, подключичных артерий, питают восходящие ветви бронхиальных артерий. Наибольшее число артериальных стволов входит в стенку пищевода в средней трети его грудного отдела. Это собственные артерии пищевода (от нисходящей аорты) и ветви бронхиальных артерий (всего от 3 до 8 сосудов). Постоянной и самой крупной является нижняя собственная пищеводная артерия, которая отходит от аорты на уровне VIII—IX грудных позвонков. Ниже этого уровня артерий, вступающих в пищевод, не наблюдается. Поэтому указанную артерию следует считать основным сосудом, который обеспечивает питание нижне-грудного отдела пищевода. Источником артериального кровоснабжения брюшного отдела пищевода являются левая желудочная и левая нижняя диафрагмальная артерии.
А. А. Полянцев (1954, 1960) приводит интересные данные из работы сотрудника Г. В. Хорошкевича, изучавшего сегментарное кровообращение пищевода, и делает следующие практические выводы:
«1. При радикальной операции по поводу раковой опухоли кардии или верхней части желудка следует производить резекцию пищевода не ближе 6—8 см от кардии. В противном случае возможен некроз стенки вследствие недостаточного кровоснабжения его!
2. После радикальной операции рака средней трети пищевода необходимо применять высокий анастомоз пищевода с желудком под ключицей на уровне II—III грудных позвонков или заканчивать операцию по Добромыслову — Тореку, т. е. выводить пищевод из грудной клетки на шею и образовывать предгрудинную стому. В противном случае также может наступить некроз стенки пищевода и расхождение швов анастомоза».
Что касается первого вывода А. А. Полянцева, то нам представляется, что мощная нижняя пищеводная артерия, о которой сообщают Л. М. Селиванова и Ю. Е. Березов, в состоянии обеспечить кровоснабжение нижнегрудного отдела пищевода. Поэтому опасность расхождения анастомозов вследствие недостаточного питания при резекции пищевода на расстоянии менее 6—8 см от кардии следует считать преувеличенной. Практика многих хирургов, производящих гастрэктомию по поводу рака желудка с резекцией 2—3 см пищевода, показывает, что недостаточность швов анастомоза вследствие некроза конца пищевода при соблюдении всех технических требований наступает относительно редко.
Мы не можем согласиться и со вторым практическим выводом А. А. Полянцева. По-видимому, автором недоучтено кровоснабжение из нижних щитовидных и подключичных артерий, которые сверху достигают уровня дуги аорты (10 см по Л. М. Селивановой). Если же накладывать анастомоз на уровне II—III грудных позвонков, то это приблизительно соответствует границе между шейным и верхнегрудным отделом пищевода (остается всего 5—6 см шейного отдела пищевода). В то же время практикой доказано, что при операциях Добромыслова — Торека по поводу опухолей среднегрудного отдела пищевода последний часто пересекают не на границе с шейным, а в верхнегрудном отделе, и участок пищевода, лишенный связей с окружающими тканями (и сосудами) на протяжении 4—5 см, выводят из глубины шеи, иногда ниже ключицы. Сообщений в литературе о некрозе такого участка мы не встретили.
Ю. Е. Березов считает, что после резекции пищевода некроз оставшейся стенки его может развиться на любом уровне выше анастомоза. По его мнению, «наиболее опасным в смысле последующего некроза является грудной отдел пищевода (от дуги аорты до диафрагмы), так как кровоснабжение в этом участке носит сегментарный характер... Особенно опасна в этом отношении резекция пищевода с наложением анастомоза в нижне-грудном отделе.
Во время оперативных вмешательств в этой области по возможности необходимо сохранять нижнюю пищеводную артерию». Мы не имеем большого клинического опыта по резекции только нижне-грудного отдела пищевода, однако у наших 4 больных при наложении анастомоза ниже дуги аорты не наблюдалось некроза стенки пищевода.
А. В. Мельников, описывая кровоснабжение пищевода, отмечал, что при резекции пищевода следует внимательно лигировать все идущие к нему сосуды, иначе в послеоперационном периоде может наступить смертельное кровотечение. Далее он подчеркивает: «Анатомический факт снабжения пищевода по типу плоскостной сети сосудов, широко анастомозирующих между собой, является очень выгодным для производства операций, так как позволяет перемещать под кожу груди значительный участок пищевода без того, чтобы он омертвел. Что это действительно так, подтверждает удачный случай Торека».
В. М. Гинковский в эксперименте наблюдал, что «пищевод можно без опасности омертвения выделить из его ложа на протяжении от кардии до дуги аорты». Исследования О. И. Виноградовой показали, что «мобилизованный до 10 см (вверх от кардии) и отключенный пищевод имеет вполне достаточное кровоснабжение за счет пищеводных артерий... При натяжении пищевода кровоснабжение его прекращается».
Представляют интерес следующие наши наблюдения. У 49 больных при попытке выделить пораженный раком пищевод он освобождался и отделялся от сосудов снизу до среднегрудного отдела. В дальнейшем выяснялось, что удалить пищевод невозможно, и операция прекращалась. У 25 других больных пищевод был выделен сверху (с шеи) до уровня бифуркации трахеи и снизу почти до этого же уровня, но резецировать пищевод было нельзя, и тогда операция прекращалась. В послеоперационном периоде некроза стенки пищевода или перфорации опухоли у этих больных мы не наблюдали.
Создается впечатление, что некроз оставшегося конца пищевода после резекции зависит не только от недостаточного кровоснабжения* вследствие мобилизации определенного участка пищевода, но и от других причин (натяжение, часто наложенные швы и др.).
Вены пищевода сопровождают соответствующие артерии. Венозная сеть слизистой оболочки и подслизи-стого слоя более развита, чем сеть мышечных слоев. Отток венозной крови совершается через нижние щитовидные вены, перикардиальные, межреберные, непарную и полунепарную, задние медиастинальные и диафрагмальные вены. Из брюшного отдела пищевода венозная кровь направляется в V. согопапа уепТпсиП, а затем в воротную вену.
Лимфатическая система пищевода, достаточно хорошо изученная нашими отечественными анатомами В. Н. Саввиным, Г. М. Иосифовым, Д. А. Ждановым, Г. К. Борейшо, а нижних отделов пищевода и кардии — Л. М. Нисневичем, Б. В. Огневым, может быть представлена в следующем виде.
Внутриорганная лимфатическая система пищевода состоит из сети лимфатических капилляров в слизистой оболочке, подслизистом слое и мышечной оболочке пищевода, а также подслизистого и внутримышечного сплетений лимфатических сосудов. Основным коллектором оттока лимфы из пищевода является подслизистое сплетение.
Отводящие лимфатические сосуды, берущие начало от сетей лимфатических капилляров и сплетений лимфатических сосудов, делятся на короткие и длинные. Короткие впадают в рядом лежащие узлы, а длинные проходят в подслизистом слое расстояние до 1—5— 10 см, затем прободают мышечный слой, становятся эк-страорганными лимфатическими сосудами и впадают в лимфатические узлы. Направление отводящих лимфатических сосудов различно. В шейном и верхнегрудном отводах они чаще направляются вверх и достигают паратрахеальных, внутренних яремных, поперечных шейных, трахеобронхиальных и превертебральных узлов. Из среднегрудного отдела пищевода отводящие лимфатические сосуды одинаково часто идут сверху вниз и снизу вверх и вливаются в узлы, расположенные на шее, в грудной клетке и в брюшной полости. Из нижнегрудного отдела пищевода отводящие сосуды идут преимущественно вниз, в брюшную полость, к околокардиальным, верхним желудочным и желудочно-поджелудочным лимфатическим узлам.
Впервые В. Н. Саввин, затем Д. А. Жданов и Г. К. Борейшо описали впадение 1—2 лимфатических сосудов пищевода в грудной проток на каждом четвертом препарате. Это наблюдение имеет, по-видимому, большое значение для объяснения отдаленных метастазов.
Хирурги, зная пути лимфооттока от пищевода, во время операции проверяют наличие метастазов в определенных зонах соответственно уровню расположения опухоли. Однако следует учитывать и то обстоятельство (отмечено Д. А. Ждановым, Л. М. Нисневичем, Б. В. Огневым, Е. А. Печатннковой), что при раке регионарные лимфатические узлы часто блокируются метастазами, и направление отводящих лимфатических стволов резко меняется. Возникает ретроградное движение лимфы, и при раке нижнего отдела пищевода и кардии метастазы можно встретить в лимфатических узлах грудной полости.
Иннервация пищевода осуществляется за счет парасимпатической и симпатической нервных систем, ветви которых образуют сплетение вокруг пищевода.
А. П. Алексеев, В. X. Митрошенко, Н. А. Бурканова,
В. А. Савенко, К. К. Березовский, Т. П. Горячева,
А. А. Полянцев, А. Г. Губанов, В. П. Иванченко в своих работах представили ценные данные об иннервации пищевода.
Источниками симпатической иннервации пищевода являются I—IV грудные узлы, сердечные и легочные ветви аортального сплетения (В. П. Иванченко).
Ход, ветвление и расположение блуждающих нервов непостоянны. Главные стволы блуждающих нервов, по Т. П. Горячевой, накладываются на пищевод на различных уровнях: правый — на уровне IV—V позвонков (10—14 см от диафрагмы), левый — на уровне VI—VII позвонков (6—10 см от диафрагмы); в среднем отделе их разветвления образуют сплетение, в котором принимают участие и симпатические ветви. В нижнем отделе пищевода правого и левого блуждающих нервов в обычном понимании нет, а имеются вновь образованные стволы-хорды.
Хирургу следует помнить, что пересечение блуждающих нервов выше бифуркации трахеи, где они значительно отстоят от пищевода, может быть опасным для жизни. Перерезка же их на уровне от бифуркации трахеи до диафрагмы (ниже места отхождения сердечных ветвей) безопасна, но не безразлична для организма (А. А. Полянцев, Ю. Е. Березов).
Топографо-анатомические взаимоотношения пищевода довольно сложны.
Шейный отдел пищевода (от VI шейного до II грудного позвонка) сзади прилежит к пред-позвоночной фасции, с которой стенка пищевода связана рыхло. Спереди пищевод прилегает к задней поверхности трахеи и связан с ней плотными соединительнотканными перемычками. Чем ниже, тем связь эта становится более рыхлой. Слева вследствие отклонения в левую сторону пищевод несколько выдается из-за трахеи и прикрыт щитовидной железой. В углублениях, образуемых пищеводом и трахеей, с обеих сторон поднимаются возвратные нервы; правый полностью покрыт трахеей, а левый лежит на пищеводе. При выделении пищевода в области шеи слева нужно прежде всего очень осторожно вместе с клетчаткой выделить левый возвратный нерв, отвести его в сторону и затем уже продолжать мобилизацию пищевода. С обеих сторон от пищевода проходят общие сонные артерии, причем левая ближе, чем правая. Чем выше, тем больше удаляются они от пищевода.
Грудной отдел пищевода располагается в заднем средостении. Сзади до уровня VIII—IX грудных позвонков пищевод проходит по передней поверхности позвоночника, отделяясь от него рыхлой соединительной тканью. Ниже пищевод удаляется от позвоночного столба и на уровне X грудного позвонка подходит к пищеводному отверстию диафрагмы. Между пищеводом и позвоночным столбом на этом уровне располагается грудная аорта.
Необходимо отметить, что ниже III—IV грудных позвонков, между пищеводом и позвоночником, находятся грудной проток, непарная вена, лимфатические узлы. Грудной проток поднимается снизу вверх и справа налево. Расположен он в желобе между пищеводом и аортой и прилегает к позвоночнику, проходя кверху между пищеводом и левой подключичной артерией (Д. С. Морозов).
Спереди до IV грудного позвонка пищевод прикрыт трахеей. Слева на уровне IV грудного позвонка он соприкасается с дугой аорты, а несколько выше — с общей сонной и подключичной артериями. На уровне V—VI грудных позвонков впереди пищевода лежит начало левого бронха, реже — бифуркация трахеи. Ниже располагаются лимфатические узлы, которые образуют здесь клин до 3,5 см высотой. Под этими узлами на протяжении 5 см пищевод прилегает к задней поверхности перикарда, отделяясь от него слоем рыхлой клетчатки. Еще ниже, над диафрагмой, пищевод соприкасается с жировой клетчаткой, находящейся позади сердечной сорочки (Д. С. Морозов, А. П. Алексеев).
Ниже дуги аорты слева от пищевода лежит нисходящая часть аорты до VII—VIII грудных позвонков, затем левая медиастинальная плевра. Б. Г. Герцберг считает, что левая медиастинальная плевра, подойдя к пищеводу на уровне VIII—XI грудных позвонков, постепенно переходит на диафрагму. Над последней к пищеводу близко прилежат обе медиастинальные плевры.
Справа, за исключением уровня IV—V грудных позвонков, где проходит дуга непарной вены, пищевод прилегает к правой медиастинальной плевре.
Взаимоотношения между пищеводом и плеврой индивидуально вариабельны. Медиастинальная плевра прилегает к обеим сторонам пищевода, кроме зоны корней легких, причем справа, выше корня легкого, плевра прилегает к пищеводу на- большем протяжении, чем слева. Ниже корня легкого правая плевра покрывает значительную поверхность пищевода; слева связь пищевода и плевры менее интимна (А В. Мельников, С. А. Ступни-ков, С. И. Елизаровский и Г. И. Кондратьев).
В средостении пищевод окружен более или менее обильным количеством рыхлой клетчатки, которая продолжается кверху на область шеи, а внизу справа через отверстие диафрагмы иногда сообщается с клетчаткой, находящейся между листками малого сальника (В. Н. Саввин). Эта клетчатка, местами рыхлая, широкопетлистая, легко растяжимая, местами более плотная, выполняет все пространство между органами средостения и уплотняясь вокруг пищевода, образует (А. В. Мельников). А. П. Сорокин при изучении поперечных срезов нашел, что вокруг каждого органа заднего средостения имеется своя клетчатка, ограниченная со всех сторон фасциальными образованиями.
Кроме клетчатки, пищевод соединен с окружающими органами многими довольно длинными соединительнотканными и фиброзными тяжами. Иногда в них имеются гладкие мышечные волокна, переходящие в мышечную оболочку пищевода. Наиболее часто встречаются пучки, которые соединяют пищевод с левым бронхом, с аортой и плеврой средостения слева. Они заключают в себе сосуды. Мышечные и фиброзные пучки пищевода имеют значение опорных пунктов для функции отдельных его участков, почему они и располагаются вблизи физиологических сужений пищевода (А В. Мельников). Следует отметить, что все связочные элементы располагаются только спереди и с боков пищевода (А. Г. Губанов).
П. Е. Загородный предложил тяжи, состоящие из соединительнотканных и мышечных волокон с проходящими в них артериями, называть связками пищевода. Практическое значение для хирурга имеют следующие наиболее выраженные связки пищевода.
Левая пищеводно-бронхиальная связка, состоящая из прочных коротких соединительнотканных пучков и хорошо развитых мышечных пластинок, заключает в себе 1—3 бронхиальные и пищеводные артерии. Она связывает переднелевую стенку пищевода с задней стенкой левого бронха у его основания (П. Е. Загородный). При пересечении данной связки без наложения лигатуры в послеоперационном периоде может наступить смертельное кровотечение.
Пищеводно-аортальная связка, фиксирующая заднелевую стенку пищевода к вогнутой внутренней поверхности дуги аорты, встречается значительно реже. В ней проходят 1—2 бронхиально-пищеводные артерии. Правая пищеводно-бронхиальная связка встречается редко.
Другие наиболее постоянные связки располагаются в средних отделах пищевода и также заключают в себе сосуды.
Связка Морозова — Саввина фиксирует нижний отдел пищевода к аорте, диафрагме и, как писал сам Д. С. Морозов, крепко прикрепляясь к задненижним углам плевральных мешков, удерживает их на известном расстоянии, не позволяя им расходиться.
А. В. Мельников считал, что выделение пищевода из окружающей клетчатки не представляет больших затруднений. В то же время он отмечал, что при раке пищевода на уровне дуги аорты опухоль настолько прочно срастается с ней, что отделить новообразование часто не представляется возможным. Кроме того, выделение опухоли в этом отделе часто невозможно ввиду интимной связи пищевода с трахеей.
Практика большинства хирургов подтвердила данные А. В. Мельникова. Опухоли, локализующиеся на уровне трахеи, дуги аорты и левого бронха (т. е. на уровне III—VI грудных позвонков), представляют наибольшие трудности для резекции в случаях, когда процесс распространилея за границы стенки пищевода.
Определенное практическое значение имеет около-пищеводная серозная сумка, впервые отмеченная Л. Г. Савиных и подробно описанная сотрудником его клиники Ф. Ф. Сакс (1947, 1948). Околопищеводная сумка, располагающаяся справа от пищевода, встречается в 25% случаев. Наличие этой сумки указывает на отсутствие синуса правой медиастинальной плевры. Следовательно, во время выделения нижнего отдела пищевода можно не опасаться ранения медиастинальной плевры справа.
Брюшная часть пищевода располагается от пищеводного отверстия диафрагмы до, места перехода в желудок (1—5 см). Она слабо связана с пищеводным отверстием диафрагмы и, по Д. С. Морозову, Г. К. Корнингу, имеет полный перитонеальный покров, а по А. И. Савицкому и А. Н. Максименкову — только спереди и с боков. Сзади эта часть пищевода лежит на левой ножке диафрагмы, впереди касается спигелевой и левой доли печени. На задней стенке пищевода располагается правый блуждающий нерв, на передней — левый.
Деление грудного отдела пищевода на части имеет большое значение для практической хирургии. Предложено несколько схем деления грудного отдела пищевода. Часть анатомов и хирургов делит пищевод на трети, другие — на четверти. Наибольшее распространение получили схемы.
В зависимости от изученного им сосудистого снабжения делит пищевод на четыре неравные части:
1) шейная — от глотки до верхнего края III грудного позвонка; 2) бифуркационная — от шейной части до уровня нижнего края IV грудного позвонка (соответственно уровню непарной вены); 3) грудная — от бифуркационной части до диафрагмы (уровень IX грудного позвонка); 4) абдоминальная — от диафрагмы до кардии. Такого деления придерживается и А. А. Полянцев, считающий, что в основе его лежит принцип артериального кровоснабжения пищевода.
С Ни гс ЫН и 8\уее1 предложили делить грудной пищевод на четверти: 1) верхняя четверть — от уровня ключицы до дуги аорты; 2) средняя половина — от уровня дуги до нижних отделов корней легких; 3) нижняя четверть — от уровня корней легких до кардии.
Делит весь пищевод на шесть сегментов:
1) шейный, 2) супрааортальный, 3) ретро-аортальный, или бифуркационный, 4) юкстагилюсный, или сегмент ворот легких, 5) нижний грудной сегмент (самый длинный), 6) желудочно-пищеводный, или брюшной, сегмент.
В схеме Кехапо само название сегмента отчетливо говорит о том, какое положение по отношению к прилегающим органам занимает пищевод.
Ю. Е. Березов считает, что практически рациональны схема С, а также схема Кехапо, отвечающие принципам хирургической анатомии.
По мнению А. Н. Максименкова, наиболее удобно с практической точки зрения различать в грудном отделе пищевода верхнюю треть — до дуги аорты, среднюю, соответствующую дуге аорты и бифуркации трахеи, и нижнюю треть — от бифуркации трахеи до уровня XI грудного позвонка.
В. И. Попов и И. С. Мгалоблишвили, учитывая особенности лимфооттока и кровообращения пищевода, считают целесообразным в хирургической практике деление внутригрудного отдела пищевода на верхний и нижний отделы. Верхняя часть будет соответствовать верхней и средней трети (от яремной вырезки до нижнего края бифуркации трахеи), нижняя часть — нижней трети (от бифуркации до диафрагмы).
А. А. Вишневский, Е. А. Печатникова и Л. Г. Селезнева различают участки пищевода ниже корня легкого (нижняя треть), от корня легкого до дуги аорты, на уровне дуги аорты, от аорты до ключицы и шейный отдел. При локализации опухоли в нижней трети пищевода (до уровня нижнедолевой легочной вены) операция производится одномоментно с наложением внутри-плеврального эзофагогастроанастомоза. При расположении опухоли на уровне корня легкого и до ключицы операция производится по этапам с выведением орального отрезка пищевода на грудную стенку и последующей кишечной пластикой.
Во всех предложенных схемах деления пищевода есть один общий признак — это выделение участка пищевода, расположенного на уровне дуги аорты и бифуркации трахеи.
Мы в своей практике делим грудной отдел пищевода на три почти равные части. Границы между ними определяем по отношению к телам позвонков, что легко, просто и довольно точно можно выполнить при рентгенологическом исследовании.
Верхняя часть грудного отдела пищевода располагается между шейным отделом (от II—III грудных позвонков) и нижним краем IV грудного позвонка. Длина этой части равна примерно 5 см. Спереди она близко прилежит к трахее, а слева, на уровне IV грудного позвонка,—к дуге аорты. Верхняя треть является труднодоступным участком. После резекции этого отдела пищевода при любом подходе анастомоз обязательно накладывается в области шеи.
Средняя часть простирается от уровня верхнего края V до нижнего края VII грудного позвонка, длина ее 6—7 см. Она соответствует уровню бифуркации трахеи и корней легких. Этот отдел более доступен для хирурга, но анастомоз; после резекции опухоли приходится накладывать выше дуги аорты при левостороннем трансплевральном подходе или на уровне дуги аорты при подходе справа. Если даже верхний край опухоли расположен в пищеводе на уровне VII грудного позвонка, то практически (в результате резекции не менее 3—4 см пищевода выше опухоли, сокращения стенки последнего и смещения его проксимального конца к дуге аорты) наложить анастомоз слева (за аортальной дугой) невозможно.
Нижняя часть грудного отдела пищевода располагается от уровня верхнего края VIII грудного позвонка до диафрагмы (IX—X грудные позвонки) и имеет длину около 7 см. При локализации опухоли в данном сегменте довольно легко и просто можно произвести резекцию пищевода и наложить анастомоз ниже дуги аорты при левостороннем торакодиафрагмальном подходе.
Придерживаясь такого деления грудного отдела пищевода, мы требуем от рентгенолога точного определения границ распространения опухоли по отношению к грудным позвонкам. Зная, на каком уровне располагается опухоль, можно предположить, с какими органами и тканями могут быть сращения, на каком уровне можно наложить анастомоз, какой метод подхода и операции следует применить в каждом случае.