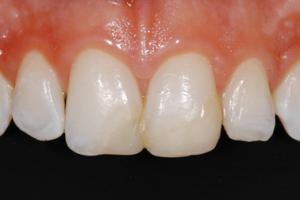
Макроскопические формы рака пищевода.
Существует несколько классификаций макроскопических форм рака пищевода.
Р. И. Венгловский на основании эзофагоскопической картины выделил 8 форм рака пищевода. А. И. Савицкий при эзофагоскопии различает следующие его формы: 1) ограниченная, очаговая инфильтрация стенки; 2) раковая язва; 3) пристеночная опухоль; 4) циркулярная стриктура; 5) рак кардии. А. И. Фельдман описывает два макроскопических вида рака пищевода: 1) экзофитный — неинфильтративный, 2) эндофитный — ин-фильтративный.
На основе рентгенологических наблюдений И. Л. Тагер выделяет следующие типы рака грудного отдела пищевода: 1) первично инфильтрирующий рак (скирр пищевода); 2) блюдцеобразный рак; 3) мультилокулярный (туберозный) рак; 4) не изъязвленный унилокулярный рак. Автор отмечает, что доминирующей формой при рентгенологическом исследовании является блюдцеобразный рак.
Патологоанатомы А. И. Абрикосов и А. И. Струков макроскопически различают: 1) скиррозные формы, 2) мозговидные язвенные формы и 3) сосочковый рак пищевода. Такого же деления рака пищевода придерживается В. И. Казанский.
И. Т. Шевченко пишет о 4 формах рака: 1) склерози-рующей циркулярной; 2) глобулярно-инфильтративной; 3) блюдцеобразно-язвенной; 4) грибовидно-папилломатозной.
Мы, так же как Б. В. Петровский, А. А. Полянцев и Ю. Е. Березов, макроскопически различаем в пищеводе следующие три формы рака: 1) узловую, или экзофитную; 2) язвенную, или эндофитную; 3) склерозирующую, циркулярную форму (скирр).
В основу данной классификации положены клинические и патологоанатомические исследования.
Узловая, или экзофитная, форма. Опухоль различных размеров (3—5 см и более) растет в просвет пищевода в виде отдельного узла, располагаясь большим своим размером по длине пищевода. Затруднение в прохождении пищи у больных с этой формой опухоли выражено нерезко, так как новообразование располагается на одной стенке пищевода, занимая иногда до половины окружности его. В силу того, что противоположная стенка свободно растягивается, любая негрубая пища по пищеводу проходит удовлетворительно. Слизистая оболочка над опухолью с течением времени начинает изъязвляться, опухоль может частично распадаться. Клинически этот период проявляется улучшением прохождения пищи по пищеводу. В далеко зашедших случаях опухоль поражает всю толщу стенки пищевода и нередко выходит за ее пределы. Рентгенологически виден дефект наполнения, вдающийся в просвет пищевода с неровными контурами; иногда в области дефекта видна глубокая ниша. Указанная форма на нашем материале (130 случаев) встретилась 30 раз.
Язвенная, или эндофитная, форма. Язва с валико-образно утолщенными краями бывает различной длины и глубины. Располагается чаще на правой задней стенке пищевода, иногда почти циркулярно поражает пищевод, оставляя свободной лишь небольшую полоску слизистой оболочки. Язва в некоторых местах имеет серый оттенок за счет некротических участков. Дисфагия у больных нарастает постепенно и упорно, иногда наблюдаются боли за грудиной при прохождении пищи по пищеводу. При рентгенологическом исследовании видно сужение пищевода, описываемое рентгенологами как блюдцеобразная форма рака. Если язва имеет вид узкой продольной щели, то ее можно и не заметить. В случае значительного развития опухоли видна инфильтрация средостения в зоне дефекта, особенно при локализации процесса ниже бифуркации трахеи. Данная форма рака пищевода встретилась у 83 наблюдавшихся нами больных.
Склерозирующая, циркулярная форма (скирр). Опухоль занимает 2—4 см длины пищевода, плотная, располагается циркулярно в стенке его, инфильтрируя в поздних стадиях всю ее толщу. Слизистая оболочка над опухолью часто изъязвляется. Явления затрудненного прохождения пищи нарастают постепенно и довольно долго, приводя иногда к полной непроходимости пищевода. При рентгенологическом исследовании отмечается циркулярное сужение пищевода с довольно ровными контурами и отсутствием перистальтики в месте сужения. Нередко пищевод выше сужения бывает расширенным. Среди наших больных указанная форма рака пищевода встретилась у 17.
Гистологические формы рака пищево-д а. По гистологическому строению рак пищевода почти всегда плоскоклеточный с ороговением или без него. Редко встречаются базальноклеточный, коллоидный и железистый рак, поражающий в основном абдоминальный отдел пищевода, так как он развивается, по-види-мому, из кардиальных желез (А. И. Абрикосов и A. И. Струков; И. В. Давыдовский; В. И. Казанский).
Л. М. Нисневич (1936) из 250 секционных препаратов рака пищевода на 134 с известной гистологической структурой опухоли нашел плоскоклеточный рак в 86,6%, аденокарциному — в 4,5%, медуллярный рак — в 3,7% и в еще меньшем проценте — рак другого строения. Следует заметить, что из 250 препаратов 10,8% было с локализацией опухоли в абдоминальной части пищевода и желудке. Рассматривая гистологическое строение опухоли в зависимости от локализации, Л. М. Нисневич подчеркнул, что наивысший процент плоскоклеточного рака приходится на верхнюю треть пищевода, а наименьший — на нижний отдел пищевода и желудок.
А. А. Полянцев сообщает, что в его клинике B. Г. Карпенко исследовал 102 раковые опухоли пищевода и кардии. Во всех 4 случаях локализации опухоли в верхней трети пищевода обнаружен плоскоклеточный рак; из 40 случаев расположения опухоли в средней трети в 38 был плоскоклеточный рак, в 2 — аденокарцинома; из 20 случаев локализации опухоли в нижней трети пищевода плоскоклеточный рак встретился 7 раз и аденокарцинома—13 раз. Из 38 опухолей кардии и желудка только две имели строение плоскоклеточного рака. Упомянутые наблюдения не могут считаться образцом точного гистологического исследования рака пищевода, так как авторы в свои материалы включали и рак кардиального отдела желудка, который чаще имеет железистую форму строения.
С соавторами описывают подробно по одному случаю аденокарциномы в средней трети пищевода, Нау — в нижней трети как редко встречающуюся опухоль пищевода. Авторы считают, что аденокарцинома пищевода является самостоятельным заболеванием и может возникнуть из эктопированных скоплений слизистой оболочки желудка, из пищеводных желез или из врожденной аномалии развития слизистой пищевода.
С соавторами за период с 1931 по 1955 г. наблюдали 253 случая рака пищевода; все из них имели чешуйчатоклеточное строение, за исключением одной аденокарциномы.
Гистологическое исследование 130 наших препаратов, полученных после резекции пищевода, в 124 случаях показало наличие плоскоклеточного рака, в 4 — скирра, в 1 — базальноклеточного ив 1 случае — солидного рака. Следует отметить, что опухоли, располагавшиеся в абдоминальном и нижне-грудном отделах пищевода, но имевшие не плоскоклеточное строение, в статистике не учитывались, так как они отнесены к раку кардии желудка.
Метастазирование рака пищевода. Вопрос о метастазировании занимает особое место в хирургическом лечении рака пищевода. Ранее существовало мнение, что рак пищевода редко дает метастазы. При вскрытии лиц, умерших от рака пищевода, установил, что, как правило, рак пищевода не распространяется на лимфатические узлы, а ограничивается первоначальным очагом заболевания. П. А. Герцен в 1930 г. писал: «Рак пищевода имеет свои особенности, заключающиеся в том, что он почти не дает метастазов или — очень поздно и скудные метастазы».
В. М. Гинковский в 1940 г. отметил, что «рак грудной части пищевода отличается рядом благоприятных в хирургическом отношении свойств: возможность раннего диагноза..., медленный в общем рост опухоли, позднее метастазирование». Однако по статистике, приводимой, на 664 вскрытия только в 261 (40,8%) не было обнаружено метастазов. И. В. Давыдовский также отмечает, что при вскрытии метастазы не удается обнаружить приблизительно в 40% случаев.
Исследовав 250 секционных препаратов рака пищевода, Л. М. Нисневич в 45,2% случаев метастазов не нашел. В. И. Николаева не обнаружила метастазов у 67,5% больных. И. Т. Шевченко наблюдал отдаленные метастазы в 46,3% случаев, из 88 больных в 78,4% обнаружил регионарные и отдаленные метастазы. Воус1, Ас1атх и 8а12тап наблюдали поражение соседних лимфатических узлов в 68%, а МсСоП — в 61% (у 122 из 201 больного).
На основании приведенных данных видно, что рак пищевода дает метастазы в регионарные и отдаленные лимфатические узлы в 40—60% и более случаев. Распространение метастазов зависит от локализации опухоли в пищеводе. Так, И. Т. Шевченко по клиническим данным и секционному материалу установил, что больше всего метастазов дают опухоли верхней трети пище вода, меньше — опухоли средней трети и еще меньше — опухоли нижней трети пищевода. По исследованиям Л. М. Нисневича получилось иначе: больше всего метастазов наблюдается при раке нижней трети пищевода (38,2%), меньше — при раке средней трети (28,4%) и наименьшее количество — при раке верхней трети (11,6%). Подобные данные приводят Екег, В. И. Попов и И. С. Мгалоблишвили.
Л. М. Нисневич установил, что метастазирование зависит от гистологической структуры рака пищевода. На его материале при плоскоклеточном раке метастазы отсутствовали в 2/& случаев, при аденокарциномах — в Уз, при медуллярном раке — в У& при сапсег хппр1ех — в Уг случаев; фиброзный рак не дал метастазов в 3Д случаев, зато базальные формы рака пищевода имели метастазы во всех случаях.
В 1955 в статье о перспективах развития хирургического лечения карциномы пищевода подчеркнул, что для всех опухолей пищевода, расположенных у дуги аорты и ниже ее, все узлы, простирающиеся вниз и вдоль левых желудочных сосудов, должны быть удалены вместе с первичной опухолью. Только таким путем можно удалить всю опухолевую ткань. Если учесть, что у каждого второго больного раком пищевода имеются регионарные или отдаленные метастазы в лимфатические узлы, то такая радикальность Ас1атх вполне оправдана, так как во время операции порой бывает трудно решить, имеются ли метастазы в том или ином лимфатическом узле. Однако, по нашему мнению, недоучел метастазирование рака в проксимальном от опухоли направлении, особенно при локализации новообразования на уровне дуги аорты.
Установлено, что рак пищевода верхней трети чаще всего метастазирует в паратрахеальные, шейные, меди-астинальные лимфатические узлы. Рак средней трети пищевода дает метастазы в регионарные лимфатические узлы средостения, трахеи, шеи и в отдаленные органы: бронхи, легкие, печень и др. При раке нижней трети пищевода метастазы наблюдаются в регионарных лимфатических узлах, наддиафрагмальных, паракардиаль-ных, в лимфатических узлах малого сальника, у левой желудочной артерии, в забрюшинных узлах, в печени (Л. М. Нисневич, И. Т. Шевченко, А. А. Полянцев, В. И. Попов и И. С. Мгалоблишвили; Бе1апо и др.).
Для предупреждения рецидива рака в культе важное значение имеет уровень резекции пищевода. В отношении кардиальных опухолей установлено, что пересекать пищевод необходимо на 3—4 см выше видимой и пальпируемой опухоли (Е. М. Масюкова, И. М. Милослав-ский, И. М. Костюковский и др.). По отношению к пищеводным новообразованиям большинство хирургов поступает примерно так же, т. е. отсекает пищевод на 3—5 см проксимальнее опухоли.
С учетом особенностей лимфатической системы пищевода были проведены гистологические исследования стенки пищевода, пораженного раком. При серийных гистологических исследованиях 117 изолированных пищеводов И. Т. Шевченко в 57,1% обнаружил распространение раковых клеток по длиннику пищевода вверх и вниз от опухоли на 4—12 см и более и назвал этот вид метастазирования «раковым лимфангитом». Этот автор отметил также, что раковый лимфангит наиболее часто встречается при локализации опухоли в верхней и средней трети пищевода. Плоскоклеточный ороговевающий рак с образованием жемчужин значительно чаще сопровождается раковыми лимфангитами, чем плоскоклеточный неороговевающий рак или аденокарцинома. На основании своих наблюдений И. Т. Шевченко сделал вывод о необходимости расширения оперативных вмешательств, вплоть до удаления всего грудного отдела пищевода с окружающей клетчаткой и с 1960 г. отказался от частичных резекций пищевода как порочных с онкологической точки зрения.
Подобные данные получил В. Г. Карпенко при исследовании 11 препаратов рака пищевода: максимальное распространение бластоматозных клеток по пищеводу равнялось 8 см, чаще — 4—6 см. Он считает, что в случаях плоскоклеточного рака следует производить либо высокий эзофагогастроанастомоз, либо пищевод должен быть полностью удален из грудной полости.
А. А. Полянцев в своих монографиях приводит дальнейшие исследования сотрудника руководимой им клиники В. Г. Карпенко, который изучал распространение раковых клеток по пищеводу, причем в 20 случаях пищевод был взят у умерших от рака этого органа без оперативного вмешательства, в 18 — пищевод исследовался после резекции его ив 12 случаях — после смерти больных при паллиативных вмешательствах. Исследования показали, что среди умерших от рака пищевода без операции раковые лимфангиты обнаруживались на расстоянии 6—8 см от края опухоли; у больных, подвергшихся резекции пищевода, раковые лимфангиты распространялись от края опухоли всего лишь на 4—5 см.
А. А. Полянцев указывает, что при резекции пищевода по поводу рака нельзя не считаться с приведенными фактами. Чем дольше развивался раковый процесс, тем обширнее опухоль, тем больший сегмент макроскопически не измененного участка пищевода следует удалять вместе с опухолью.
Б. В. Петровский при описании узловой или экзофитной формы опухоли указывает, что иногда при ней можно обнаружить так называемые двойные или даже множественные опухоли пищевода, отделенные друг от друга мостиком, казалось бы, здоровой слизистой оболочки.
В литературе встречаются и другие данные. Так, Вигез с соавторами исследовали 88 секционных препаратов (из них 70 были с плосклеточным раком, 18 — с аденокарциномами) и установил, что интрамурально опухоль распространяется чаще всего не более чем на 1 см (53,3%), в единичных случаях — на 2—4 см. Подобные данные приводят И. 3. Нарицин.
В 1955 г. 8сап1оп и соавторы опубликовали работу, основанную на всестороннем изучении 79 больных, которым была произведена резекция пищевода в период с 1940 по 1951 г. Они выявили, что у 36 (45,6%), подвергшихся сегментарной резекции, было произведено недостаточное продольное иссечение. Микроскопическое распространение опухоли по пищеводу может быть больше, чем это определяется на основании пальпации и осмотра. Даже сообщение патологоанатома о нормальных краях не является достаточной гарантией местного рецидива. Авторы считают, что сегментарная резекция пищевода — неполноценная хирургическая процедура, и во время операции следует удалять большую часть пищевода. \Уа1зоп с соавторами, подчеркнув недостаточность производимого ими ранее продольного удаления пищевода в 45% случаев, сообщил о преимуществах эзофагэктомии по Тореку. ЗТ1сН и Ваиег отмечают, что опухолевая инфильтрация, макроскопически невидимая, «может существовать» до 6 см кверху и книзу от основного очага. В зависимости от этого они рекомендуют при раке верхне- и средне-грудного отделов производить тотальную эзофагэктомию с шейным пищеводно-желудочным анастомозом.
В 1959 г. МсВигпеу с соавторами отметили, что малое количество примеров выживания в течение 5 лет при раке пищевода зависит, по их мнению, в основном от недостаточности резекции. Они согласны с предложением 8сап1оп и \Уа1зоп о возвращении к операции То-река. Подобного мнения придерживается сообщили, что они в настоящее время все больше отдают предпочтение тотальной эзофагэктомии: «Нам кажется, что этим можно избежать некоторое число местных рецидивов на пищеводном отрезке или в клетчатке верхнего средостения».
Отечественные хирурги Ф. Г. Углов (1949, 1954), В. И. Казанский (1952), Ю. Е. Березов (1956) и др., применявшие частичную резекцию при раке пищевода, считали, что пересечение на 3—5 см выше опухоли вполне достаточно. Они основывались на клинических наблюдениях: больные после резекции пищевода на указанном расстоянии от опухоли, как правило, умирают не от рецидива, а от метастазов.
Учитывая довольно убедительные данные И. Т. Шевченко, В. Г. Карпенко, А. А. Полянцева, и др., а также некоторые собственные наблюдения, мы чаще всего производим удаление всего грудного отдела пищевода. В 1961 г. Ю. Е. Березов и Е. В. Потемкина также высказались о том, «что при всех видах рака верхне- и средне-грудного отделов пищевода должно выполняться тотальное удаление грудного отдела пищевода».
Помимо метастазирования в лимфатические узлы и отдаленные органы, распространения раковых клеток внутри стенки пищевода в виде так называемых раковых лимфангитов или эмболов, рак пищевода в более поздних стадиях выходит местно за пределы органа. Тогда опухоль прорастает околопищеводную клетчатку, меди-астинальную плевру, трахею, аорту, бронх, легкое, давая порой (при распаде опухоли) свищи в средостение, плевральную полость, трахею, бронх и очень редко — перфорацию в аорту.
Стадии рака пищевода. Для правильной оценки и сравнения различных данных существенное значение имеет вопрос о распределении больных раком пищевода по стадиям процесса.
Приказом Министерства здравоохранения СССР № 284 от 12 июня 1950 г. была предложена классификация важнейших локализаций рака по четырем стадиям заболевания, в том числе и рака пищевода. В «Сборнике инструкций...» Министерства здравоохранения СССР (1956) классификация рака пищевода была изменена очень незначительно и только по отношению к IV стадии. Между тем в практической работе при определении стадии рака пищевода нередко встречаются большие затруднения. К какой стадии, например, отнести рак пищевода, когда опухоль не вышла за пределы стенки органа, но имеются отдаленные метастазы в печень? Или, наоборот, опухоль проросла стенку пищевода, медиастинальную плевру, а метастазы в регионарные лимфатические узлы не определяются?
Ю. Е. Березов (1956, 1960) писал, что в практических целях удобно пользоваться хирургической гистопатологической классификацией рака, предложенной, который различает три стадии прорастания (I, II, III) и три стадии метастазов (А — отсутствие, В — метастазы в регионарные лимфатические узлы, С — в отдаленные органы). Можно согласиться с Ю. Е. Березовым, что классификация довольно проста и удобна.
Кехапо в 1951 г. предложил выработать анатомо-клиническую классификацию, основанную, с одной стороны, на местном распространении процесса, а с другой — на метастатическом.
По существу классификация Кехапо похожа на классификацию, только первый предлагает не три, а четыре стадии.
По современной международной клинической классификации опухолей, стадия процесса должна обозначаться тремя индексами — ТЫМ, но такая система для рака пищевода еще не разработана (А. И. Раков).
По нашему мнению, классификация Ноегг и предложение Кехапо, в основе которых лежит возможность рассматривать отдельно местное распространение опухоли и распространение метастазов, в настоящее время наиболее приемлемы.
В течение 12—14 последних лет мы стремились по возможности придерживаться принятой в СССР классификации и считаем, что правильнее будет и дальше делать это в отношении определения местного распространения опухоли. К I стадии относятся небольшие отграниченные опухоли, локализованные в толще слизистой оболочки и подслизистого слоя. К выявлению таких карцином и следует стремиться. Во II стадии опухоль имеет вид узла или язвы, проросших всю стенку пищевода, но не вышедших за ее пределы; III стадия характеризуется опухолью любых размеров, но прорастающей околопищеводную клетчатку. При этом возможно распространение на медиастинальную плевру и спаяние с соседними органами и тканями, но технически во время операции опухоль удается мобилизовать без вскрытия просвета трахеи, бронха или аорты. В IV стадии опухоль выходит далеко за пределы органа, прорастает трахею, бронх, аорту, корень легкого и т. д. Оперативно иссечь ее без вскрытия просвета другого органа или сосуда невозможно. К этой же стадии относятся и опухоли, перфорировавшие в окружающие органы и ткани.
Для выражения метастатического распространения целесообразно пользоваться буквенным обозначением, как это предложил, и ставить букву рядом с цифровым определением стадии. Но обозначать буквой отсутствие метастазов мы считаем ненужным. Удобнее распространение метастазов обозначать так: А — поражены отдельные регионарные лимфатические узлы (ближайшие к опухоли); В — поражены отдаленные лимфатические узлы; С — имеются метастазы в отдаленные органы.
Например, опухоль средней трети пищевода проросла всю толщу стенки пищевода, имеются метастазы в надключичные лимфатические узлы и печень. Такая опухоль будет отнесена к стадии НС. Она не подлежит радикальному удалению. Если опухоль верхней трети пищевода проросла трахею и имеются единичные метастазы в регионарные лимфатические узлы, стадия рака должна быть обозначена как 1УА. Хирургическое удаление такой опухоли, конечно, не показано. Таким образом, если в обозначение стадии войдет римская цифра IV или латинская буква С, это будет свидетельствовать о невозможности радикального хирургического лечения.
В дальнейшем при определении стадии рака пищевода мы будет пользоваться указанными обозначениями.