В Англии и Уэльсе, по данным, в течение одного года от рака пищевода умирает 1600 человек. В США в 1948 г. от рака пищевода умер 3681 человек. Подобные данные приводят с соавторами и Бе1апо, указывая, что летальность от рака пищевода составляет 2% умерших от рака всех локализаций.
Сообщает, что в США рак пищевода у мужчин составляет 5—7% всех случаев рака. В Финляндии за 10 лет (с 1940 по 1949 г.) от рака пищевода умер 2521 человек, что равно 6% общей смертности от рака (Му1апдег, Е1Мп§).
В Монгольской Народной Республике «по частоте поражения рак пищевода занимает первое место среди раковых поражений других органов желудочно-кишечного тракта».
A. В. Чаклин занимался изучением краевых особенностей распространения рака. Он установил, что зонами повышенной заболеваемости населения раком пищевода может быть признан ряд районов Индии, Монголии, Китая, Африки. Наибольшая частота рака пищевода в структуре злокачественных опухолей зарегистрирована в Швейцарии (12%), наименьшая — на Кубе (1,21%). в США (1,7%) и Англии (3,3%); СССР по частоте рака пищевода занимает среднее положение (5,1%).
B. М. Гинковский в 1940 г. писал, что в нашей стране от рака грудной части пищевода ежегодно умирает до 20 ООО человек. В Москве, по данным Л. М. Нисневича и М. В. Игнатьева, по числу умерших первое место занимает рак желудка, а второе — третье — рак пищевода, составляя 12—15% по отношению к общему числу умерших от новообразований. И. В. Давыдовский отмечает, что по патологоанатомическим данным рак пищевода занимает третье место по частоте после рака желудка и бронхов, составляя около 10% всех раковых опухолей.
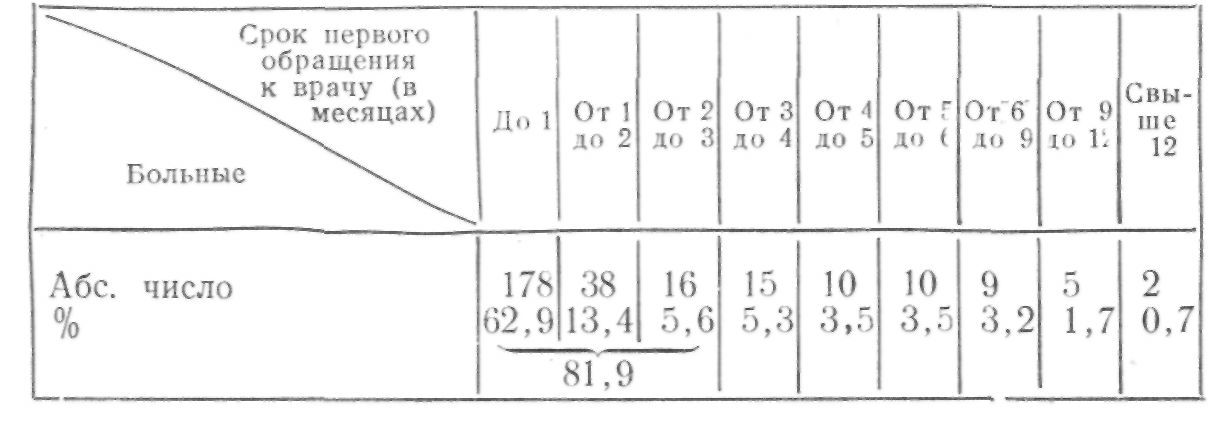
В СССР, по данным исследований А. В. Чаклина, существуют краевые особенности распространения рака пищевода, причем наивысшие показатели установлены в Гурьевской области Казахской ССР, в районе Красноводска, в Якутской и Карельской АССР, Ненецком национальном округе, Бурятской АССР и в некоторых прибрежных районах Прибалтийских союзных республик.
В Якутии рак пищевода составляет 22,2% всех локализаций рака (П. С. Миронов).
Что касается вопроса о частоте рака среди других заболеваний пищевода, то А. И. Савицким рак пищевода при эзофагоскопии обнаружен в 68% к общему числу заболеваний пищевода. У других авторов (А. И. Фельдман, И. Т. Шевченко, Т. П. Денягина, М. И. Брякин и Т. П. Денягина и др.) рак пищевода составляет от 70 до 90% всех заболеваний пищевода.
За 18 лет (с середины 1947 г. до середины 1965 г.) в Госпитальную хирургическую клинику имени А. Г. Савиных Томского медицинского института на обследование и лечение поступило 662 больных раком пищевода. Мужчин было 510 (77%), женщин—152 (23%), т. е. мужчин было в 4 раза с лишним больше, чем женщин. Подобное соотношение между мужчинами и женщинами, страдающими раком пищевода, наблюдали Л. М. Нисневич, А. И. Савицкий, А. И. Фельдман, И. Т. Шевченко, Т. П. Денягина, Ю. Е. Березов, Г. К. Ткаченко, М. И. Брякин, В. Е. Млынчик, с соавторами сообщили, что среди 3700 умерших от рака пищевода мужчин было в 5 раз больше, чем женщин. Среди больных раком пищевода наблюдали в 10 раз больше мужчин, чем женщин.
По данным А. А. Штусс и Д. Д. Ашурбекова, на 290 больных раком пищевода в Азербайджане было 175 мужчин (60%) и 115 женщин (40%). Эти авторы подчеркивают, что такое значительное расхождение с общеустановленными данными требует специального изучения. Подобное же соотношение между мужчинами и женщинами, болеющими раком пищевода, приводит В. С. Шапкин.
В Финляндии число женщин, умерших от рака пищевода, преобладает над числом мужчин: из 2521 умершего за 10 лет 51,6% было женщин и 48,4% —мужчин.
Трудно установить причину такой большой разницы в соотношении частоты рака пищевода у мужчин и женщин. Большинство же статистик, в том числе и наши данные, свидетельствует о том, что у мужчин рак пищевода встречается в 4 раза чаще, чем у женщин.
По возрасту больные в нашей клинике распределялись следующим образом: до 30 лет— 11 (1,7%), от 31 года до 40 лет — 57 (8,6%), от 41 года до 50 лет— 171 (25,8%), от 51 года до 60 лет — 283 (42,8%) от 61 года до 70 лет— 126 (19,0%) и старше 71 года— 14 человек (2,1%). Наибольшее число больных (42,8%) было в возрасте 51—60 лет; на втором месте по частоте были больные в возрасте 41—50 лет (25,8%). На возраст от 41 года до 60 лет приходится 68,6% больных.
Встречались больные, у которых верхний полюс опухоли располагался в верхне-грудном отделе, а нижний— средне-грудном, или верхний был на уровне V—УГ грудных позвонков (средняя треть), а нижний доходил почти до уровня диафрагмы. Мы считали целесообразным в таких случаях локализацию представлять по отношению к верхнему полюсу новообразования.
У наибольшего числа больных (55%) опухоль располагалась в средне-грудном отделе пищевода (см. табл. 1). Примерно у ’Д больных опухоль была в нижне-грудном отделе пищевода. Больных с локализацией опухоли в наиболее трудно доступном для хирурга верхне-грудном отделе пищевода было сравнительно немного (13,9%). У 5 больных имелась двойная локализация опухоли: у 1 в верхне-грудном отделе пищевода и в кардии желудка, у 1 — в средне-грудном отделе пищевода и в области тела желудка, у 1 — в шейном и нижне-грудном отделах пищевода; у 2 — в средне-грудном отделе пищевода и в кардии.
Шесть больных с опухолью в нижнем отделе пищевода и кардии мы включили в статистику по той причине, что четырем из них была выполнена паллиативная операция загрудинно-предфасциальной пластики пищевода тощей кишкой, а двоим — резекция грудного отдела пищевода и кардии (при гистологическом исследовании у них был обнаружен плоскоклеточный рак).
Наши данные о том, что наиболее часто встречаются больные раком средне-грудного отдела пищевода, затем— нижне-грудного и, наконец, верхне-грудного, соответствуют литературным данным.
Из 662 больных оперативному вмешательству подверглось 369 (55,7%); 268 больных (40,5%) после тщательного клинического обследования не были оперированы из-за неоперабельности процесса или в связи с тяжестью общего состояния. Из них трое умерли в первые, дни после поступления в клинику; 25 больных (3,8%) от операции отказались. Причинами отказа было хорошее общее состояние при незначительной дисфагии или отсутствии ее, преклонный возраст (старше 60 лет) и желание лечиться лучами (рентгенотерапия, бетатронотерапия).
По сообщениям Ю. Е. Березова и Т. П. Денягиной, процент больных, отказавшихся от операции, составляет соответственно 40 и 30. В 1965 г. Ю. Е. Березов и М. С. Григорьев сообщили об отказе больных от операции в 26,8% случаев.
Из 369 оперированных больных 130 (35,2%) была выполнена резекция пищевода. Процент операбельности по отношению ко всем принятым больным равен 19,6, т. е. одному из 5 больных удалось произвести резекцию пищевода. Однако следует учесть, что в наши расчеты включены все данные, начиная с первых шагов клиники по хирургическому лечению больных раком пищевода и до последнего времени. Для ясности представления о прогрессе в хирургическом лечении больных раком пищевода мы разделили наши наблюдения на два периода: первый — с середины 1947 г. до конца 1954 г. и второй— с 1955 г. до середины 1965 г. Приводим диаграмму, характеризующую оперативную деятельность клиники по годам (рис. 3).
В первый период из 257 больных было оперировано 142 (55,25%), причем 17 больным, (11,98%) выполнена резекция пищевода, 55 (38,73%) — паллиативные операции (26 гастростомий, 27 загрудинно-предфасциальных и 2 антеторакальных пластик пищевода тощей кишкой); 70 больным (49,28%) произведены пробные операции. Процент операбельности в данной группе составил всего 6,6.
При анализе результатов лечения во втором периоде получены другие данные. Из 405 больных хирургическое вмешательство было предпринято у 227 (56,6%), т. е. несколько больше, чем в первый период. Около половины больных поступало в клинику в неоперабельном состоянии. Мы часто бываем вынуждены принимать явно неоперабельных больных лишь потому, что это приезжие. Из 405 человек только 20,5% было из Томской области, остальные 79,5% —приезжие издалека. Наибольшее число больных было из Бурятской АССР, Якутской АССР, Казахстана, Иркутской, Кемеровской, Свердловской и других областей.
Характер операций, произведенных во второй период, изменился. Из 227 оперированных 113 (50%) выполнена резекция пищевода. Паллиативные операции (35 гастростомий и 6 загрудинно-предфасциальных пластик пищевода) составили 18%. Пробные операции предприяты у 73 больных (32%).
Сравнивая полученные данные, можно убедиться в том,' что значительно увеличилось число радикальных (резекция пищевода) операций, а количество пробных и паллиативных — уменьшилось.
Чтобы понять, почему рубежом между первым и вторым периодом работы клиники по хирургическому лечению больных раком пищевода стал конец 1954 г., придется коснуться вопроса истории хирургического лечения больных раком кардии, а позднее — и раком пищевода в клинике имени А. Г. Савиных.
Как известно из опубликованной литературы, проф. А. Г. Савиных с конца 1929 г. начал заниматься вопросом хирургического лечения больных раком кардиального отдела желудка (А. Г. Савиных, 1938, 1949). Он разработал свой оригинальный метод свободного доступа к кардиальному отделу желудка и нижнему отделу пищевода путем сагиттального рассечения диафрагмы и медиальных ножек диафрагмы. С помощью этого подхода А. Г. Савиных и сотрудники его клиники при раке кардии сумели достичь хороших как непосредственных (послеоперационная летальность за 1954—1960 гг. равна 3,2%—А. Г. Савиных, 1962), так и отдаленных (у 23,2% оперированных получено 5-летнее выживание — Е. А. Емельянова, 1962) результатов.
При резекции кардии по поводу опухоли, распространявшейся иногда на 4—6 см по пищеводу, А. Г. Савиных приходилось выделять нижний отдел пищевода до 10 см и более от кардии, что довольно легко производилось после широкой диафрагмокруротомии. Это наблюдение вызвало у автора мысль о возможности выделить грудной отдел пищевода снизу до бифуркации трахеи (примерно уровень V грудного позвонка), а затем с шеи — также до бифуркации трахеи, и таким образом удалить пораженный болезненным процессом пищевод.
Для осуществления своей идеи А. Г. Савиных сконструировал специальные инструменты (А. Г. Савиных, 1944; Е. М. Масюкова, Ф. Ф. Сакс и М. М. Соловьев, 1960). Однако мысль была направлена не только на удаление пищевода, но и одновременное выполнение пластики пищевода с проведением тощей кишки в свободное заднее средостение и наложением пищеводно-кишечного анастомоза в области шеи.
Подобные операции были выполнены впервые в 1943—1944 гг. у больных с Рубцовым сужением пищевода после химического ожога (А. Г. Савиных, 1944, 1951). Затем стали производиться попытки выполнить такую операцию у больных, страдавших раком пищевода. В июне 1947 г. А. Г. Савиных успешно оперировал больную К., 60 лет, с локализацией опухоли на уровне VII— VIII грудных позвонков (Е. А. Емельянова, 1948). Операция резекции пищевода с одномоментной тонкокишечной пластикой была включена в арсенал хирургических операций клиники. С этого времени и собирается материал клиники по хирургическому лечению больных раком пищевода.
В 1946—1948 гг. в литературе появились сообщения (В. И. Казанский, Б. В. Петровский, Ф. Г. Углов) о трансторакальном (чресплевральном) подходе к пищеводу.
Резекции пищевода, выполненные чресплеврально, давали в то время большое количество неблагоприятных исходов, в основном за счет тяжелого плевропульмонального шока.
Преимущество операции по Савиных заключалось во вне-плевральном подходе. Однако широко предпринимаемые диафрагмокруротомия и задняя медиастинотомия редко заканчивались резекцией пищевода, так как во время операции часто устанавливалось, что опухоль пищевода прорастала одну или, реже, обе медиастинальные плевры. Если иссекать опухоль вместе с медиастинальной плеврой, то теряется основное преимущество операции — ее вне-плевральный подход, и она грозит тогда такими же тяжелыми осложнениями, как и чресплевральные операции.
С конца 1954 г., по предложению А. Г. Савиных, стали уточнять показания к применению его метода при раке пищевода и разрабатывать показания к чресплевральной резекции пищевода по методу Добромыслова — Торека с последующей загрудинно-пред фасциальной пластикой пищевода, а также к комбинированному аб-домино-торакальному методу. В результате проведенных исследований, наблюдений, изучения литературы по этому вопросу уже в 1955 г. наметились показания к применению того или другого подхода и метода операции у больных раком пищевода, благодаря чему повысился процент операбельности и снизился процент пробных операций во второй период (А. Г. Савиных, 1957; В. С. Рогачева, 1957). Производство резекции пищевода различными методами в зависимости от показаний способствовало и резкому снижению послеоперационной летальности, о чем будет сказано ниже.