Клиническая картина рака пищевода довольно разнообразна и сложна. Ведущим симптомом при этом заболевании является дисфагия.
Под дисфагией большинство авторов подразумевает задержку или затрудненное прохождение пищи по пищеводу. Т. П. Денягина и М. И. Брякин говорят о предвестниках дисфагии, об острой дисфагии, о типичной дисфагии, о систематической дисфагии и приступах дисфагии — все это та или иная задержка при прохождении пищи по пищеводу. Прав был И. Л. Тагер, писавший в 1947 г., что само понятие «дисфагия» недостаточно конкретизировано в умах многих практических врачей.
Между тем «дисфагия», как нам представляется, это любое расстройство глотания, начиная от неприятных ощущений в пищеводе при глотании и прохождении пищи, неловкости, жжения, ощущения чего-то инородного в пищеводе (как заноза и т. п.), боли при прохождении пищи в определенном месте пищевода вплоть до затрудненного прохождения густой пищи, полужидкой, жидкой и, наконец, полной непроходимости пищевода. Если врач, к которому впервые обращается больной с жалобами на неловкость в пищеводе при проглатывании пищи или на ощущение чего-то инородного в пищеводе, не будет дожидаться «предвестника дисфагии» или «типичной дисфагии» (что означает уже затрудненное прохождение пищи по пищеводу), а сразу же, установив расстройство глотания, заподозрит у больного рак пищевода и направит для обследования в соответствующее специализированное учреждение, то, несомненно, в хирургические стационары будет поступать меньше больных неоперабельным раком пищевода.
При изложении своего клинического материала в понятие «дисфагия» мы вкладываем любое расстройство глотания, но конкретизируем его.
Анализу подвергнуто 283 истории болезни больных раком пищевода за б'/г лет (второго периода). При сборе анамнеза особое внимание обращалось на жалобы, начало и дальнейшее развитие заболевания.
Жалобы больных при поступлении в клинику представлены в табл. 3. При поступлении в клинику больные чаще всего жаловались на затруднение прохождения пищи по пищеводу. Из 283 человек эту жалобу предъявило 268 (94,7%); 15 больных (5,3%) отметили, что пища проходит совершенно беспрепятственно, но у 10 из них дисфагия выражалась в болезненном прохождении пищи по пищеводу. Таким образом, дисфагия наблюдалась у 278 человек (98,23%).
А. И. Савицкий наблюдал дисфагию у 95% своих больных, Б. В. Петровский — у 73,5%, А. А. Полянцев— у 88%, М. С. Григорьев и Б. Н. Аксенов — у 97%, П. С. Миронов — у 95%, Н. Н. Еланский с соавторами—у 97,4%, В. Е. Млынчик — у 97,6%, Рагкег с соавторами— у 95%, а А. А. Штусс и Д. Д. Ашурбеков — у 100% больных.
Примером беспрепятственного, но болезненного прохождения пищи по пищеводу может быть следующее наблюдение.
Больная Ш., 46 лет, поступила в клинику 8ДТ 1956 г. с жалобами на резкие боли при прохождении пищи по пищеводу, особенно при глотании острой и грубой пищи. Любая пища проходит беспрепятственно. Постоянные боли за грудиной, за мечевидным отростком. Слабость, плохой аппетит, сильно похудела. Страдает запорами. Спит плохо из-за болей. Заболевание началось год назад с ощущения боли в пищеводе при проглатывании пищи. Постепенно боли усиливались, появился страх перед приемом пищи. Стала худеть, нарастала слабость. В апреле 1956 г. установлен диагноз рака пищевода.
При поступлении состояние больной средней тяжести, питание понижено: рост 160 см, вес 47 кг. Кожные покровы бледные. Артериальное давление 85/65 мм рт. ст. Пульс 82 в минуту, удовлетворительного наполнения и напряжения. При рентгенологическом исследовании установлено, что пищевод в средней трети (уровень V—VII грудных позвонков) на задней стенке имеет большой, протяженностью до 6 см, плоский дефект с изъязвлением. Стенка пищевода в этом участке ригидна и не перистальтирует. Контрастная масса проходит совершенно беспрепятственно. Клинический диагноз: рак средней трети пищевода, стадия II.
После соответствующей подготовки 29/У1 была выполнена резекция пищевода по методу Добромыслова — Торека через правосторонний подход. Выздоровление. Мучительных болей за грудиной не стало.
Из 10 больных, у которых дисфагия проявлялась § виде свободного, но болезненного прохождения пищи по пищеводу, у 5, т. е. у половины, выполнена резекция пищевода.
Известный интерес представляют 5 человек, не предъявлявших совершенно никаких жалоб при поступлении в клинику.
Больной с, 60 лет, поступил в клинику 25/У1 1959 г. Жалоб нет. Любая пища по пищеводу проходит свободно и без боли. Аппетит хороший, стул нормальный. Потери веса не отмечал. На вопрос, что явилось причиной обращения его в клинику, сообщил следующее. В конце мая 1959 г. во время приема пищи ощутил болезненное и несвободное прохождение мяса по пищеводу. С этого времени стал ощущать боли в пищеводе при приеме грубой пищи. Неоднократно обращался к врачам, 4 раза обследован рентгенологически. В связи с диагнозом гастрита получал соответствующее лечение. В середине июня у больного диагностировали рак пищевода и направили в Томск. В то время по пищеводу с затруднением и болью проходила грубая пища. Были боли в подложечной области. Накануне госпитализации у больного с 21/У1 улучшилось состояние, исчезли боли и пища стала проходить совершенно свободно.
При поступлении в клинику общее состояние больного удовлетворительное, питание понижено: рост 163 см, вес 54 кг. Артериальное давление 115/55 мм рт. ст. Пульс 62 в минуту. При рентгенологическом исследовании в нижней трети пищевода выше диафрагмы (уровень IX—X грудных позвонков) определяются циркулярное сужение протяженностью 5—6 см и наличие изъязвления на задней стенке пищевода. Выше сужения определяется умеренная дилятация пищевода. В зоне сужения пищевод ригиден, стенка инфильтрирована. Инфильтрация заднего средостения в области расположения опухоли выражена умеренно. Клинический диагноз: рак нижней трети пищевода, стадия III. По-видимому, имеется распад опухоли.
Больному была предложена операция, от которой он категорически отказался по причине хорошего общего состояния, отсутствия дисфагии и болей; 10/УН был выписан. Через 3 месяца от него было получено сообщение о резком ухудшении состояния и согласии на операцию.
Больная П., 63 лет, поступила в клинику 28/У1 1960 г. Жаловалась только на запоры. Любая пища свободно и безболезненно проходит по пищеводу. Аппетит и сон хорошие. Не похудела. В апреле 1960 г. появились запоры, головная боль. В конце мая при глотании хлеба ощутила царапанье и боли в пищеводе, за грудиной — это было в день взятия желудочного содержимого для анализа, когда зонд прошел с затруднением. Вскоре боли в пищеводе стихли, пища проходила беспрепятственно. В июне рентгенологически была обнаружена опухоль пищевода.
При поступлении общее состояние и питание удовлетворительные: рост 156 см, вес 55 кг. Эмфизема легких, глухие тоны сердца. Артериальное давление 96/60 мм рт. ст. Пульс 76 в минуту. При рентгенологическом исследовании жидкая Контрастная масса по пищеводу проходит свободно. На уровне IX—X грудных позвонков, на передней стенке пищевода, определяется дефект наполнения протяженностью до 3 см. Стенка пищевода в зоне дефекта ригидна, не перистальтирует. Задняя стенка его на этом уровне не изменена. Дилятации пищевода нет. Клинический диагноз: рак нижней трети пищевода, стадия II. От предлагаемого оперативного лечения больная сначала отказывалась, но затем согласие было получено.
После подготовки 13/УП выполнена операция—резекция пищевода с одномоментной пластикой его тонкой кишкой по методу Савиных. Операцию и послеоперационный период больная перенесла удовлетворительно и 18/УШ была выписана из клиники.
Приведенные примеры отчетливо показывают, что при отсутствии дисфагии и болей больные отказываются от операции, хотя при обследовании у них обнаружен рак пищевода. В этих случаях часто опухоль еще не имеет обширного распространения. Из 5 указанных больных трем выполнена резекция пищевода, а двое отказались от операции, хотя после клинического обследования мы были . уверены в возможности выполнить резекцию пищевода.
Из 268 человек, жаловавшихся на затрудненное прохождение пищи, у 6 (2,23%) была полная непроходимость пищевода, у 33 (12,3%) с затруднением проходила жидкая, а у 95 (35,45%) —полужидкая пища и 134 человека (50%) ощущали затруднение в прохождении грубой и жесткой пищи по пищеводу.
Сравнить данные о характере задержки пищи в пищеводе у больных раком этого органа с приведенными Т. П. Денягиной, А. А. Штуссом и Д. Д. Ашурбековым невозможно в связи с неодинаковой оценкой степени затрудненного прохождения пищи по пищеводу нами и указанными авторами.
Нам кажется интересным сопоставление степени затрудненного прохождения пищи и возможности резекции пищевода.
При полной непроходимости пищевода резекцию удалось выполнить только одному из 6 больных. Из 33 больных, у которых даже жидкость (молоко, бульон, чай) проходила по пищеводу с затруднением, резекция пищевода произведена четырем.
Среди 95 больных, которые жаловались на затрудненное прохождение по пищеводу полужидкой пищи (манная каша, кисель, яйцо, размоченные сухари), резекция пищевода сделана 26 {27,5%). Из 134 больных с жалобами на нарушение глотания только твердой и плотной пищи (мясо, сырые овйщи, черный хлеб) резекция пищевода выполнена у 44 132,4%). В группе ранее упомянутых больных с беспрепятственным прохождением пищи восьми из 15 была произведена резекция пищевода и у двух она была возможна, т. е. 2/з больных из этой группы подлежали радикальной операции.
Приведенные данные показывают, что увеличение степени нарушения проходимости пищи по пищеводу уменьшает надежды на возможность резекции пищевода.
Дисфагию, выражающуюся в затрудненном прохождении пищи по пищеводу, объясняют по-разному. Оаг-1оск и К1ет считают, что дисфагия зависит от механического сужения просвета пищевода. А. И. Савицкий, А. И. Фельдман, Б. В. Петровский и Ю. Е. Березов ставят дисфагию в зависимость от механического момента и спазма пищевода. Кроме того, дисфагия зависит от расстройства перистальтики стенки пищевода (А. И. Савицкий и А. И. Фельдман) вследствие сопутствующих эзофагита и периэзофагита (Б. В. Петровский). Е. А. Печатникова и В. Я. Золотаревский рассматривают дисфагию при раке «как сложный процесс, в котором, помимо простой обтурации пищевода опухолью, играет роль нервно-рефлекторный компонент, а также элементы неспецифического воспаления». Т. П. Денягина категорически отрицает наличие спазма при раке пищевода.
Нам, так же как и Т. П. Денягиной, при рентгеноскопии больных раком пищевода не удавалось видеть спазма пищевода ни в области опухоли, ни выше. Возможно, это зависело от того, что мы наблюдали больных со значительно развитой опухолью (II—IV стадии), а не в начальной стадии, когда еще можно допустить возникновение спазма пищевода. Первичную внезапную остановку пищи действительно правильнее, очевидно, объяснять только спазмом пищевода. Развитая карцинома, проросшая нервные и частично мышечные структуры органа, вызывает нарушение двигательной функции пищевода. Это нарушение выражается в отсутствии перистальтики на определенном его участке. Поэтому допустить возможность спазма в этих случаях одновременно с нарушением перистальтики мы не можем. По нашему мнению, дисфагия зависит от нескольких моментов и в первую очередь от расстройства перистальтики на участке стенки, пораженной раковым процессом. В начальной стадии рака это нарушение перистальтических движений больным воспринимается в ряде случаев как ощущение неловкости или чего-то инородного в пищеводе, а чаще — как необычное «тугое» прохождение пищи. В дальнейшем просвет пищевода уменьшается за счет роста опухоли по окружности стенки органа или в просвет его с еще большим нарушением перистальтики. В это время больные жалуются уже на затрудненное прохождение по пищеводу сначала грубой пищи, а позже — мягкой полужидкой. Присоединившееся воспаление в области опухоли и вокруг нее со всеми присущими ему свойствами еще больше усугубляет дисфагию.
Особенностью дисфагии при раке пищевода у ряда больных является болезненность прохождения пищи по суженному отделу или при задержке в нем. У нас данный симптом встретился у 129 больных (46,2%), т. е. почти в половине случаев.
Т. П. Денягина, М. И. Брякин и др. болезненное прохождение пищи по пищеводу и постоянные боли за грудиной, между лопатками и в других областях грудной клетки рассматривают вместе под названием «болевой синдром». А. И. Савицкий, Б. В. Петровский, А. А. Полянцев и др. рассматривают эти два симптома раздельно. И. Л. Тагер считает, что в ранних стадиях больной не испытывает боли; болевые ощущения при прохождении пищевого комка скорее говорят против ракового поражения.
Боли при глотании пищи Л. М. Нисневич наблюдал у 19,2% больных раком пищевода. А. А. Штусс и Д. Д. Ашурбеков, Е. 3. Мирошникова отметили наличие боли при глотании примерно у 7з больных, Л. И. Попов сообщил, что на его материале основными клиническими проявлениями рака пищевода были жалобы на боли при глотании и ощущение задержки пищевого комка.
Боли, возникающие в пищеводе при прохождении пищи, А. А. Полянцев объясняет изъязвлением опухоли и развитием воспалительного процесса вокруг язвы. По мнению Б. В. Петровского, боли зависят от травмирования опухоли и воспаленной стенки пищевода вблизи от опухоли, а также от спазма.
Мы считаем, что боли в пищеводе при прохождении пищи зависят от травмирования воспаленных тканей вокруг опухоли как самой пищей, так и тем перистальтическим движением пищевода, которое возникает выше и ниже опухоли. Боли могут быть вызваны и давлением задержавшейся над местом сужения пищи.
Из наших больных 54% предъявляли жалобы на боли, не связанные с приемом пищи. Боли локализовались в области шеи, за грудиной, в межлопаточной области, в грудной клетке с обеих или с одной стороны и в подложечной области. Боли были чаще постоянные или возникали периодически, более или менее интенсивные, сверлящего, ноющего, стреляющего, рвущего и другого характера. О наличии у больных раком пищевода постоянных болей в различных отделах грудной клетки и шеи, не связанных с глотанием, сообщают А. И. Савицкий, Б. В. Петровский, А. А. Полянцев, Т. П. Денягина, Ю. Е. Березов, Е. 3. Мирошникова, Л. И. Попов, В. И. Казанский, М. И. Брякин, и др.
Боли эти зависят, по мнению большинства авторов, к которому присоединяемся и мы, от прорастания опухолью окружающей пищевод клетчатки вместе с нервными стволами и сплетениями, от прорастания опухоли в соседние ткани и органы и от присоединившегося воспаления. Поэтому А. А. Полянцев считает, что постоянные боли тупого характера встречаются в поздних стадиях рака пищевода. «Боли представляют поздний симптом», — пишут СокИтаНп и 1огп§. По мнению КисИег, постоянные боли — признак неоперабельности. Ю. Е. Березов при преобладании у больного в клинической картине «болевого синдрома» говорит о язвенной форме опухоли, а если к дисфагии в виде затрудненного прохождения пищи присоединится болевой синдром, то автор предполагает начавшийся распад опухоли.
Из наблюдавшихся нами 153 больных, ощущавших боли, радикально было оперировано 37 (24,1%), в то время как из 130 человек, у которых болей не было, резекция пищевода была выполнена 46 (35,4%). Эти цифры говорят о том, что у больных раком пищевода с постоянными болями возможность выполнить резекцию пищевода почти в Г/г раза меньше, чем у больных, не ощущающих болей. Чем значительнее постоянная и острая боль, мешающая больным спать по ночам, тем меньше надежды на радикальную операцию.
Регургитация — срыгивание задержавшейся в пищеводе пищи, — наблюдалась у 46 (16,25%) наших больных: у 4,5% — при локализации опухоли в верхне-грудном отделе пищевода, у 8,5%—в средне-грудном отделе и у 11,6% больных с опухолью в нижне-грудном отделе. Наши результаты до некоторой степени соответствуют данным Б. В. Петровского, но значительно отличаются от наблюдений Т. П. Денягиной, которые сообщают соответственно о 42,4 и 30% регургитации у своих больных. Данный симптом существенного значения в ранней диагностике и в определении операбельности не имеет.
Саливация наблюдалась лишь у 27 наших больных (8,54%): у 3 из 6 — с полной непроходимостью пищевода, у 9 из 33 — с затруднением прохождения жидкой пищи, у 13 из 95, страдавших от задержки полужидкой пищи, и у 2 из 134 больных, с затруднением глотавших твердую пищу. Эти данные свидетельствуют, что чем в большей степени нарушена проходимость пищевода, тем чаще наблюдается саливация. А. И. Савицкий также наблюдал, что усиленная саливация сопутствовала резко выраженной дисфагии.
У 3 наших больных (15,7%) саливация была выражена при локализации опухоли в шейном отделе пищевода, у 17 (5,6%) —в среднегрудном и у 7 (5%) — в нижне-грудном отделе.
Б. В. Петровский встретил этот симптом у 35,5% своих больных и считает его характерным для рака верхнего отдела пищевода, причем объясняет его прорастанием или сдавлением вегетативных волокон. А. А. По-лянцев наблюдал усиленное слюноотделение у 45% больных и считает, что саливация имеет рефлекторное происхождение как реакция на возникающий патологический процесс. И. Т. Шевченко повышенное слюноотделение относит к ранним признакам, сигнализирующим о поражении пищеварительного тракта, и объясняет саливацию как рефлекс со стенки пищевода на слюнные железы.
Т. П. Денягина повышенное отделение слюны отметила у 27,5% больных и считает, что этот феномен является не столько следствием усиленного слюно-образования, сколько результатом непрохождения слюны через суженный участок пищевода. М. И. Брякина отмечает, что этот симптом встречается при сужениях пищевода любой природы и выражен тем сильнее, чем выше уровень стриктуры. А. А. Штусс и Д. Д. Ашурбеков не придают значения симптому саливации, считая, что его роль в уточнении диагноза рака пищевода незначительна.
Мы присоединяемся к мнению последних авторов, так как нам не приходилось устанавливать из анамнеза, чтобы саливация была выражена в ранних стадиях рака пищевода. Этот симптом мы наблюдали у части больных с затрудненным прохождением пищи по пищеводу вследствие любого заболевания: рак пищевода, рубцовая стриктура, инородное тело в пищеводе, и почти у всех больных после операции Добромыслова — Терека.
Усиленное отделение слюны было выражено тем резче, чем хуже была проходимость пищевода и чем выше располагалась стриктура. Мы склонны объяснить саливацию скорее механической непроходимостью слюны по суженному отделу пищевода, чем рефлекторным усилением слюнообразования.
Изменение голоса, зависящее от поражения опухолью или метастазами возвратного нерва, наблюдалось у 6 наших больных (2,1%); у 5 из них была опухоль шейного и верхне-грудного отделов пищевода и лишь у 1 больного — средне-грудного отдела.
Трое больных при поступлении в клинику жаловались на возникновение кашля при глотании пищи. У одного из них опухоль располагалась в верхне-грудном отделе пищевода и привела к возникновению абсцесса верхней доли правого легкого вследствие перфорации.
У 2 больных опухоль локализовалась в средне-грудном отделе и осложнилась образованием пищеводно-трахеального (у одного) и пищеводно-бронхиального (у другого) свищей.
У 1 больной при локализации опухоли в верхне-грудном отделе пищевода наблюдалась перфорация в средостение с явлениями медиастинита. Ни одному из указанных больных с измененным голосом и пищеводным свищом не производилась резекция пищевода, так как эти симптомы характерны для IV стадии процесса.
И. Т. Шевченко наблюдал перфорацию в 37,8%, в 4%, мы — в 1,2% случаев (при поступлении больных в клинику).
Понижение или отсутствие аппетита отмечалось у 62 человек (21,9%). У остальных больных был нормальный аппетит, а некоторые испытывали постоянное чувство голода, так как пища плохо проходила по пищеводу.
Расстройство стула в виде запоров (стул 1 раз в 2—5—10 дней) наблюдалось у 81 больного (28,6%). Чем хуже была проходимость пищевода, тем чаще и длительнее была задержка стула.
На общую слабость жаловались 125 больных (44,6%); у 17 (13,6%) из них было головокружение. Общая слабость чаще встречалась у больных с более выраженным затруднением прохождения пищи по пищеводу.
Самым частым симптомом из числа общих является похудание (потеря веса), которое отмечают сами больные. Оно было у 210 наших больных (74,2%). С соавторами потерю веса наблюдали в 86% своих наблюдений. Похудание при раке пищевода зависит как от воздействия самой опухоли на весь организм, так и от затрудненного прохождения пищи по пищеводу, а следовательно, от недостатка питания. Необходимо отметить, что среди больных, страдающих раком пищевода, встречаются лица с повышенным питанием.
Подводя итог разбору жалоб больных при поступлении в клинику, можно с уверенностью сказать, что, действительно, самым частым, основным и ведущим симптомом рака пищевода является дисфагия (до 98% у наших больных). Почти у половины больных (46,4%) прохождение пищи по пищеводу бывает не только затрудненным, но и болезненным. Боли, не зависящие от приема пищи, — за грудиной, в грудной клетке, в подложечной области, также наблюдаются почти у половины больных (45,5%). Они свидетельствуют о значительном распространении ракового процесса. Чем мучительнее и постояннее боли, тем меньше надежды на возможность резекции пищевода.
Из общих симптомов наиболее частым является похудание больных, затем общая слабость и расстройство стула в виде запоров.
На основании изучения анамнестических данных 283 больных, соответственно первоначальным симптомам, мы разделили их на группы.
Как видно из табл. 4, у 84,1% больных заболевание началось с дисфагии (различного характера расстройств глотания), у 12,4%—с болей за грудиной, в груди, в эпигастрии и у 3,5% первыми симптомами были общая слабость, икота и другие не характерные для рака пищевода симптомы, причем у 1 больной опухоль была обнаружена случайно.
Результаты наших исследований несколько отличаются от данных Т. П. Денягиной и Ю. Е. Березова, которые дисфагию как первый симптом наблюдали у 52%, а боли — у 31 % больных. Однако если болезненное прохождение пищи по пищеводу, жжение и царапанье при глотании отнести к дисфагии, как это делаем мы, то различие оказывается небольшим. Кроме того, следует иметь в виду, что Т. П. Денягина приводит единые данные для больных раком пищевода и кардии, в то время как хорошо известно, что дисфагия при раке кардии появляется реже и позже, чем при раке пищевода.
Наши данные соответствуют наблюдениям Н. Н. Еланского с соавторами, которые при раке пищевода у 73,1% больных выявили в качестве первого симптома заболевания дисфагию.
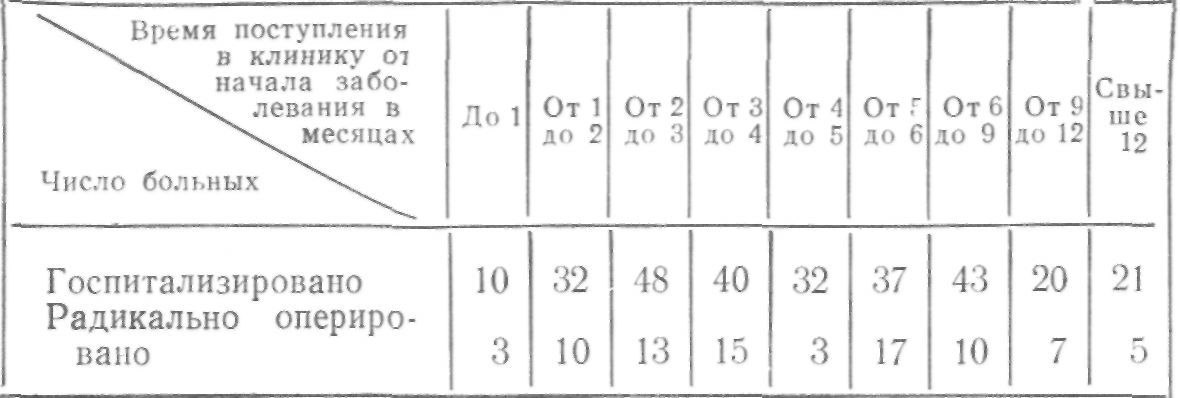
Промежуток времени от появления симптомов болезни до первого обращения к врачу у наших больных (как и у Ю. Е. Березова) в среднем составил 2,9 месяца, а до поступления в клинику — 7,1 месяца. Следовательно, на установление диагноза и направление больного на операцию уходит в среднем 4 месяца, что является недопустимо длительным сроком. Если учесть, что средняя продолжительность жизни больных раком пищевода с момента появления первых симптомов составляет 7—9—13 и, редко, 18 месяцев (В. А. Стефаду, В. И. Казанский, У Инкай, Ю. Е. Березов, П. С. Миронов, Е. Н. Гришин), то необходимо признать, что операции у наших больных проводились довольно поздно.
При анализе наших данных становится очевидным, что больные довольно рано обращались в медицинские учреждения с первыми симптомами заболевания.
В первый же месяц от начала заболевания обратилось к врачу 62,9% больных, а в первые 3 месяца — 81,9%, т. е. подавляющее большинство. Эго соответствует данным Н. Н. Еланского с соавторами, у которых 77,5% больных раком пищевода и кардии обратились к врачу в течение 3 месяцев после появления признаков заболевания.
Если же проследить, через какой срок после появления первых симптомов эти больные поступали в клинику для оперативного вмешательства, то получится другая картина (табл. 6). В течение первых 3 месяцев от появления признаков заболевания на оперативное лечение поступило только 90 больных (31,7%).
Многие хирурги (В. М. Гинковский, Б. В. Петровский, И. Т. Шевченко, МегепсПпо и Магк, Оайоск и К1ет, А. А. Полянцев, Ю. Е. Березов, В. С. Шапкин, Е. 3. Мирошникова, В. И. Казанский, Н. И. Володько, Е. Н. Гришин, В. Е. Млынчик и др.) сопоставляли время первого обращения больных к врачу и время, через которое больные поступали в хирургические клиники. Все авторы подчеркивают большую продолжительность обоих показателей. Причин поздней диагностики, а следовательно, и позднего направления больных раком пищевода в хирургический стационар много. Первой причиной, зависящей от самого больного, является несвоевременное обращение к врачу. Далее следует трудность диагностики рака пищевода в начальной стадии. Наконец, последним обстоятельством, обусловливающим большое число больных с запущенными формами рака, является недостаточное соблюдение принципа онкологической настороженности участковыми и поликлиническими врачами (Р. И. Гордон, А. А. Штусс и Д. Д. Ашурбеков, Е. 3. Мирошникова, Ю. Е. Березов, Г. К. Ткаченко, Н. С. Пределин, В. Е. Млынчик, Н. Н. Еланский с соавторами, и др.).
В. Е. Млынчик, анализируя причины поздней диагностики рака пищевода и кардии, нашел, что 51,7% больных с запущенными формами рака поздно госпитализированы по вине врачей, 19,9% — из-за несвоевременного обращения больных к врачу и 22,1% —вследствие бессимптомного или очень быстрого течения процесса. Мы неоднократно встречали больных, из анамнеза которых выяснялось, что они впервые обращались, по-видимому, к таким врачам, у которых снижена онкологическая неороженность. Кроме того, некоторым больным правильно и довольно рано устанавливали диагноз рака пищевода и назначали симптоматическое лечение.
Приводим выписки из историй болезни двух подобных больных.
Больная Л., 44 лет, поступила в клинику 4/Ш 1961 г. Жалобы на затрудненное прохождение даже полужидкой пищи и болезненность при этом в пищеводе. Похудела, ослабела.
29/\ТН 1960 г. внезапно во время еды больная подавилась и ощутила боли в пищеводе. С этого времени плотная пища стала проходить с затруднением и болью. Обратилась впервые к врачу 21/ХН 1960 г. Врач осмотрел больную и рекомендовал принимать витамин В1. Улучшения не отмечалось. Больная стала худеть, появилась слабость, Плотная пища по пищеводу не проходила. Обратилась к другому врачу с просьбой произвести рентгенологическое исследование, в чем ей было отказано. Однако в конце января 1961 г. больная настояла на рентгеноскопии, после чего была направлена к онкологу. Онколог, указав на серьезность заболевания, направил ее на ВТЭК и в феврале больная получила I группу инвалидности без назначения какого-либо лечения. Обратилась в нашу клинику.
После соответствующей подготовки 14/Ш 1961 г. произведена резекция пищевода по Савиных. 8/1У больная была выписана.
Больной С, 42 лет, поступил в клинику 13/У 1958 г. Жалобы на затрудненное прохождение густой пищи по пищеводу в средних отделах. Имеются боли за грудиной с иррадиацией по всей грудной клетке.
Заболел в январе 1958 г., когда появились боли в грудной клетке и ощущение царапанья в пищеводе при приеме пищи. Сразу обратился к врачу. Была сделана рентгеноскопия грудной клетки. В апреле задержался кусочек колбасы в пищеводе, была регургитация. С этого времени сухой пищи не принимал. В апреле снова обратился к врачу и был направлен в онкологический диспансер, где обследован с 4 по 8/У и выписан с рекомендацией лечиться по месту жительства. Была выдана справка, в которой поставлен диагноз: стадия IV. Больной не мог удовлетвориться предложенным в районе лечением и без направления приехал к нам с упомянутым документом.
После подготовки 27/У произведена резекция пищевода по методу Добромыслова — Торека через правосторонний доступ, а 25/У1 — загрудинно-предфасциальная пластика пищевода из тощей кишки. Больной жил и работал после операции более 3 лет.
Выписка из истории болезни больной Л. наглядно показывает, что первый и второй врачи, к которым она обращалась, не подумали о возможности у нее рака пищевода, т. е. у них отсутствовала онкологическая настороженность. После установления диагноза рака пищевода врач поспешил направить больную на ВТЭК, а не на оперативное лечение. Возникает вопрос: почему? Этот же вопрос следует поставить и после ознакомления с анамнезом больного С. Ответ может быть такой: или потому, что некоторые врачи не знают о возможности оперативного лечения больных раком пищевода, во что трудно поверить, или потому, что они не верят в возможность излечения больных раком пищевода каким бы то ни было методом, в том числе и хирургическим. Подобные примеры, к сожалению, не единичны.
Необходимо подчеркнуть следующее положение: длительность заболевания ни в коей мере не может служить критерием для определения запущенности рака пищевода.
Несмотря на то что для успеха хирургического лечения мы стремимся оперировать больных раком пищевода как можно раньше, все же давность заболевания сама по себе, какой бы длительности она ни была, не может служить критерием для определения операбельное™. Подтверждением высказанного положения может служить табл. 6, из которой видно, что из 130 больных с давностью заболевания до 4 месяцев резекция пищевода выполнена у 37%; при продолжительности симптомов от 5 до 6 месяцев — почти в половине случаев, и даже у больных с наличием признаков заболевания в течение года и более наблюдений оказалась возможной резекция пищевода. В то же время больным, у которых симптомы болезни появились от 4 до 5 месяцев назад, резекцию удалось выполнить только в 9,4% случаев. Примером того, что иногда больные при коротком анамнезе уже не операбельны, а больные, страдающие расстройством глотания в течение более 2 лет, могут быть подвергнуты резекции пищевода по поводу рака, служат следующие выдержки из историй болезни.
Больной Я., 38 лет, поступил в клинику 23/П 1957 г. Жалобы на затрудненное прохождение густой пищи в нижнем отделе пищевода. Во время приема пищи ощущает боли за мечевидным отростком. Сильный кашель. Постоянные боли в правой половине грудной клетки. Значительно похудел, ослабел. Начало заболевания острое. В середине января 1957 г. температура повысилась до 39— 40°, появились боли в грудной клетке, в спине, присоединился кашель и не стала проходить по пищеводу плотная пища. Обратился к врачу. Был госпитализирован с диагнозом острого холецистита и получал лечение. Улучшения не наступало. После перевода в другой стационар был установлен диагноз рака пищевода. Больного направили в нашу клинику.
При поступлении состояние тяжелое, температура до 40°, мучительный кашель. Больной раздражителен.
При рентгеноскопии грудной клетки справа определяется отчетливое расширение корня легкого. При рентгеноскопии пищевода—обширный дефект наполнения, занимающий среднюю и нижнюю трети пищевода (от уровня VI до IX грудного позвонка). В зоне дефекта контрастная масса проходит неровной узкой полосой. Значительное понижение прозрачности (инфильтрация) заднего средостения.
Клинический диагноз: рак средней и нижней третей пищевода, стадия IV.
У данного больного в начальном периоде заболевания рак пищевода протекал совершенно незаметно. Нам не удалось выявить никаких симптомов, которые бес-
покоили бы его До середины января. Потом в какой-то стадии раковый процесс начал протекать остро по типу инфекционного заболевания с высокой температурой и в течение месяца привел больного в инкурабельное состояние.
Больной М., 49 лет, поступил в клинику 27/1 1961 г. с жалобами на затрудненное прохождение по пищеводу густой и грубой пищи. Место задержки показывает на уровне рукоятки грудины. Задержка пищи кратковременная, дальнейшее ее прохождение больной ощущает на протяжении всего пищевода. Если пища задержится надолго, то приходится запивать ее водой и наступает регургитация. Болей нет. Аппетит и сон хорошие.
Заболел более 2 лет назад, когда впервые начал ощущать периодическое затруднение прохождения пищи по средним отделам пищевода. Сухую пищу с этого времени стал запивать водой. К врачам не обращался. Около У/2 лет назад появилась непостоянная задержка пищи в пищеводе, в связи с чем сам вызывал рвоту. Был у врача. Проведена рентгеноскопия, но патологии не обнаружено. Периодически обращался к врачам, позднее предполагали спазм пищевода. Общее состояние оставалось хорошим. В январе 1961 г. при рентгенологическом исследовании пищевода вновь патологии не обнаружено. Произведена эзофагоскопия с биопсией. Диагноз: рак пищевода.
После клинического обследования нами поставлен диагноз: рак пищевода средней трети, стадия II. Произведена резекция пищевода по методу Добромыслсва — Торека с последующей загрудин-но предфасциальной ззофагопластикой.
Подобных больных раком пищевода с длительностью симптомов больше 1—2 лет наблюдали И. Л. Тагер, А. И. Фельдман, В. С. Шапкин, Ю. Е. Березов и др. И. Л. Тагер считает, что особенно длительно могут протекать инфильтрирующие формы рака. О том, что трудно установить зависимость между длительностью заболевания и операбельностью, пишут В. А. Стефаду, Б. В. Петровский, В. И. Казанский, Т. П. Денягина, Ю. Е. Березов, М. С. Григорьев и Б. Н. Аксенов и др. А. Б. Райз высказывается по этому вопросу так: «Возможность применения радикального оперативного вмешательства в большинстве случаев находится в прямой зависимости от длительности заболевания. Но иногда закономерность нарушается вследствие особой гистологической структуры опухоли, ее локализации, характера роста, возраста больного и его реактивности».
Что отсутствие связи между длительностью симптомов и операбельностью «снова подчеркивает особую проблему биологических свойств каждой опухоли и реакцию больного — носителя опухоли». Мы совершенно согласны с мнением М. С. Григорьева, А. Б. Райза о том, что быстрота роста опухоли и распространение метастазов зависят от ее биологических свойств и индивидуальной особенности реакции каждого организма на развитие опухоли.
Изучив на основании анамнеза развитие болезни у 283 больных, мы пришли к определенному заключению. У большинства больных (84%) первой была жалоба на дисфагию (различного вида расстройство глотания) или, значительно реже (12%), на боли за грудиной, в грудной клетке, в подложечной области. Эти жалобы должны были сразу насторожить врача. Лн должен заподозрить у больного рак пищевода. Каждого такого больного необходимо срочно обследовать в амбулатории или направить в такое медицинское учреждение, которое занимается лечением данной группы больных, минуя промежуточные районные, городские больницы. Тогда можно будет рассчитывать на больший процент радикальных операций в более ранней стадии и на лучшие отдаленные результаты.
При собирании анамнеза у больных придавали большое значение выяснению факта, не встречались ли у их родственников подобные заболевания или опухоли других органов. Удалось установить, что у 28 больных (10%) от рака умерли отец или мать, реже — сестра или брат. У больного Е. от рака пищевода умерли отец, родной и двоюродный братья, у больной Ц. — отец и мать, у больного Д. — старшие брат и сестра. Один больной раком пищевода приехал вместе со своим отцом, у которого был неоперабельный рак кардии. Кроме этих 28, у 5 больных от рака пищевода умерли жена или муж.
На основании изложенного у нас сложилось впечатление, что при раке пищевода в ряде случаев имеется наследственная предрасположенность. М. И. Брякин «семейный рак» наблюдал только в 4 случаях (на 470 больных раком пищевода и кардии), установили, что у родственников их больных в 22,1% случаев был рак пищевода. П. А. Герцен более 30 лет назад писал: «...О наследственности говорить не буду, я придаю ей огромное значение, но унаследуется не раковая болезнь, а предрасположение к ней, дальше — это наследственное предрасположение, общее или органное, можно обнаружить лишь в 10—20% случаев».
Довольно своеобразен внешний вид больных раком пищевода, особенно в запущенной стадии. Они несколько заторможены, вялы, истощены, как бы «высохшие», с серовато-землистым цветом лица, с настороженным «голодным» или потухшим, безразличным взглядом. После первой беседы с врачом у больных появляется надежда на излечение, они становятся более активными, строго выполняют все назначения и с нетерпением ждут помощи. Некоторые больные, свободно глотающие полужидкую пищу, начинают прибавлять в весе.
Результаты измерения кровяного давления были следующими: у 30% больных максимальное артериальное давление было не выше 100 мм рт. ст., у 41% —в пределах 100—120 мм, у 29% —выше 120 мм, в единичных случаях достигая 180 и 200 мм рт. ст. Как видно из наших данных, с учетом пожилого возраста исследуемых можно сказать, что большинство больных раком пищевода склонны к гипотонии.
При исследовании красной крови только у 4,2% больных наблюдалась выраженная анемия с количеством гемоглобина ниже 60% и эритроцитов менее 3 000 000. В 51 % наблюдений эритроцитов в крови было от 4 000 000 до 5 000 000, а в 14% — свыше 5 000 000 при гемоглобине 70—80% и более. Эти исследования показывают, что у больных раком пищевода редко наблюдается анемия (только при распаде опухоли), а преобладают нормальный состав крови и как бы некоторое сгущение за счет обезвоживания организма. РОЭ была нормальной (до 10 мм в час) у 34% больных; у остальных она была ускоренной, причем у 40% обследованных — свыше 20 мм в час.
Со стороны белой крови у 84% больных количество лейкоцитов было в пределах 8000, у 11% —от 8000 до 10 000 и лишь у 5% наблюдался лейкоцитоз — свыше 10 000 (у больных с распадом опухоли, с наличием пи-щеводно-бронхиальных и других свищей, с явлениями медиастинита). В лейкоцитарной формуле крови каких-либо изменений, присущих раку пищевода, выявить не удалось.
В моче изменений, характерных для рака пищевода, не отмечено.
При биохимическом исследовании крови гипопротеинемия (количество общего белка ниже 7,20%) обнаружена в 11,6% наблюдений.