Диагноз рака пищевода в ряде случаев может быть поставлен на основании только жалоб. Если больной рассказывает, что заболевание началось 2—3 месяца назад с ощущений не совсем свободного прохождения пищи по пищеводу, постепенно пища стала проходить все хуже и хуже, сначала запивал ее водой затем отказался от приема хлеба, мяса, позднее — котлет, каш, стал худеть, слабеть, чувствует боли во время прохождения пищи по пищеводу или постоянные боли за грудиной, в межлопаточной области, — то можно без затруднения диагностировать рак пищевода.
Но этого недостаточно. Необходимо знать, на каком уровне расположена опухоль, каково ее распространение по длине и ширине пищевода. Ответы на эти вопросы дает рентгенологическое исследование.
Так ставится диагноз, вернее уточняется, у нас в клинике, куда поступают больные обычно уже с готовым диагнозом, и мы должны решить вопрос, можно ли применить у того или другого из них радикальную или паллиативную операцию. Лишь у немногих больных, которых направляют в клинику с подозрением на рак пищевода, мы должны или подтвердить диагноз рака, или отвергнуть его. Этой группе больных, помимо тщательного рентгенологического исследования, обязательно производится эзофагоскопия, а по возможности и биопсия. Эзофагоскопия с биопсией применяются во всех сомнительных случаях, когда анамнестические данные и рентгенологическое исследование не позволяют ни диагностировать рак, ни отвергнуть его.
Большое внимание в литературе уделено вопросу ранней диагностики рака пищевода, так как только она может способствовать улучшению результатов лечения. Однако ранняя диагностика рака пищевода трудна (А. И. Савицкий, А. В. Мельников, М. И. Брякин, В. И. Казанский и др.). Ряд авторов (И. Т. Шевченко, П. А. Куприянов и др.) считает, что достоверных ранних признаков рака пищевода не существует «Дисфагия по общепринятому определению (имеется в виду трудность глотать пищу) в действительности не есть ранний симптом». Такого же мнения придерживаются М. С. Григорьев и Б. Н. Аксенов, В. И. Казанский, о дисфагии выразились своеобразно: «Хотя дисфагия является в сущности поздним симптомом рака пищевода, все же она остается наиболее ранним, первым сигналом об опасности».
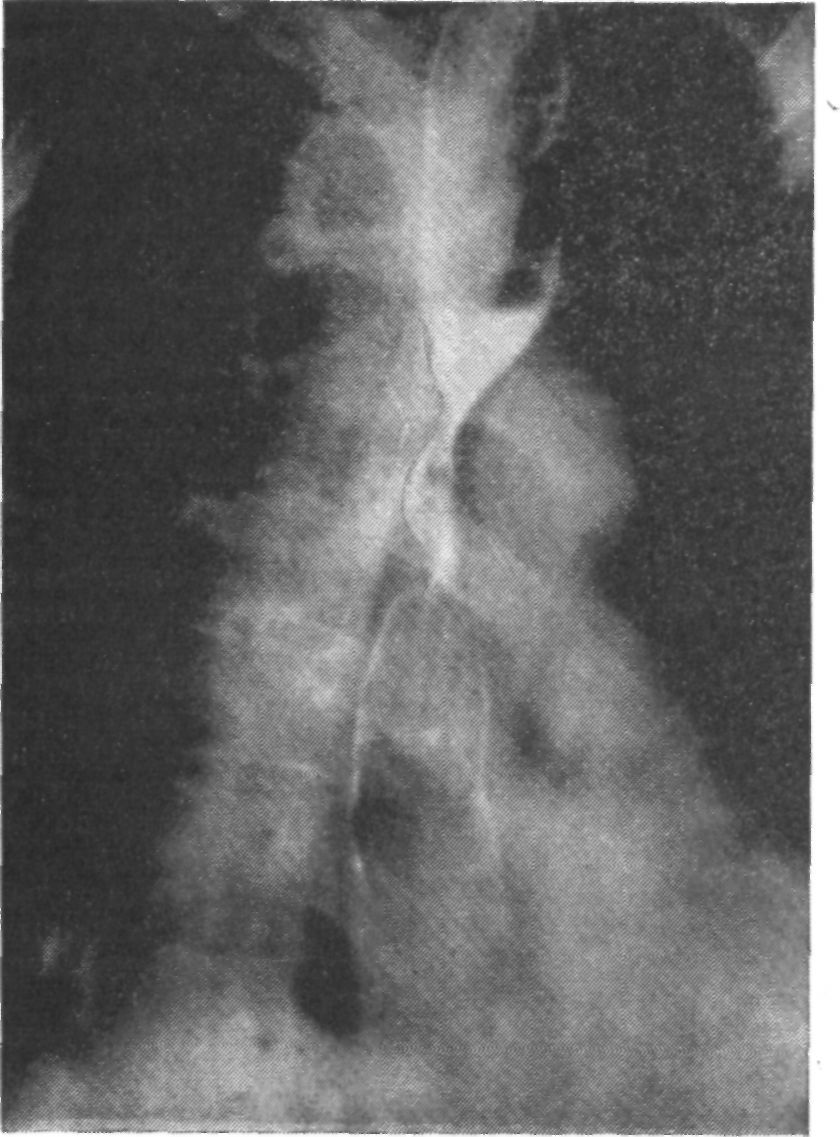
Подозрение на рак пищевода возникает у врача чаще всего при жалобах больного на дисфагию, так как она, по мнению многих (Л. М. Нисневич, И. Л. Тагер, И. Т. Шевченко, Б. В. Петровский, Ю. Е. Березов, В. С. Шапкин, Е. 3. Мирошникова, П. С. Миронов, У Ин-кай и Др.), является первым наиболее частым и ранним симптомом рака пищевода. Мы также считаем дисфагию (в нашем представлении этого понятия) основным ранним симптомом, свидетельствующим об этом заболевании, так как у 84,1% наших больных оно началось с дисфагии.
При жалобах на расстройство глотания следует заподозрить рак пищевода и немедленно направить больного на рентгенологическое и эзофагоскопическое исследования. Об этом пишут все как отечественные, так и зарубежные авторы. К сожалению, это не всегда делают наши поликлинические и участковые врачи, к которым в первую очередь обращаются больные.
Хотя рентгенологический метод для диагностики и хорош, однако ранние формы рака пищевода часто не выявляются (А. А. Штусс, А. А. Полянцев, С. В. Гейнац и В. П. Клещевникова, В. И. Казанский и др.). В этих случаях следует прибегать к эзофагоскопии и биопсии. Я. Л. Готлиб, С. В. Гейнац и В. П. Клещевникова считают, что в ранних стадиях рака пищевода надо начинать с эзофагоскопии, а не с рентгенологического исследования. Последние два автора отказались от биопсии, так как, по их мнению, она часто обусловливает гематогенное метастазирование. Изучением влияния биопсии на рост и метастазирование опухоли занимался Н. Л. Нисневич. На основании экспериментальной работы он пришел к выводу, что биопсия не влияет на рост и метастазирование опухолей.
По мнению некоторых хирургов и оториноларингологов, только эзофагоскопия в сочетании с биопсией может способствовать точному установлению диагноза (А. И. Савицкий, А. И. Фельдман, Ш С. Розанов, Б. В. Петровский, В. С. Шапкин, Е. 3. Мирошникова, МегепсПпо, Магк, Оайоск, К1ет и др.)- Другие авторы (И. Т. Шевченко, Я. Л. Готлиб, В. И. Казанский), придающие большое значение эзофагоскопии в постановке раннего и правильного диагноза, к биопсии относятся более сдержанно, считая, что она все-таки небезопасна в смысле диссеминирования процесса. Кроме того, биопсия в ряде случаев дает отрицательный патогистологический ответ при наличии рака (Н. Г. Алексеев, В. И. Казанский и др.).
Т. И. Гордышевский, который произвел 500 эзофагоскопий при раке пищевода, установил правильный диагноз в 96—98% случаев. Он считает, что если эзофаго-скопическая картина ясна, биопсии можно не делать. В 1949 г. И. Т. Шевченко опубликовал работу о тканевом методе диагностики рака, а в последующих своих работах убедительно показал ценность и безопасность этого метода. Тканевой или цитологический метод диагностики применяли Н. Г. Алексеев, с соавторами, и др. О цитологическом методе как о ценном способе в диагностике рака пищевода отзывались A. А. Полянцев, В. И. Казанский и А. Н. Кабанов, B. О. Калина и Г. В. Скуркович, Рго11а с соавторами и др.
Для уточнения диагноза рака пищевода И. Т. Шевченко в 1950 г. предложил пользоваться томофлюоро-графией. Он писал: «Неоценимую услугу в диагностике рака пищевода оказал метод томофлюорографии, позволяющий производить многосерийные послойные рентгеновские снимки, устраняющий тени органов, расположенных вне исследуемого слоя, например ребер, сердца и т. д. Тем самым создается возможность точной локализации патологического процесса в пищеводе, средостении и легких, т. е. определения операбельности. Это избавляет от производства пробных торакотомий, которые, как известно, являются небезопасным вмешательством».
Вопросом ранней и уточненной диагностики много занимались В. И. Казанский и его сотрудник А. Н. Кабанов. Помимо цитологического метода диагностики, они
стали применять контурные рентгеновские снимки, эзофагоскопию, выполняемую под наркозом с использованием релаксантов, и пневмомедиастинографию в сочетании с томографией. «Послойное исследование усиливает контрастность изображения тканей и органов и особенно подчеркивает изображение патологических очагов», — писал В. И. Казанский о значении томографии в условиях пневмомедиастинума.
Предложены и другие методы диагностики рака пищевода. А. А. Абалихин (1954) использует рентгеноки-мографию пищевода. С. Л. Копельман и Л. И. Рудер-ман (1956) предложили применять при исследовании пищевода пневморельеф, О. Н. Оганесян (1959) —эзофа-гографию. В начале 1961 г. Л. М. Гольдштейн, Е. И.Прокофьева, Е. П. Мезерницкий и Ю. И. Левкович сообщили о новом методе рентгенокинематографии в диагностике рака пищевода и желудка. Создалось впечатление, что возможности данного метода превосходные. В том же году Б. В. Петровский сообщил о первом опыте своей клиники в применении новых методов диагностики рака пищевода — электрорентгенокимографии и рентгенокинематографии на специальных аппаратах с электроннооптическим усилителем. Автор отметил свое благоприятное впечатление о такой методике. Вместе с тем, Б. В. Петровский указал на сложность и дефицитность подобных аппаратов, что не позволяет надеяться на массовое использование этих ценных методик в ближайшие годы. Позднее рентгенокинематографию для диагностики опухолей пищевода применили Л. Е. Кевеш (1963), И. Т. Шевченко и П. И. Пасечник (1964). ,
Комплексным рентгенологическим методам исследования пищевода посвящены работы И. Г. Лагуновой с соавторами, Л. С. Розенштрауха и В. А. Демина, К. С. Усерова. В. К. Модестов с соавторами (1964) и И. П. Бережков (1964) для диагностики рака пищевода используют радиоактивный Р32. Перечисленные работы свидетельствуют о том, как велико стремление найти наилучший метод ранней и точной диагностики рака пищевода. Однако все вновь предлагаемые методы сложны и пока не применимы в повседневной практической работе рентгенологов и врачей.
На основании опыта нашей клиники (обследовано 662 больных) у нас сложилось впечатление, что в диагностике рака пищевода, включая и решение вопроса об операбельности, в настоящее время самым основным, точным, ценным, простым и доступным методом является рентгенологический. Такого же мнения придерживаются М. И. Брякин, Н. В. Антелава, Ю. Е. Березов, В. Л. Седлецкий, П. А. Куприянов, и многие другие. Как сообщили при рентгенологическом исследовании у всех больных с карциномой пищевода, т. е. в 100%, был поставлен правильный диагноз или высказано подозрение на рак. Е. Э. Абарбанель считает, что рентгенодиагностика играет существенную роль в выявлении рака пищевода.
Поэтому перед рентгенологом ставятся определенные вопросы, на которые он должен ответить, производя исследование больного раком пищевода. В. И. Казанский в своей монографии прекрасно представил задачу рентгенологического исследования, так же как и Ю. Е Березов в своей диссертации (1956). Наши требования, предъявляемые к рентгенологу при обследовании больных раком пищевода, мало чем отличаются от требований других хирургов.
Нас интересует: 1) уровень расположения опухоли в пищеводе по отношению к телам позвонков (как верхнего ее полюса, так и нижнего), т. е. локализация опухоли; 2) величина поражения по длине пищевода в сантиметрах — протяженность опухоли и по какой стенке она расположена или имеется циркулярное поражение; 3) величина распространения опухоли по ширине пищевода и в средостении, которая расценивается у нас как инфильтрация средостения: а) незначительная, б) умеренная, в) значительная; 4) состояние стенки пищевода как выше, так и по возможности и ниже сужения (опухоли); 5) характер сужения, т. е. как свободно проходит жидкая и густая контрастная масса по пищеводу.
Мы, так же как и Ю. Е. Березов, считаем необходимым присутствие хирурга при рентгенологическом исследовании больных. Он воспринимает видимое за экраном со своей, хирургической, точки зрения. У него сразу возникают мысли о проведении Дополнительных исследований и об их характере, о возможности резекции пищевода, о методе подхода и операции. На рентгенограмме пищевода, помимо отчетливо видимой опухоли, должны быть видны обе ключицы и диафрагма как основные ориентиры, позволяющие судить о локализации опухоли. Таким образом, снимок должен быть выполнен на пленке размером 24x30 см или, лучше, 30X40 см.
На основании анамнеза, оценки общего состояния и данных рентгенологического исследования нужно попытаться установить до операции стадию рака пищевода.
Известно, что диагностика злокачественных новообразований состоит не только в постановке правильного диагноза, но и в выборе метода лечения, а для хирурга— в определении операбельности. Решить вопрос о том, удастся ли у данного больного произвести резекцию пищевода, не менее трудно, сложно и ответственно, чем поставить диагноз рака пищевода в начальной, первой, стадии, когда вопрос об операбельности решается просто. В 1951 г. Н. Н. Самарин говорил: «Чрезвычайно важно поставить диагноз операбельности или неоперабельное. К сожалению, клинически это решить невозможно и необходимо производить пробную торакотомию». С. В. Гейнац и В. П. Клещевникова по этому поводу писали так: «Очень трудным остается отбор больных для операции. Только тот, кто имеет большой многолетний личный опыт, проверенный отдаленными результатами, в состоянии решить эту задачу».
На основании своего опыта по обследованию больных раком пищевода мы считаем, что для определения операбельности до операции большое значение имеют те детали рентгенологического исследования, о которых сообщено выше. Поэтому и остановимся на них более подробно.
Локализация опухоли. Хорошо известно, что чем выше в пищеводе расположена опухоль, тем труднее и реже она поддается хирургическому удалению, тем тяжелее протекают операция и послеоперационный период. Кезапо из 132 больных с над-аортальным раком пищевода только у 5 смог радикально удалить опухоль; операцию перенесли двое, но и они умерли в течение первого года. Одни эти данные, основанные на большом количестве наблюдений, свидетельствуют о том, что опухоли верхне-грудного отдела пищевода быстро становятся неоперабельными. Данные отечественных авторов (В. И. Казанский, Т. П. Денягина) по количеству наблюдений скромнее, но и они показывают, что резекция пищевода при локализации опухоли в верхней трети производится редко. Ои1§етапп писал: «Резекция карциномы средней трети и верхнего участка пищевода грудного отдела наталкивается на большие трудности... Многие хирурги, особенно Германии, вообще отказались от резекции рака пищевода на уровне Ьу1из и выше аорты». 8ап§ег и СНаг1аТТе отметили, что «карцинома верхней части пищевода продолжает оставаться бичом и вызовом для врачей и представляет очень плохой прогноз для больного». Позднее сообщая о 150 операциях резекции пищевода, подчеркнул: «Общим правилом было, что наросты на верхнем конце пищевода не лечились хирургически». По данным с соавторами, из 23 больных после резекции пищевода с анастомозом выше дуги аорты умерло 14 (60%), а из 29 с анастомозом под дугой аорты — 3 (10%).
Ьог1а1-1асоЬ из 76 оперированных больных с локализацией опухоли в верхне-грудном отделе произвел резекцию пищевода у 19, из которых 15 умерли в послеоперационном периоде; ни один из больных не жил более года. При раке среднегрудного отдела пищевода из 238 оперированных резекция выполнена 118 больным; 58 (49%) из них умерли после операции. При раке нижне-грудного отдела из 114 оперированных больных резекция сделана 80; 11 из них (13%) умерли в послеоперационном периоде.
Н. М. Амосов, выступая в прениях на VI пленуме Правления Всесоюзного общества хирургов в 1956 г. и сообщив о своих результатах хирургического лечения рака пищевода, сказал, что дальше он не решается оперировать рак средне-грудного отдела пищевода, так как получил подряд пять неблагоприятных исходов.
Приведенные данные убедительно показывают, какое большое значение для определения операбельности и исхода операции имеет локализация опухоли в пищеводе.
У нас в клинике из 92 больных с локализацией опухоли в верхней трети пищевода резекция была выполнена у 7 (7,7%), из 364 больных с опухолью в средней трети пищевода — у 76 (20,8%), из 171 больного с опухолью в нижней трети пищевода — у 43 (25,1%).
Трудность резекции при локализации опухоли в верхне-грудном отделе пищевода (уровень III—IV грудных позвонков) объясняется топографо-анатомическими взаимоотношениями, а именно близостью трахеи и дуги аорты, которые быстро вовлекаются в процесс. Опухоли указанной локализации могут быть резецированы только в I и II стадии.
В средне-грудном отделе взаимоотношения пищевода и соседних органов несколько проще. Между стенкой пищевода, бронхами и аортой больше клетчатки, чем между пищеводом и трахеей в верхней трети, поэтому операбельность становится выше. По данным А. А. Полянцева, операбельность при раке среднего отдела пищевода колеблется в пределах 6—8%. Он считает, что в хирургии рака пищевода центральное место занимает рак нижнего отдела пищевода и кардии.
В нижней трети пищевода условия для резекции наиболее благоприятные: могут встретиться срастания опухоли с медиастинальной плеврой или перикардом, участки которых можно при необходимости резецировать. Прорастание карциномой аорты свидетельствует о невозможности резекции.
Протяженность опухоли (сужения). Она имеет определенное значение при решении вопроса об операбельности, так же как и знание того, на какой стенке пищевода расположена опухоль. Разумеется, что чем меньше (короче) опухоль, тем на меньшем протяжении и с меньшим количеством органов и тканей она может быть сращена, тем меньше будет травма средостения при выделении опухоли. Однако ставить вопрос так, как С. В. Гейнац (1954, 1957), считавший, что нет смысла оперировать опухоли, длина которых превышает 5 см, мы считаем не совсем правильным. В клинике имеются наблюдения, когда производилась резекция пищевода по поводу опухоли протяжением 7, 8 и 10 см. Чтобы установить операбельность опухоли, имеющей большую протяженность, необходимо попытаться выяснить до операции, проросла карцинома только стенку пищевода или вышла за ее пределы. Нужно учесть также, где она расположена: в верхне-, средне- или нижне-грудном отделе пищевода и на какой стенке. Несомненно, опухоль верхне-грудного отдела пищевода протяжением до 5—6 см, расположенную на передней стенке и проросшую мышечный слой, удалить оперативно невозможно.
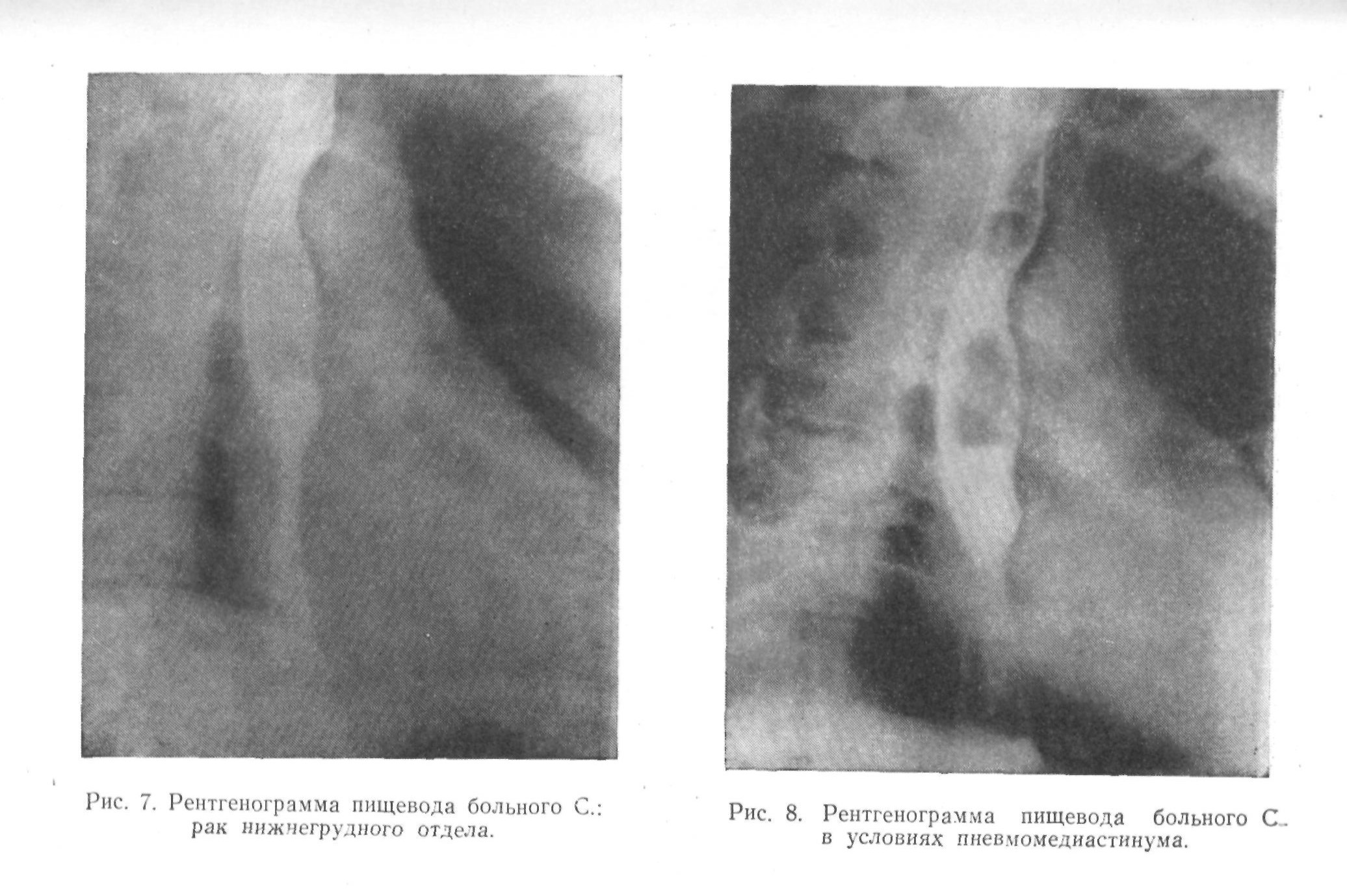
Больной С, 47 лет, поступил в клинику 5ДТ 1961 г. с жалобами на затрудненное и болезненное прохождение по пищеводу даже полужидкой пищи. Постоянные боли за грудиной, в межлопаточной области. Слабость, значительное похудание.
В августе 1960 г. появились небольшие боли за грудиной. Обращался к врачу, «ничего не обнаружено». Боли за грудиной постепенно усиливались. Работал. В феврале 1961 г. было «какое-то» заболевание печени, лечение проводилось в больнице, потом амбулаторно. В это же время, кроме постоянных болей за грудиной с иррадиацией в область сердца, впервые почувствовал боли в пищеводе при прохождении по нему пищи. В марте стал ощущать, что пища по пищеводу стала проходить не только с болью, но и с затруднением. Начал худеть. 18/У опять обратился к врачу. Проведена рентгеноскопия пищевода. После обследования в онкологическом диспансере направлен в нашу клинику.
При поступлении общее состояние больного удовлетворительное питание понижено: рост 175 см, вес 66,5 кг. Пульс 70 в минуту. Артериальное давление 105/70 мм рт. ст. Проба Штанге 17 секунд. Со стороны анализа крови обращает на себя внимание только ускоренная РОЭ — 35 мм в час.
При рентгенологическом исследовании в пищеводе от уровня IV грудного позвонка и ниже циркулярное сужение протяженностью около 5—6 см. Жидкая контрастная масса через сужение проходит медленно, неровной полосой. На месте дефекта видна незначительная инфильтрация заднего средостения, особенно по переднелевой стенке пищевода.
Анализ только анамнестических данных, свидетельствующих о большой давности заболевания с наличием постоянных болей за грудиной и в межлопаточной области, наводил на мысль о неоперабельное процесса. Рентгенологические данные о локализации опухоли в верхне- и средне-грудном отделах протяженностью до 5—6 см с наличием инфильтрации в заднем средостении убеждали в невозможности произвести радикальную операцию. Клинический диагноз: рак верхне- и средне-грудного отделов пищевода, стадия IV.
Под влиянием просьб самого больного и его родственников, веривших, что облегчение может дать только операция, мы вынуждены были произвести пробную торакотомию справа. Операция подтвердила, что опухоль удалить невозможно. В процесс были вовлечены трахея, левый бронх, обе медиастинальные плевры, стенка аорты; опухоль была прочно спаяна с позвоночником. Таким образом, мы получили подтверждение в правильности дооперационной диагностики.
Величина распространения по ширине или инфильтрация средостения. Большое значение мы придаем видимой в среднем и, лучше, в нижнем отделе заднего средостения инфильтрации
(тени опухоли) как при обзорной рентгеноскопии, так и при даче контрастного вещества. И. Л. Тагер подчеркнул, что обнаружение тени опухоли на фоне светлой полосы заднего средостения следует считать весьма важным моментом для детализации характера поражения и что необходимо указать хирургу истинные размеры (поперечник и длинник) поражения. О том, что рентгенологически отчетливо видно прорастание опухоли в заднее средостение, особенно в его средних и нижних отделах, сообщали Д. К- Завадовский, С. Л. Копельман. Ю. Е. Березов пишет: «Если при раке пищевода в области средне-грудного сегмента видна тень опухоли, выходящая за Пределы контурой Пищевода, То это неоперабельные случаи».
Уделяя большое внимание возможности видеть инфильтрацию заднего средостения опухолью и считая ее одним из важных критериев при определении операбельное™, мы в клинике, помимо обычного рентгенологического исследования пищевода, широко пользуемся методикой искусственного пневмомедиастинума (Е. М. Масюкова). Рентгенологическое исследование в условиях искусственного пневмомедиастинума с 1954— 1955 гг. проводится каждому больному раком пищевода (исключая те случаи, когда имеются противопоказания к резекции пищевода из-за сопутствующих заболеваний).
Сначала проводится обычное рентгенологическое исследование с рентгенографией пищевода, а спустя 2—4 дня — пневмомедиастинография. Газ (кислород) в объеме до 2 л вводят в забрюшинную клетчатку путем пре-копчиковой пункции (по Ривасу). Через 2—3 часа пребывания больного в полусидячем или сидячем положении производится рентгенологическое исследование. Те не совсем отчетливые данные о распространении опухоли за пределы пищевода по ширине и по длине, полученные при первом рентгенологическом исследовании, становятся ясными на фоне более прозрачного средостения за счет присутствия в нем газа. Иногда бывают видны округлые дополнительные тени увеличенных лимфатических узлов. На основании такого рентгенологического исследования мы стали детализировать степень инфильтрации средостения опухолью: а) незначительная инфильтрация, соответствующая контурам пищевода, когда резекция возможна; б) умеренная инфильтрация, когда тень опухоли вышла за пределы стенки пищевода примерно на 1 см; в этих случаях вопрос об операбельности будет решаться в зависимости от локализации и протяженности опухоли, а также жалоб больного; в) значительная инфильтрация средостения опухолью, свидетельствующая о неоперабельности. Следует отметить, что значительная инфильтрация чаще бывает при большой протяженности опухоли.
При рентгеноскопии в различных положениях больного определяется, с какой стороны инфильтрация средостения выражена больше и с какой меньше. Это также имеет значение для определения возможности резекции пищевода.
Приведем ряд примеров, подтверждающих большую ценность рентгенологического исследования больного, особенно в условиях пневмомедиастинума, для определения операбельности.
Больная К., 56 лет, поступила в клинику 5/1 1959 г. с жалобами на затрудненное прохождение по пищеводу не только густой но и полу-густой пищи. Бывает регургитация. Отрыжка, икота. Постоянные боли за грудиной с иррадиацией в реберные дуги и в позвоночник. Во время глотания ощущает режущие боли в месте задержки пищи. Значительно похудела, ослабела.
В апреле 1958 г. после гриппа стала ощущать задержку грубой пищи в пищеводе. Сразу обратилась к врачу, который заподозрил заболевание желудка. Проходимость пищевода постепенно ухудшалась. Больная стала худеть. Лишь в октябре 1958 г. впервые была направлена на рентгеноскопию, при которой диагностировано сужение пищевода. Больная получила направление в онкологический диспансер, где снова была проведена рентгеноскопия пищевода, а через месяц — повторно. Только после этого ее направили в Томск.
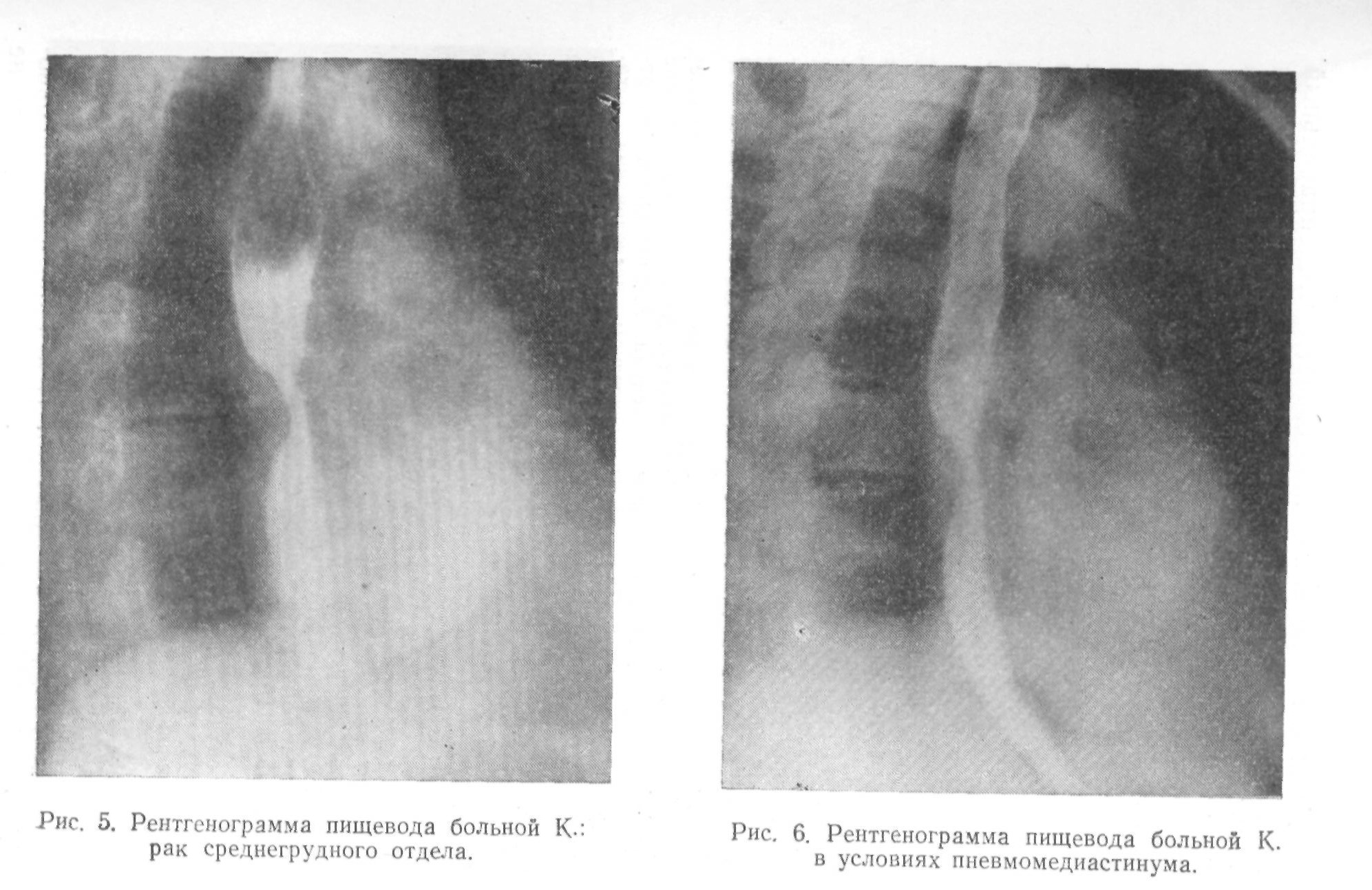
Общее состояние больной удовлетворительное, питание удовлетворительное: рост 150 см, вес 52 кг. Кожа дряблая. Пульс 70 в минуту. Артериальное давление 110/68 мм рт. ст. Проба Штанге 35 секунд. Анализ крови без отклонений от нормы. При рентгенологическом исследовании установлено, что пищевод на уровне VII — VIII грудных позвонков циркулярно сужен в результате наличия в его стенке дефекта наполнения протяженностью до 3 см. Жидкая контрастная масса на уровне сужения кратковременно задерживается и ниже поступает узкой полосой. В зоне дефекта незначительная инфильтрация заднего средостения (рис. 5). Рентгеноскопия пищевода в условиях пневмомедиастинума: газ в средостении узкой полосой расположен вокруг пищевода. На месте дефекта в стенке пищевода, в средостении видна незначительная инфильтрация сзади на протяжении 2 см, спереди — 3—4 см.
Несмотря на то что симптомы наблюдались уже 9 месяцев и у больной имелись постоянные боли за грудиной, рентгенологические данные о наличии небольшой опухоли средне-грудного отдела пищевода при незначительной инфильтрации средостения позволили нам поставить клинический диагноз: рак средне-грудного отдела пищевода, стадия II. После соответствующей подготовки 27/1 произведена резекция пищевода по методу Савиных с одномоментной пластикой из тощей кишки.
После диафрагмокруротомии выделен пищевод. Нижний полюс опухоли отстоял от кардии на 8—9 см. В средостении два увеличенных лимфатических узла; они были иссечены. Опухоль проросла мышечный слой пищевода и частично окружающую клетчатку, поэтому выделению опухоли было несколько затруднено. Однако мы отнесли эту опухоль и после операции ко II стадии. При гистологическом исследовании метастазов рака в лимфатических узлах не обнаружено.
Данное наблюдение показывает, что правильный диагноз (с учетом стадии процесса) был поставлен только на основании тщательного рентгенологического исследования.
Примером того, что возможны ошибки в определении тяжести процесса до операции, может служить следующее наблюдение.
Больной С, 52 лет, поступил в клинику 24/1Х 1959 г. с жалобами на затрудненное прохождение по пищеводу густой и грубой пищи. Иногда пища останавливается и он «проталкивает» ее, запивая водой. Болей при прохождении пищи не ощущает. Иногда бывают боли справа от грудины и сзади между лопатками. Слабости нет, но стал быстро утомляться, похудел.
Заболел около 4 месяцев назад, когда впервые почувствовал, что грубая пища при глотании проходит как-то необычно. Не обращал на это внимания и к врачу не обращался. Постепенно пища стала проходить хуже, появилась необходимость запивать ее водой. Во время работы начал быстро утомляться. В конце августа обратился к врачу. Сначала были назначены порошки. При повторном обращении больной был направлен на рентгеноскопию, обнаружившую опухоль пищевода. Больного направили в онкологический диспансер, где снова проведена рентгеноскопия и дан совет ехать в Томск.
Общее состояние больного и питание удовлетворительные: рост 163 см, вес 60 кг. Пульс 78 в минуту. Артериальное давление 95/65 мм рт. ст. Проба Штанге 38 секунд. Анализ крови без отклонений от нормы. При рентгенологическом исследовании установлено, что в нижней трети пищевода на уровне УП1 грудного позвонка имеется небольшой дефект наполнения протяженностью до 2—3 см. Инфильтрации средостения в зоне дефекта не видно. Жидкая контрастная масса в зоне поражения пищевода проходит суженной полосой. В средних отделах пищевод несколько расширен. Рентгеноскопия пищевода в условиях пневмомедиастинума: в заднем средостении газ определяется в виде отдельных полос просветления. На их фоне в области опухоли пищевода отмечается незначительная инфильтрация заднего средостения. На основании клинических и рентгенологических данных поставлен диагноз: рак нижне-грудного отдела пищевода, стадия II.
После соответствующей подготовки 9/Х произведена резекция пищевода по методу Савиных с одномоментной пластикой из тощей кишки. После диафрагмокруротомии выделен пищевод в средостении. На расстоянии около 8—9 см от кардии обнаружен нижний полюс опухоли, располагавшейся больше на правой стенке пищевода. Опухоль прорастала правую медиастинальную плевру. При выделении пищевода участок плевры пришлось резецировать.
Как видно из истории болезни, мы на основании рентгенологического исследования, при котором была выявлена лишь незначительная инфильтрация средостения, установили, до операции II стадию рака пищевода. Однако при операции обнаружилось, что опухоль не
Только проросла окружающую Пищевод клетчатку, но справа так спаялась с медиастинальной плеврой, что участок ее пришлось резецировать. После операции мы были вынуждены отнести процесс к III стадии. Приводим выписку из истории болезни больного, у которого опухоль располагалась в нижне-грудном отделе пищевода на большем протяжении, чем у предыдущего, однако тщательное рентгенологическое исследование позволило нам безошибочно установить II стадию процесса.
Больной Ю., 46 лет, поступил в клинику 20/УН 1960 г. с жалобами на затрудненное, болезненное прохождение даже полужидкой пищи по пищеводу. Боли иррадиируют в правую половину грудной клетки. Плохой аппетит. Похудел.
Около 6 месяцев назад стал ощущать боли в нижних отделах пищевода при проглатывании грубой пищи. Вскоре обратился к врачу, который жалобы больного расценил как явление невротического характера. Через месяц боли в пищеводе стали меньше, зато появилось ощущение, что пища стала проходить с затруднением. Неоднократно обращался к врачам, однако ни разу не был обследован. В конце марта больной настоял на рентгенологическом исследовании, но «ничего не было обнаружено». Проходимость пищевода продолжала ухудшаться. С конца мая начал худеть. Вновь проведенное рентгенологическое исследование выявило непроходимость пищевода. В течение 2 недель принимал атропин, но улучшения не наступило. В июне обследовался в онкологическом диспансере, была проведена эзофагоскопия, но опухоли не обнаружено. Наконец, больной был направлен в Томск.
Общее состояние удовлетворительное, питание понижено: рост 181 см, вес 65,5 кг. Пульс 70 в минуту. Артериальное давление 115/70 мм рт. ст. Проба Штанге 27 секунд. Анализ крови: эритроцитов 3 020 000, остальные показатели без отклонения от нормы. Гипопротеинемия: общий белк 6,77%. При рентгенологическом исследовании установлено, что пищевод в нижних отделах на уровне VIII—IX грудных позвонков циркулярно сужен на протяжении 5 см. Жидкая контрастная масса кратковременно задерживается у верхнего полюса сужения, а затем ниже поступает суженной неровной полосой. Контуры суженного участка мелко зазубрены, стенка пищевода ригидна, не перистальтирует, а складки слизистой оболочки не видны. Инфильтрации средостения в этой области рентгенологически не определяется. Выше зоны сужения пищевод несколько расширен (рис. 9). Рентгеноскопия пищевода в условиях пневмомедиастинума: газ в заднем средостении расположился в виде продольных полос просветления. На фоне газа в нижнегрудном отделе видна незначительная инфильтрация заднего средостения на уровне дефекта наполнения в пищеводе. Преимущественно на основании рентгенологической картины был поставлен диагноз: рак нижнегрудного отдела пищевода, стадия II.
После соответствующей подготовки 3/УШ произведена резекция пищевода по методу Савиных. На расстоянии 6—7 см от кардия определен нижний полюс опухоли, располагавшейся больше на правой стенке. Выделение опухоли из клетчатки средостения не
представляло затруднений. Вместе с опухолью иссечено два лимфатических узла из средостения и один узел из малого сальника у кардии. Гистологическое исследование показало наличие метастазов в лимфатическом узле из малого сальника.
Послеоперационный диагноз: рак пищевода, стадия НВ.
Приведенное наблюдение показывает, что если с помощью рентгенологического исследования можно до операции точно определить стадию по местному распространению процесса, то определение метастазов в средостении, особенно в брюшной полости, возможно только во время операции.
Примером правильного установления III стадии рака пищевода служит следующая выписка из истории болезни.
Больная Ц., 46 лет, поступила в клинику 2?/Ш 1959 г. с жалобами на затрудненное прохождение по пищеводу густой и полужидкой пищи. Место задержки показывает за мечевидным отростком, где при прохождении пищи ощущает боли, иррадиирующие в подложечную область и область сердца. Немного похудела. Считает себя больной с декабря 1958 г., т. е. около 4 месяцев, когда впервые в пищеводе задержался кусочек мяса. С этого времени периодически стала задерживаться грубая пища. Через 2 месяца обратилась к врачу. Врач сразу направил в город, в онкологический диспансер. Там больную обследовали и рекомендовали лечение в Томске.
Общее состояние удовлетворительное, питание понижено: рост 154 см, вес 45,5 кг. Пульс 58 в минуту. Артериальное давление 95/58 мм рт. ст. Проба Штанге 44 секунды. Со стороны анализа крови обращает на себя внимание ускоренная РОЭ — 45 мм в час. При рентгенологическом исследовании установлено, что пищевод в верхних отделах несколько расширен. На уровне VII грудного позвонка он имеет циркулярный дефект наполнения протяженностью до 4 см с умеренной инфильтрацией заднего средостения. Контрастная масса в зоне сужения проходит узкой полосой. Ниже пищевод не изменен (рис. 10). Рентгеноскопия пищевода в условиях пневмомедиастинума (рис. II): газ в виде узких полос расположился в заднем средостении. На его фоне отчетливо видна умеренная инфильтрация средостения на уровне опухоли, выходящая за пределы тени пищевода. Клинический диагноз: рак средне-грудного отдела пищевода, стадия III.
После соответствующей подготовки 6/1У произведена резекция пищевода по методу Добромыслова — Торека. Во время операции обнаружено, что в пищеводе под медиастинальной плеврой пальпируется опухоль, верхний край которой на 2—3 см ниже непарной вены; протяженность опухоли до 4 см. Участок правой медиастинальной плевры на площади около 2X2 см был спаян с опухолью и иссечен при ее выделении. В опухолевый процесс была вовлечена и левая медиастинальная плевра, которая также была иссечена. Больная благополучно перенесла операцию.
Возможны ошибки в сторону занижения стадии процесса, влекущие за собой пробные операции.
Больной П., 57 лет, поступил в клинику 13/1Х 1958 г. с жалобами на затрудненное прохождение по пищеводу густой и грубой пищи. Место задержки показывает сзади, в области позвоночника на уровне углов лопаток и ниже, здесь же при прохождении пищи испытывает боли. Периодически бывают боли сзади ниже лопаток в подложечной области. Немного похудел, появилась слабость; 2 месяца назад стал замечать, что грубая пища не совсем свободно проходит по пищеводу. Вскоре обратился к врачу. Врач сказал, что это «на нервной почве». Через месяц по пищеводу не стал проходить хлеб. Снова обратился к врачу. Была произведена рентгеноскопия пищевода. Установлено сужение пищевода, и больной направлен в Томск.
Общее состояние удовлетворительное, питание понижено: рост 170 см, вес 60 кг. Пульс 72 в минуту. Артериальное давление 130/90 мм рт. ст. Проба Штанге 33 секунды Анализ крови без отклонений от нормы. При рентгенологическом исследовании установлено, что легочная ткань эмфизематозна. Пищевод на уровне VI — VII грудных позвонков на правой и задней стенке имеет дефект наполнения протяженностью около 4—5 см. В зоне дефекта отмечается умеренная инфильтрация заднего средостения. В области сужения пищевода контрастная масса задерживается на очень короткое время и поступает ниже неровной полосой. Рентгеноскопия пищевода в условиях пневмомедиастинума: газ в заднем средостении определяется в виде продольных полос просветления. Видна умеренно выраженная инфильтрация средостения на уровне дефекта в пищеводе, но впереди она сливается с дополнительной тенью, по-видимому, увеличенных лимфатических узлов.
Клинический диагноз: рак средне-грудного отдела пищевода, стадия ША. В данном случае при определении стадии процесса мы прибавили и буквенное обозначение, свидетельствующее о распространении метастазов в средостении.
По быстрому развитию болезни, по наличию болей, хотя и непостоянных, в области позвоночника, по общему состоянию больного, по рентгенологически определяемым метастазам в средостении создавалось впечатление о неоперабельности процесса, о чем записано в истории болезни до операции. Но определяемая рентгенологически только умеренная инфильтрация заднего средостения в области опухоли свидетельствовала о том, что опухоль, возможно, удастся удалить. Во избежание ошибки решено было больного оперировать.
После соответствующей подготовки 22/Х произведена правосторонняя диагностическая торакотомия. Во время операции обнаружено, что под медиастинальной плеврой на 2—3 см ниже дуги непарной вены в плевральную полость выстоит опухолевидное образование, сливающееся сзади с телами позвонков. Опухоль сращена с правой медиастинальной плеврой. Во время попытки выделить пищевод установлено, что он плотно фиксирован к позвонкам, сращен со стенкой аорты и левой медиастинальной плеврой, которая
была повреждена при попытке выделить пищевод слева. Спереди от опухоли как продолжение ее пальпируется плотный конгломерат увеличенных лимфатических узлов, спаянных с корнем легкого. Случай признан неоперабельным.
Как видно из описания операции, мы ошиблись в определении стадии на основании рентгенологического исследования. У больного оказалась стадия IV, а не III. Что же касается наших дооперационных предположений, основанных на данных анамнеза и изучения состояния больного, говорящих о неоперабельном процессе, то они оказались правильными. Следовательно, при решении вопроса об операбельности процесса нужно учитывать все данные о больном.
Больной Г., 53 лет, поступил в клинику 9/УШ 1959 г. с жалобами на затрудненное прохождение по пищеводу не только густой, но и полужидкой пищи. Место задержки показывает справа от мечевидного отростка. Во время приема пищи чувствует боли на уровне задержки, иррадиирующие в правое подреберье. Бывают самостоятельные боли в спине, но редко. Плохой аппетит. Бессонница. Похудел, ослабел; 8 месяцев назад впервые подавился картофельным пюре. С этого времени стал замечать, что пища «туго» проходит по пищеводу. Обращался к врачам, по их назначению принимал желудочный сок. Стал питаться полужидкой пищей. Работал. В марте 1959 г. лечился по поводу дизентерии. Начал худеть, усилилась слабость, мог глотать только полужидкую пищу. В июне появились сильные боли в грудной клетке, был направлен на рентгеноскопию, но в пищеводе «ничего не обнаружили». Весь июнь лечился в стационаре от слабости и болей в грудной клетке, но от кварца и диатермии чувствовал себя хуже. Снова проведена рентгеноскопия пищевода; на этот раз установлено сужение пищевода. Направлен в нашу клинику.
Общее состояние больного удовлетворительное, питание понижено: рост 174 см, вес 68 кг. Пульс 70 в минуту. Артериальное давление 130/90 мм рт. ст. Проба Штанге 45 секунд. Анализ крови: ускорена РОЭ — 25 мм в час, остальные показатели в норме.
При рентгенологическом исследовании пищевода установлено, что жидкая контрастная масса задерживается в пищеводе на уровне VI грудного позвонка и ниже, в зоне дефекта проходит узкой, неровной полосой. Соответственно дефекту в пищеводе протяженностью до 4—5 см видна умеренная инфильтрация заднего средостения (рис. 14). Рентгеноскопия пищевода в условиях пневмомедиастинума: газ в виде продольных полос просветления расположился в заднем средостении. На фоне газа отчетливо видна значительная инфильтрация заднего средостения в месте расположения опухоли. Клинический диагноз: рак средне-грудного отдела пищевода, стадия III—IV.
По рентгенологической картине создавалось впечатление о неоперабельное™ процесса по местному распространению. Довольно медленное развитие заболевания, удовлетворительное общее состояние больного, незначительные изменения крови, отсутствие постоянных болей за грудиной и в межлопаточной области говорили в пользу возможности резекции опухоли. Чтобы не Допустить ошибки, было решено оперировать.
После соответствующей подготовки 29/\ТН произведена пробная правосторонняя торакотомия. Во время операции обнаружено, что в опухоль впаян край правого легкого, данный участок иссечен и легкое ушито. На 3—4 см ниже непарной вены пальпируется плотная опухоль пищевода протяженностью до 4—5 см. При попытке выделить опухоль обнаружено, что она сращена со стенкой грудной аорты, левой медиастинальной плеврой, перикардом. Технически удалить опухоль не представлялось возможным из-за срастания со стенкой аорты.
У данного больного по сравнению с предыдущим, наоборот, рентгенологическая картина свидетельствовала о неоперабельности процесса, в то время как все остальные данные говорили о возможности произвести радикальную операцию. Вот в таких случаях, когда рентгенологические и клинические данные не совпадают, приходится прибегать к пробным операциям.
Наконец, для примера приводим выписки из историй болезни тех больных, у которых на основании клинической и рентгенологической картины предполагалась IV стадия процесса и пробные операции не производились.
Больной Б., 41 года, поступил в клинику 13/Х1 1958 г. с жалобами на затрудненное прохождение даже полужидкой пищи по пищеводу, постоянные боли за грудиной в средних отделах с иррадиацией в правую половину грудной клетки. Во время прохождения пищи по суженному отделу пищевода ощущает усиление болей. Возникают периодические боли на этом же уровне в позвоночнике. Сильно похудел, ослабел; 9 месяцев назад появилась сухость во рту, в горле и какое-то ощущение неловкости в груди. Сразу обратился к врачу. Было назначено полоскание горла. Через 2—3 месяца при глотании жесткой пищи стал чувствовать боли. Снова обратился к врачу, который назначил медикаментозное лечение. Через 5—6 месяцев от начала заболевания стала задерживаться плотная пища. Лечился лекарствами. Только в августе, когда больной не мог уже есть мясо и хлеб, он был впервые направлен на рентгеноскопию. Однако в пищеводе ничего патологического обнаружено не было. В то же время при попытке взять желудочный сок для анализа зонд в желудок провести не удалось. После этого больного направили в город, в онкологический диспансер, где был поставлен диагноз рака пищевода и дано направление в Томск.
При поступлении в клинику общее состояние удовлетворительное, питание понижено: рост 168 см, вес 54 кг. Пульс 76 в минуту. Артериальное давление 95/50 мм рт. ст. Проба Штанге 37 секунд. Анализ крови: НБ 90%, эр. 4 470 000, л. 5200; РОЭ 23 мм в час. При рентгенологическом исследовании установлено, что пищевод в средних отделах имеет обширный дефект наполнения протяженностью до 6—7 см на уровне VI—VII грудных позвонков. На уровне дефекта отмечается значительное понижение прозрачности заднего
Средостения — инфильтрация. Жидкая контрастная масса 8 зоне сужения проходит узкой неровной полосой. Выше сужения пищевод расширен (рис. 16). Рентгеноскопия пищевода в условиях пневмомедиастинума: газ узкой полосой расположился в заднем средостении за пищеводом. Спереди от пищевода газ виден под зоной инфильтрации и очень немного выше ее. На фоне газа отчетливо видна значительная инфильтрация заднего средостения на уровне опухоли в пищеводе. Клинический диагноз: рак среднегрудного отдела пищевода, стадия IV. О неоперабельности процесса, помимо рентгенологических данных, говорили длительность заболевания, наличие болей за грудиной и сильное похудание.
После общеукрепляющего лечения больной был выписан из клиники.
Больной Ш., 49 лет, поступил в клинику 15ДТ 1956 г. с жалобами на затрудненное прохождение по пищеводу даже полужидкой пищи. Место задержки показывает в средне-грудном отделе пищевода. Ощущает постоянные мучительные боли грудиной с распространением на обе стороны грудной клетки. Похудание, слабость, головокружение. Плохой аппетит. Заболел 8 месяцев назад, когда при глотании грубой пищи впервые ощутил царапанье в средних отделах пищевода справа. Обращался к врачу, было предписано медикаментозное лечение. Через месяц от начала заболевания был госпитализирован для обследования. При рентгеноскопии пищевода патологии не выявлено. К концу января 1956 г. больной стал ощущать задержку пищи. В марте был направлен на курорт. В это время плотная пища по пищеводу не проходила. На курорта после рентгенологического исследования было обнаружено сужение пищевода и больному рекомендовали лечение по месту жительства в Сахалинской области. В условиях стационара проводилось лечение новокаином и симптоматическими средствами. В связи с нарастанием дисфагии рекомендовано хирургическое лечение.
При поступлении состояние удовлетворительное, питание понижено: рост 164 см, вес 58 кг. Пульс 90 в минуту. Артериальное давление 105/60 мм рт. ст. Проба Штанге 45 секунд. Анализ крови: НЬ 87%. эр. 3 990 000, л. 4900, с. 75%, лимф. 24%, мон. 1%; РОЭ 9 мм в час. При рентгенологическом исследовании установлено, что пищевод имеет обширный дефект наполнения, занимающий среднюю треть и часть нижней трети пищевода на протяжении 14—16 см. Контрастная масса в этой зоне проходит неровной суженной полосой, обтекая целый ряд узлов опухоли. Значительная (резко выраженная) инфильтрация заднего средостения в зоне поражения пищевода (рис. 17).
У данного больного поражение пищевода настолько обширно по протяжению и так резко выражена инфильтрация, заднего средостения, что мы сочли нецелесообразным проведение пневмомедиастинографии. Клинический диагноз: рак средне- и нижне-грудного отделов пищевода, стадия IV. Установленный диагноз вполне соответствовал как общеклиническим, так и рентгенологическим данным. После общеукрепляющего лечения больной был выписан.
В большинстве выписок из приведенных историй болезни анамнестические данные отчетливо демонстрируют недостаточное внимание врачей к жалобам обращавшихся к ним больных, что способствовало прогрессированию заболевания до явно неоперабельного состояния.
Состояние стенки пищевода выше и ниже опухоли при рентгенологическом исследовании большого значения не имеет, так как у большинства больных нами проводится субтотальная резекция пищевода. Однако выраженное расширение пищевода над местом сужения свидетельствует о значительной давности заболевания и, чаще, о циркулярной склерозирующей форме рака.
Характер сужения имеет некоторое значение для определения возможности резекции пищевода (наши данные). Полная непроходимость пищевода для жидкой контрастной массы затрудняет определение протяженности опухоли, и только наличие инфильтрации средостения помогает установить ее размеры.
Существенное значение для производства радикальной операции имеет метастатическое распространение опухоли. Диагностика метастазов до операции трудна. Можно выявить только надключичные, шейные метастазы, крупные метастазы в печени, если они доступны пальпации. Рентгенологически в условиях пневмомедиастинума определяются лишь довольно крупные метастазы в заднем средостении, Обнаружение метастазов в паратрахеальных, парааортальных, паракардиальных лимфатических узлах, в малом сальнике и по ходу левой желудочной артерии представляет большие трудности и до операции можно только предполагать возможность этих метастазов, основываясь на локализации опухоли, ее местном распространении, жалобах больного, общих клинических данных.
Больной П., 39 лет, поступил в клинику 18ДТ 1960 г. с жалобами на затрудненное и болезненное прохождение густой пищи по пищеводу. Болей в грудной клетке нет. Немного похудел. В феврале 1960 г. впервые появилось чувство жжения в пищеводе, не связанное с приемом пищи. К врачу не обращался. В марте—апреле почувствовал, что хлеб по пищеводу стал проходить «туго»; вскоре присоединились боли при прохождении пищи. 1/М наблюдались отрыжка и срыгивания с примесью крови, была слабость, а на другой день — дегтеобразный стул. Вызванный врач скорой помощи заподозрил язву или рак желудка и направил больного в онкологический диспансер. После обследования больного направили в Томск.
Общее состояние вполне удовлетворительное, питание не понижено: рост 170 см, вес 73 кг. Пульс 96 в минуту. Артериальное давление 135/95 мм рт. ст. Проба Штанге 24 секунды. Со стороны крови можно отметить уменьшение числа эритроцитов (3 760 ООО) и несколько ускоренную РОЭ (18 мм в час). При рентгенологическом исследовании пищевода установлено, что жидкая контрастная масса незначительно задерживается в пищеводе на уровне VI грудного позвонка и дальше на протяжении 5—6 см поступает несколько суженной неровной полосой. Ниже пищевод не изменен. Выше сужения пищевод умеренно расширен. На месте дефекта в заднем средостении отмечается умеренная инфильтрация, которая была подтверждена исследованием в условиях пневмомедиастинума. Заподозрены метастазы. Поставлен диагноз: рак средне-грудного отдела пищевода, стадия III.
После подготовки 6/У11 произведена правосторонняя торакотомия. На операции обнаружено, что правая медиастинальная плевра не вовлечена в опухолевый процесс. Верхний полюс опухоли начинается на 2—3 см ниже непарной вены и занимает 5—6 см пищевода по направлению вниз. Опухоль проросла часть прилегающей околопищеводной клетчатки. Обращало на себя внимание большое количество увеличенных плотных лимфатических узлов, которые располагаются на уровне опухоли, выше ее и ниже, идут цепочкой вдоль грудной аорты и спускаются в брюшную полость. Увеличены и паратрахеальные, и бронхиальные лимфатические узлы — при срочном гистологическом исследовании в них обнаружены метастазы рака. Производить паллиативную резекцию пищевода признали нецелесообразным, учитывая, что проходимость его у больного вполне удовлетворительная, а метастазирование обширное.
Из истории болезни видно, что до операции у больного были заподозрены метастазы, однако уверенности в значительном их распространении не было, поэтому пришлось произвести пробную торакотомию,
Таким образом, на основании детального рентгенологического исследования с учетом данных анамнеза и общего обследования больного мы всегда пытались в предоперационном периоде приблизительно определить стадию рака пищевода. Указанное необходимо не только для того, чтобы не производить пробные операции, но и для того, чтобы в зависимости от стадии выбрать соответствующий метод операции.
К определению операбельности разные хирурги подходят неодинаково. Например, писали: «Нельзя считать случай неоперабельным, пока не будет сделано всякое усилие, чтобы вывести его в сферу операбельности». С. Гейнац считал, что «рак, проросший средостение, неоперабельный рак». Подобные мысли высказывал Б. С. Розанов. По его мнению, отдаленные результаты будут улучшены, если отказаться от резекции опухоли, проросшей не только мышечную ткань пищевода, но и прилегающую к пищеводу клетчатку. По мнению В. И. Казанского, «необходимо в основном оперировать только рак пищевода I или II стадии (по советской классификации), отказавшись от радикальных операций при раке пищевода III стадии».
Мы согласны с Б. С. Розановым и В. И. Казанским, что операции в I и II стадии дают лучшие как непосредственные, так и отдаленные результаты и что надо стремиться к тому, чтобы оперировать в этих начальных стадиях. Однако нельзя отказаться от выполнения резекции пищевода по поводу опухоли, проросшей мышечный слой пищевода, окружающую клетчатку и медиастинальную плевру без видимых метастазов, так как в ряде случаев после резекции такой опухоли пищевода (III стадия) больные живут 5 лет и более.
В 1951 —1952 гг. В. И. Казанский писал, что вопрос неоперабельности рака пищевода следует решать лишь во время торакотомии. Такого же мнения придерживается Ю. Е. Березов, считающий, что определить, возможно ли удаление опухоли, можно только на операции. Мы не можем согласиться с таким категорическим утверждением и считаем, что внимательное изучение жалоб больного и истории развития его заболевания, всестороннее клиническое обследование, детализированное рентгенологическое исследование должны вести у большинства больных к определению стадии процесса (а значит, и операбельности) до операции. С большой уверенностью можно сказать, что у больных с опухолью верхне-грудного или средне-грудного отдела пищевода протяженностью до 5—7 см с наличием значительной инфильтрации средостения, жалующихся на постоянные боли в межлопаточной области при общем истощении, слабости, с ускоренной РОЭ, резекцию пищевода произвести не удастся, не говоря уже о возможности у них метастазов.
Приводим выписку из истории болезни, подтверждающую возможность установить стадию процесса до операции.
Больная К., 48 лет, поступила в клинику 19/ХП 1960 г. с жалобами на постоянные боли за грудиной, в спине, под лопатками в подложечной области. Густая пища по пищеводу проходит с 'затруднением, но без боли. Сильно похудела. Слабость, головокружение. С апреля 1960 г. периодически стали появляться боли в подложечной области. Лечилась сама грелкой. В конце апреля подавилась рыбной костью, которая «застряла в пищеводе». С этого времени в пищеводе появились неприятные ощущения при глотании любой пищи. В мае возникли жжение и боли в пищеводе, стала отказываться от еды. Неоднократно обращалась к врачам. Исследовали желудочной сок, проводилось лечение по поводу гастрита. Больная худела, появились постоянные боли за грудиной и под лопатками. В конце октября была госпитализирована с диагнозом гастрита. В декабре больная была направлена в онкологический диспансер, где обнаружили опухоль пищевода и дали направление в Томск.
Общее состояние при поступлении удовлетворительное, питание значительно понижено: рост 160 см, вес 44,5 кг. Пульс 78 в минуту. Артериальное давление 95/72 мм рт. ст. Проба Штанге 32 секунды. Со стороны анализа крови отмечается только ускоренная РОЭ — 22 мм в час. При рентгенологическом исследовании установлено, что пищевод в средних отделах на уровне VII—VIII грудных позвонков имеет циркулярный дефект протяженностью до 7 см с преимущественным поражением переднеправой стенки. На этом уровне определяется значительная инфильтрация заднего средостения. Стенка пищевода в зоне дефекта ригидна. Жидкая контрастная масса в области сужения проходит медленно, неровной полосой (рис. 19). Исследование пищевода в условиях пневмомедиастинума подтвердило наличие значительной инфильтрации заднего средостения. Клинический диагноз: рак средне-грудного отдела пищевода, стадия IV. В истории болезни до операции записано: процесс неоперабельный в связи с большой давностью заболевания (9 месяцев), постоянными болями за грудиной и под лопатками, сильным истощением, большим распространением опухоли по длине пищевода (6—7 см) со значительной инфильтрацией заднего средостения.
Больной проводилось общеукрепляющее лечение, она прибавила в весе 2 кг, боли за грудиной стали меньше. Настоятельно просила сделать ей операцию и, несмотря на все наши доводы, не хотела без операции выписываться из клиники. Решено еще раз проверить нашу дооперационную диагностику. 18/1 1961 г. произведена пробная правосторонняя торакотомия. Обнаружено, что от уровня непарной вены вниз на 5—6 см легкое впаяно в опухоль пищевода, которая проросла корень правого легкого. Сзади и слева имелись срастания опухоли с левой медиастинальной плеврой и стенкой аорты.
Таким образом, мы еще раз убедились, что дооперационный диагноз на основании всех клинических и рентгенологических данных можно ставить довольно точно.
8 тех случаях, когда возникает хоть какая-то надежда на возможность произвести резекцию пищевода, мы никогда не отказываемся от пробных операций. Между тем наш учитель, А. Г. Савиных, всегда подчеркивал, что большое количество пробных операций свидетельствует о низком уровне дооперационной диагностики. С ним нельзя не согласиться.