После производства спинномозговой анестезии (операцию можно производить и под общим интра-трахеальным наркозом) больного укладывают на спину. Операционное поле подготавливают, как обычно.
Брюшную полость вскрывают послойным разрезом от мечевидного отростка до пупка. После этого производят мобилизацию левой доли печени, которая удерживается пальцами левой руки оператора. Первый ассистент оттесняет желудок кзади с помощью ложки Тренделенбурга, и хирург ножницами Зибольдта пересекает печеночно-диафрагмальную связку (рис). Кровеносных сосудов, требующих лигирования, связка почти не содержит. После мобилизации левую долю печени отводят вниз и вправо и в таком положении второй ассистент, стоящий слева от хирурга, удерживает ее в течение всей операции с помощью печеночного крючка. Теперь осматривают и ощупывают поддиафрагмальную область и малый сальник на предмет выявления метастазов рака. Если метастазов нет или они поддаются удалению, то операцию продолжают.
Производят сагиттальную диафрагмотомию и двустороннюю круротомию. Первый ассистент с помощью ложки Тренделенбурга оттесняет от диафрагмы кардиальный отдел и свод желудка несколько книзу и кзади. Хирург вблизи срединной линии обшивает и перевязывает в двух местах нижнюю диафрагмальную вену (рис. 26), причем лучше сначала перевязать вену справа, а потом слева. При потягивании за эти две лигатуры на диафрагме образуется как бы складка, которую после пересечения вены рассекают ножницами (рис. 27). Так начинается сагиттальная диафрагмотомия, которая продолжается строго по срединной линии на 6—7 см от вены вперед. Рассекая диафрагму, следует помнить о том, что к ней со стороны грудной полости близко прилежит перикард, поэтому, прежде чем делать сечение, следует концами ножниц несколько отодвинуть сердечную сумку. По окончании сагиттального рассечения диафрагмы кпереди разрез продолжают через сухожильную часть по направлению кзади до пищеводного отверстия.
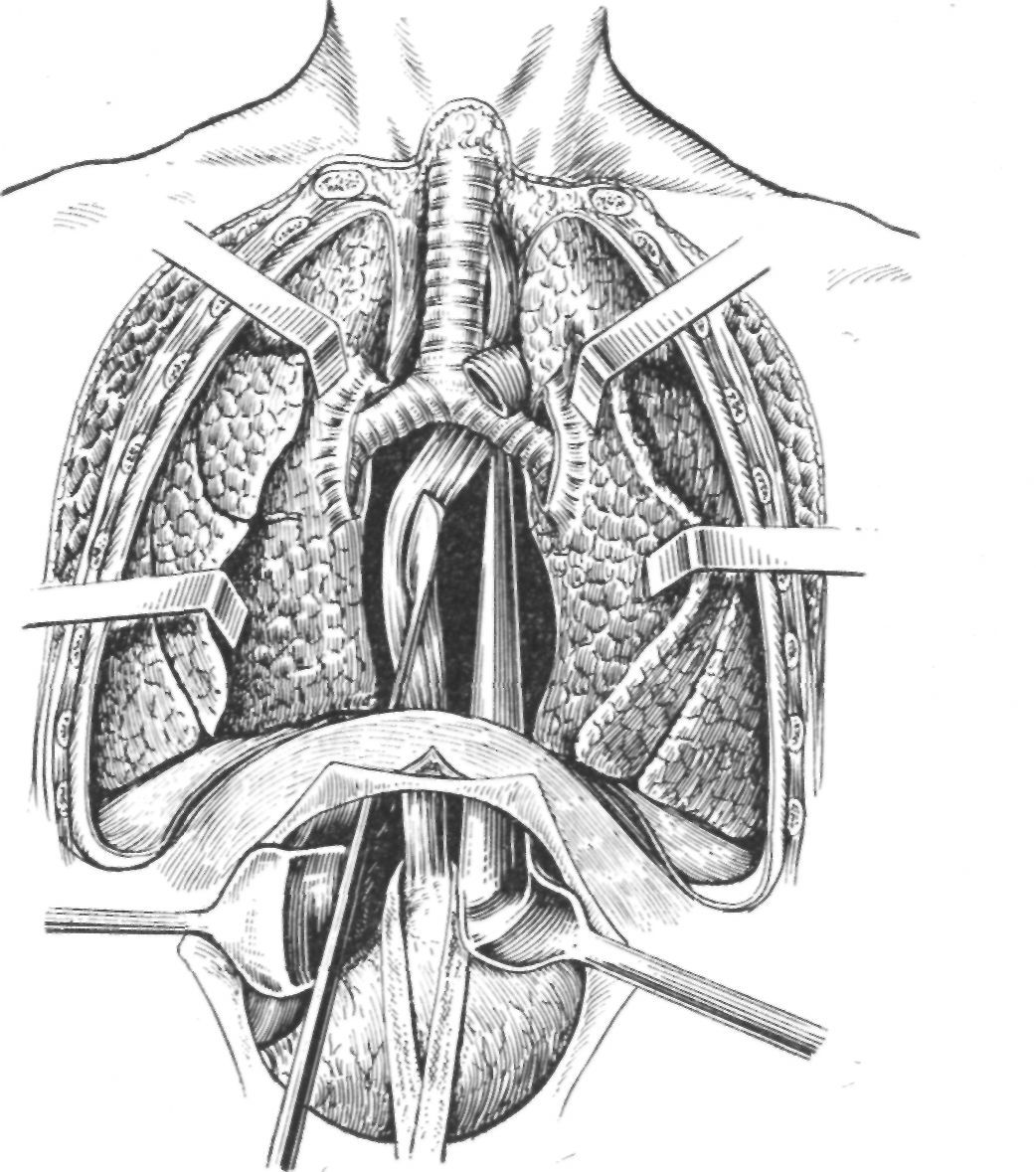
Чтобы приступить к пересечению правой диафрагмальной ножки, следует прежде перевязать и рассечь печеночно-кардиальную часть малого сальника. Тогда становится видна диафрагмальная ножка, покрытая брюшиной. Брюшину над ней надсекают в поперечном к ходу мышечных волокон направлении. Приступая к пересечению правой диафрагмальной ножки, нужно всегда помнить, что к ней со стороны правой грудной полости может прилегать плевральный синус, поэтому, придерживая ножку пинцетом, следует с помощью тупфера в другом пинцете сдвинуть с ножки клетчатку вместе с плеврой. Только после этого можно пересекать ножницами диафрагмальную ножку отдельными порциями примерно на 2/з ее толщины, оставляя медиальнозадние отделы, в которых проходят сосуды. Пересечение левой диафрагмальной ножки производят таким же образом: сначала над ней надсекают брюшину, потом первый ассистент удерживает ножку пинцетом, а хирург
Отодвигает левый плевральный синус й Пересекает ножку с помощью ножниц, но тоже не всю. После рассечения околопищеводной мускулатуры спереди от пищевода на уровне диафрагмы заканчивается диафрагмокруротомия, занимающая не более 15—20 минут. Пищевод становится отчетливо видимым на протяжении 4—5 см от кардии.
Абдоминальный отдел пищевода выделяют пальцем правой руки по всей окружности и по образовавшемуся ходу проводят марлевую полоску, которая будет служить держалкой в течение всего периода мобилизации пищевода. Производят пересечение обоих стволов блуждающих нервов на уровне нижнего отдела пищевода. С помощью специального, так называемого вагального, крючка приподнимают левый блуждающий нерв, в него периневрально вводят 1—2 мл 0,5% раствора новокаина и перерезают острым скальпелем (хуже — острыми ножницами). Ассистент несколько поворачивает пищевод и с помощью специальной ложки отводит влево. Становится видным правый (задний) блуждающий нерв. Его пересекают так же, как и левый. После двусторонней ваготомии пищевод становится как бы длиннее.
Теперь приступают к самому ответственному этапу операции — выделению пищевода в средостении. Справа и слева от пищевода вводят малые медиастинальные крючки. Ими отодвигают от пищевода края пересеченных ножек диафрагмы и нижние отделы медиастинальных плевр. Крючки удерживаются вторым и третьим ассистентами. Первый помощник несколько натягивает пищевод за тесемку-держалку. Хирург с помощью пищеводной ложки отодвигает пищевод вправо и ножницами Зибольдта или другими такой же длины высекает его из клетчатки слева, обшивая и перевязывая подходящие к пищеводу крупные сосуды. Приподнимая ложкой пищевод вперед, хирург освобождает его с помощью ножниц сзади, а затем — справа, когда первый ассистент отводит пищевод влево. Чтобы выделить пищевод спереди, приходится вводить третий крючок в средостение — впереди от пищевода; можно и не вводить дополнительный инструмент, а осторожно переместить имеющийся в средостении крючок справа или слева от пищевода. Перемещая крючки в средостении и меняя несколько их положение, хирург все время добивается хорошей видимости со всех сторон от пищевода, что позволяет ему свободно удалять имеющиеся лимфатические узлы.
Для дальнейшего выделения пищевода по направлению кверху малые крючки средостения постепенно, по одному, заменяют средними крючками, причем замена производится следующим образом: сначала поверх имеющегося крючка вводят другой, более длинный, и лишь после этого удаляют первый крючок. Такой метод смены крючков предохраняет средостение от лишней травмы и от прорыва медиастинальной плевры. Хирург берет пищеводную ложку с более длинной ручкой и продолжает выделение пищевода точно так же, как проводил его в нижнем отделе (рис. 31). Незаменимы при выделении средне-грудного отдела пищевода длинные ножницы из набора А. Г. Савиных. Они очень удобны в работе, лежат на краю операционной раны, поэтому их тяжесть не ощущается; при изменении положения концов ножниц можно свободно рассекать и отодвигать клетчатку средостения.
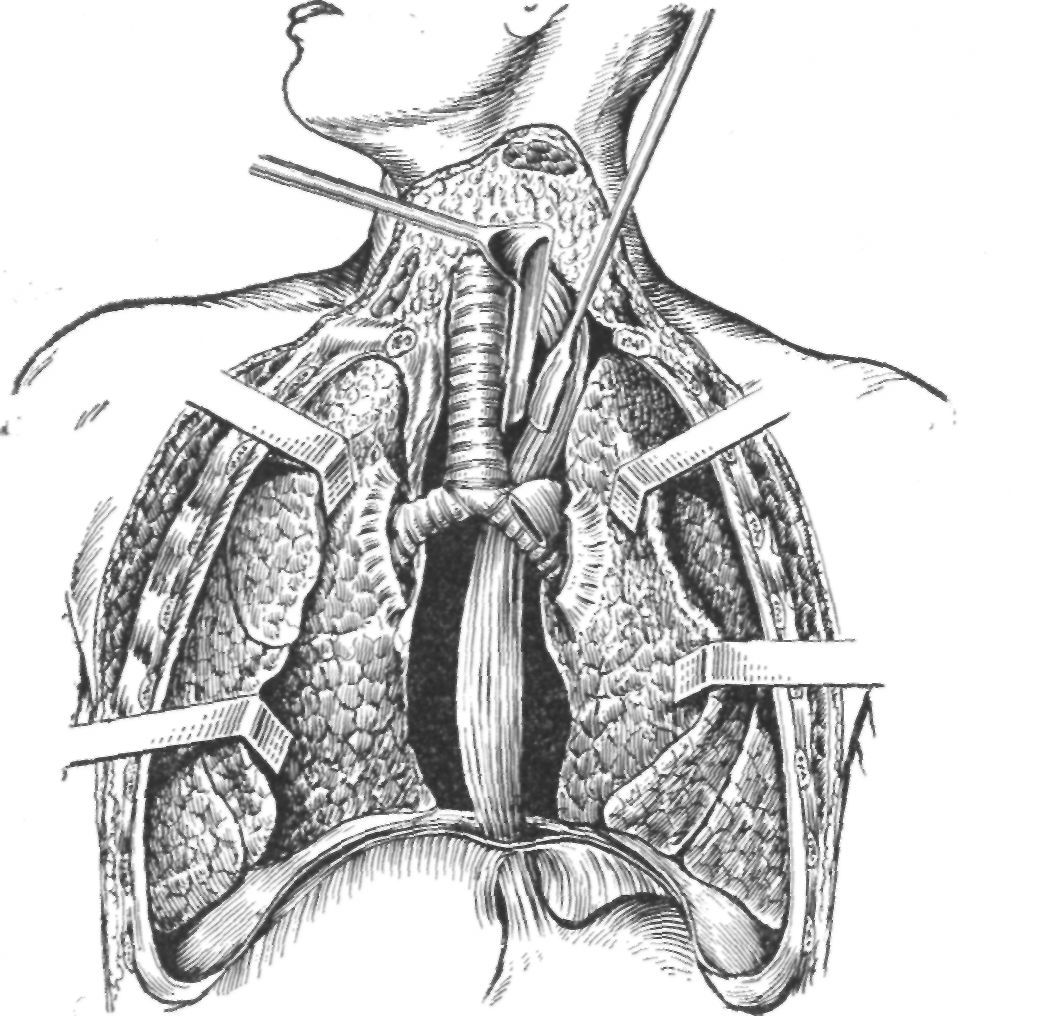
Наиболее ответственным и сложным становится выделение пищевода в области опухоли. Нужно быть очень осторожным, чтобы, иссекая клетчатку вокруг опухоли, захватить все видимые лимфатические узлы и в то же время не ранить медиастинальную плевру случайным нерасчетливым движением ножниц, пищеводной ложки или концом медиастинального крючка. После того как опухоль выделена кругом на всем ее протяжении, дальнейшее выделение пищевода совершается так же просто, как и ниже опухоли. Покашливание больного свидетельствует о том, что пищевод выделяется в области бифуркации трахеи. Часто при выделении пищевода у женщин и у некрупных мужчин заменять средние крючки средостения на большие не требуется. Если же у рослых больных приходится пользоваться большими меди-астинальными крючками, то замена ими средних производится по тому же принципу, как описано выше, при замене малых крючков средними. По окончании выделения пищевода снизу до бифуркации трахеи и несколько выше, не вынимая крючков, в средостение вводят справа и слева от пищевода по одной влажной (смоченной в растворе новокаина) марлевой салфетке. Лишь после этого осторожно извлекают медиастинальные крючки. Влажные салфетки в средостение вводят с той целью, чтобы в случае спонтанного прорыва порой истонченной медиастинальной плевры предотвратить развитие пневмоторакса. Мы никогда ни с какой целью (наложение лигатуры, пальпация опухоли) не вводим руку в средостение, считая это грубой и травматичной манипуляцией, и выполняем все необходимое лишь с помощью инструментов.
По времени выделение пищевода после диафрагмокруротомии занимает не более 20—30 минут, если не встретится осложнение в виде большой протяженности опухоли, значительно проросшей медиастинальную клетчатку. В последнем случае выделять опухоль приходится чрезвычайно осторожно, высекая ее буквально по миллиметрам. При наличии в средостении большого количества лимфатических узлов время мобилизации также удлиняется.
Закончив основную часть операции — выделение пищевода с опухолью, приступают к мобилизации начальных отделов тощей кишки. Выделение кишечной петли ведут общеизвестным методом Ру—Герцена — Юдина. Перевязывают и перерезают обычно три радиальных мезентериальных сосуда (редко два или четыре). В начальном отделе тощую кишку пересекают и накладывают меж-кишечный анастомоз между концом кишки, идущей от двенадцатиперстной, и боком кишки на уровне дистального края мобилизованной брыжейки. Конец приготовленной кишки временно ушивают однорядным непрерывным кетгутовым швом. Чтобы наложить пище-водно-кишечный анастомоз в области шеи при проведении в заднем средостении у больного среднего роста, бывает достаточно кишечной петли длиной (по брыжейке) 26—30 см.
В клинике по предложению А. Г. Савиных при мобилизации брыжейки тощей кишки применяется следующее: если угол, образованный двумя артериями после пересечения ведущего к ним сосуда, бывает острым, то, отсепаровывая серозные листки с обеих сторон брыжейки, мы делаем его тупым — за этот счет несколько удлиняется брыжейка. Мы всегда пользуемся и вторым предложением А. Г. Савиных: обшиваем петлеобразным непрерывным кетгутовым швом край мобилизованной брыжейки. При проведении кишки на шею нить предохраняют краевой питающий сосуд брыжейки от натяжения, следовательно, не будет страдать васкуляризация трансплантата. По окончании мобилизации кишки и обшивания края брыжейки трансплантат временно погружают в брюшную полость и начинают операцию на шее.
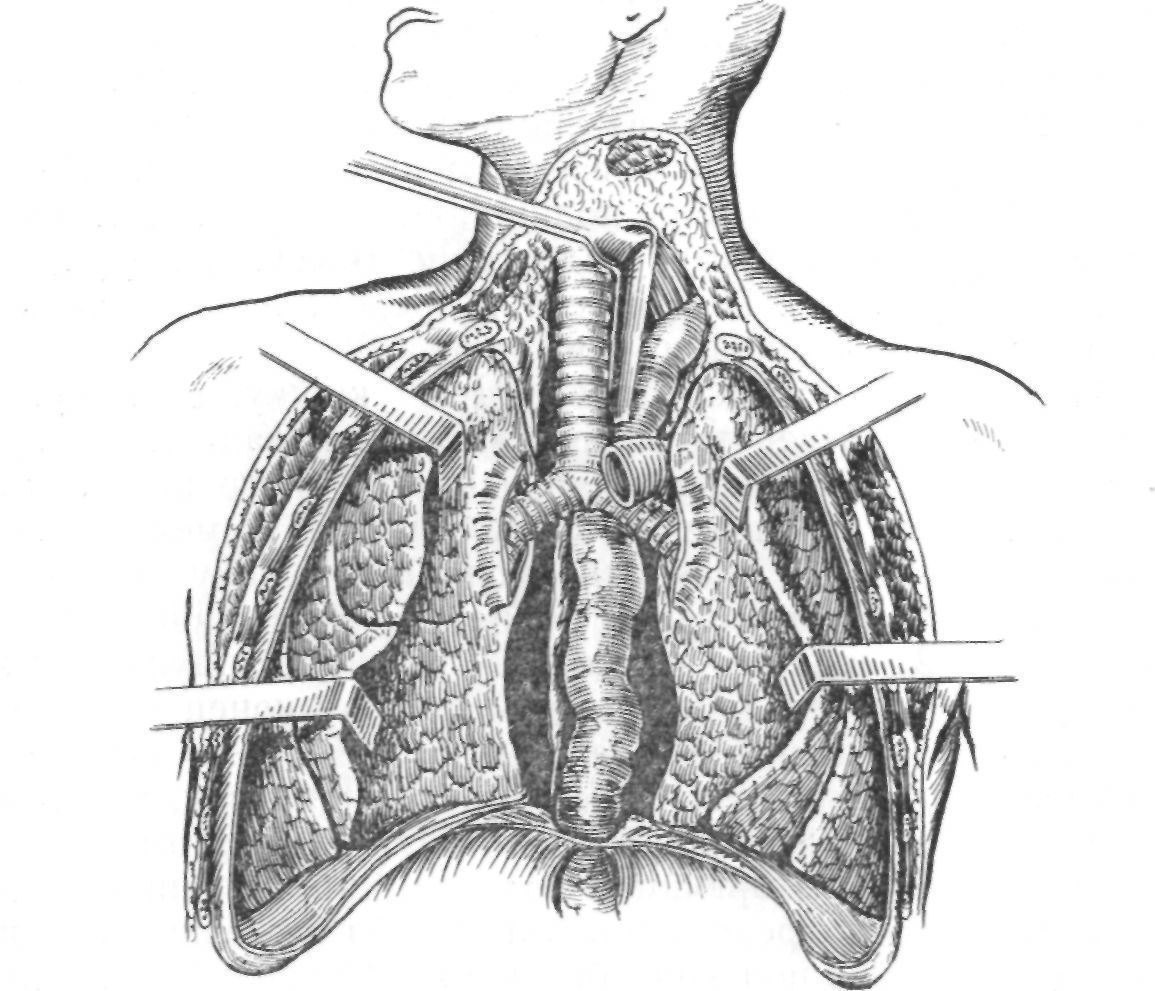
Под местной инфильтрационной анестезией делают разрез кожи по переднему краю левой грудино-ключично-сосковой мышцы от грудино-ключичного сочленения вверх на 7—9 см. Рану углубляют по направлению к пищеводу. Подойдя к околопищеводной клетчатке, обращают большое внимание на то, чтобы не травмировать левый возвратный нерв. Его при выделении шейного отдела пищевода вместе с частью околопищеводной клетчатки отводят шейным крючком кпереди и медиально. В рану вводят малые шейные крючки из набора А. Г. Савиных. Продолжают выделение шейного отдела пищевода кругом с помощью пинцета и ножниц со сравнительно тонкими браншами. Затем пищеводный крючок, до некоторой степени напоминающий иглу Дешана, обводят вокруг пищевода и с его помощью берут на марлевую полоску-держалку. Теперь в верхние отделы средостения вводят средние шейные крючки. Манипулируя специальной ложечкой для верхнего отдела пищевода и ножницами, производят высечение пищевода по той же методике, что и снизу (рис. 32).
При выделении пищевода на уровне дуги аорты и ниже для раскрытия раны приходится пользоваться большими шейными крючками. Наиболее трудным в выделении пищевода со стороны шеи является отделение его от задней поверхности трахеи, особенно если опухоль располагается в верхне-грудном отделе. Иногда при отделении пищевода от трахеи возникает неудержимый кашель. В таких случаях применяется предложенная А. Г. Савиных интратрахеальная анестезия на протяжении, о чем подробно говорилось в главе IV. По окончании выделения пищевода сверху из шейной раны позади пищевода в средостение с помощью изогнутого жома закладывают гофрированную марлевую полоску ниже бифуркации трахеи. Верхний конец полоски фиксируют снаружи.
В дальнейшем операцию продолжают со стороны брюшной полости. Из средостения удаляют салфетки. С помощью медиастинальных крючков раскрывают заднее средостение снизу и в брюшную полость извлекают (бывшую гофрированной) полоску; ее конец фиксируют вне раны.
Мышечную оболочку пищевода на месте перехода в желудок надсекают кругом. Видимый подслизистый слой прошивают в двух местах и завязывают на обе стороны. Между лигатурами пищевод отсекают от желудка. Слизистую оболочку культи, оставшейся на желудке, смазывают спиртом и погружают серозно-мышечными узловыми швами, наложенными на желудок; сверху накладывают еще один ряд таких швов. Конец отсеченного пищевода смазывают настойкой йода, прошивают через все слои и завязывают на обе стороны. После этого конец пищевода подшивают к середине тесемки, идущей с шеи через средостение (бывшая гофрированная). Крючки, находящиеся в средостении, ослабляют. Сейчас их только придерживают.
Поднимают поперечно-ободочную кишку, в ее брыжейке делают отверстие, через которое позади желудка проводят приготовленную для искусственного пищевода тощую кишку. Края Мезосо1оп подшивают к меж-кишечному анастомозу и поперечно-ободочную кишку возвращают на свое место. Конец мобилизованной кишки фиксируют 1—2 швами к концу тесемки, идущей из средостения, к середине которой подшит конец пищевода. Ассистент, потягивая за конец тесемки со стороны шейной раны, извлекает в нее сначала пищевод, а затем и конец тощей кишки. В это время, при раскрытом средостении со стороны брюшной полости, хирург направляет тонкую кишку в средостение так, чтобы кишечные петли не подвернулись под край брыжейки. Обычно брыжейка в средостении ложится кзади, а кишечные петли — кпереди. Убедившись в правильном положении кишки, крючки осторожно извлекают из средостения.
Оперирующие хирурги делятся на две группы. Одна группа из 2 человек производит в области шейной раны резекцию грудного отдела пищевода и накладывает пищеводно-кишечный анастомоз конец в конец двухрядным швом: внутренний шов — узловой кетгутовый, наружный — или непрерывный кетгутовый, или узловой шелковый серозно-мышечный.
Соустье следует накладывать без натяжения концов пищевода и кишки. Когда анастомоз закончен (рис. 33), его погружают на место пищевода за трахею. При этом если и было некоторое натяжение, то оно ликвидируется.
Если пищеводно-кишечное соустье технически накладывалось хорошо и конец кишки имел розовый цвет, то после введения антибиотиков и извлечения шейных крючков рану зашивают наглухо. В противном случае к анастомозу подводят небольшой тампон.
Два других хирурга в левой подреберной области накладывают желудочный свищ по методу Кадера. Резиновую трубку проводят через прокол брюшной стенки. Желудок вблизи гастростомы подшивают узловыми нитяными швами к серозной оболочке передней брюшной стенки вокруг отверстия, ведущего наружу. После выполнения гастростомы в брюшную полость вводят антибиотики в растворе и послойно накладывают швы на переднюю брюшную стенку. На этом операция заканчивается. Средняя продолжительность всей операции 4—4'/а часа.
Наложение желудочного свища мы считаем показанным по двум причинам.
1. После резекции пищевода, а следовательно, и пересечения блуждающих нервов часто наступает атония желудка вплоть до острого его расширения; эвакуация из желудка нарушена. Наличие желудочного свища способствует при надобности постоянному опорожнению желудка.
2. Благодаря желудочному свищу можно начать кормить больного через день после операции, а в случае образования фистулы в области пищеводно-кишечного анастомоза на шее желудочный свищ совершенно необходим для питания больного.
Мы представили описание типичной операции резекции пищевода по методу Савиных с одномоментной пластикой пищевода при локализации опухоли в, нижне-грудном и средне-грудном отделах.
Приводим выписки из историй болезни нескольких больных, оперированных по методу Савиных.
1. Больной Л., 58 лет, поступил в клинику 1/П 1958 д. с жалобами на боли в пищеводе при прохождении любой пищи, причем пища проходит беспрепятственно. Болен 6 месяцев.
Общее состояние удовлетворительное. Питание понижено: рост 172 см, вес 63 кг. При рентгенологическом исследовании .установлено, что пищевод на уровне VIII грудного позвонка на заднелевой стенке имеет ограниченный плоский дефект наполнения, в центре которого определяется изъязвление. Протяженность дефекта 3—4 см. Инфильтрации заднего средостения не отмечается. Проходимость пищевода для жидкой контрастной массы не нарушена. Рентгенологическое исследование в условиях пневмомедиастинума также не показало инфильтрации заднего средостения в зоне расположения опухоли. Клинический диагноз: рак нижне-грудного отдела пищевода, стадия II.
11/11 1958 г. выполнена операция: резекция пищевода по методу Савиных с одномоментной тонкокишечной пластикой. После лапаротомии произведен осмотр брюшной полости на наличие метастазов. В малом сальнике около кардии обнаружено два плотных увеличенных лимфатических узла; они иссечены. Произведена диафрагмокруротомия. Начато выделение пищевода. На расстоянии около 8 см от кардии определен нижний полюс опухоли, расположенный на левой стенке пищевода. На этом уровне в средостении обнаружен один увеличенный лимфатический узел, иссеченный вместе с опухолью. Выделение пищевода в области опухоли шло довольно легко. Пищевод выделен до уровня бифуркации трахеи. Приготовлена для пластики тощая кишка (длина кишечной петли 27 см). Пищевод выделен с шеи слева и резецирован. На его место помещена приготовленная тощая кишка. В области шеи наложен пищеводно-кишечный анастомоз. Сделана гастростомия. Операция длилась 4 часа 20 минут.
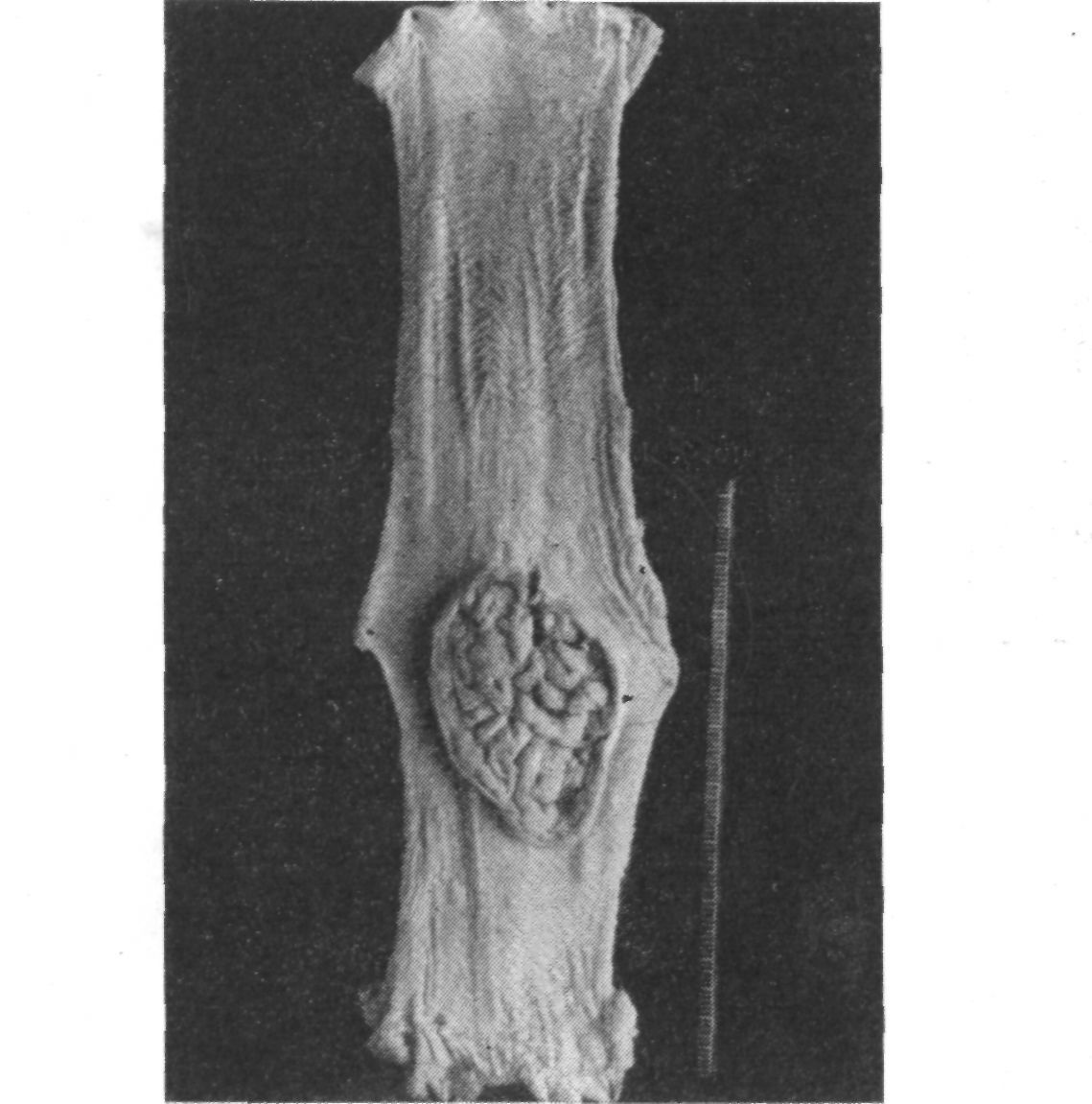
Резецированный грудной отдел пищевода (рис. 35) имеет длину 18 см. На левой стенке его, переходя на заднюю и переднюю, располагается опухоль в виде плоской язвы, занимающей 4 см по протяжению пищевода. От нижнего конца пищевода до опухоли — 5 см, от верхнего — 9 см.
Гистологический диагноз: плоскоклеточный неороговевающий рак. В лимфатических узлах, взятых из малого сальника около кардии, метастазы рака. В лимфатическом узле из средостения метастазов не обнаружено.
После операции стадию процесса пришлось изменить на ПВ.
В послеоперационном периоде было осложнение в виде гематомы в области шва передней брюшной стенки и частичного расхождения швов, вследствие чего были наложены вторичные швы на кожу и апоневроз (через 13 дней после резекции пищевода). Глотать жидкости больному разрешено через неделю после операции.
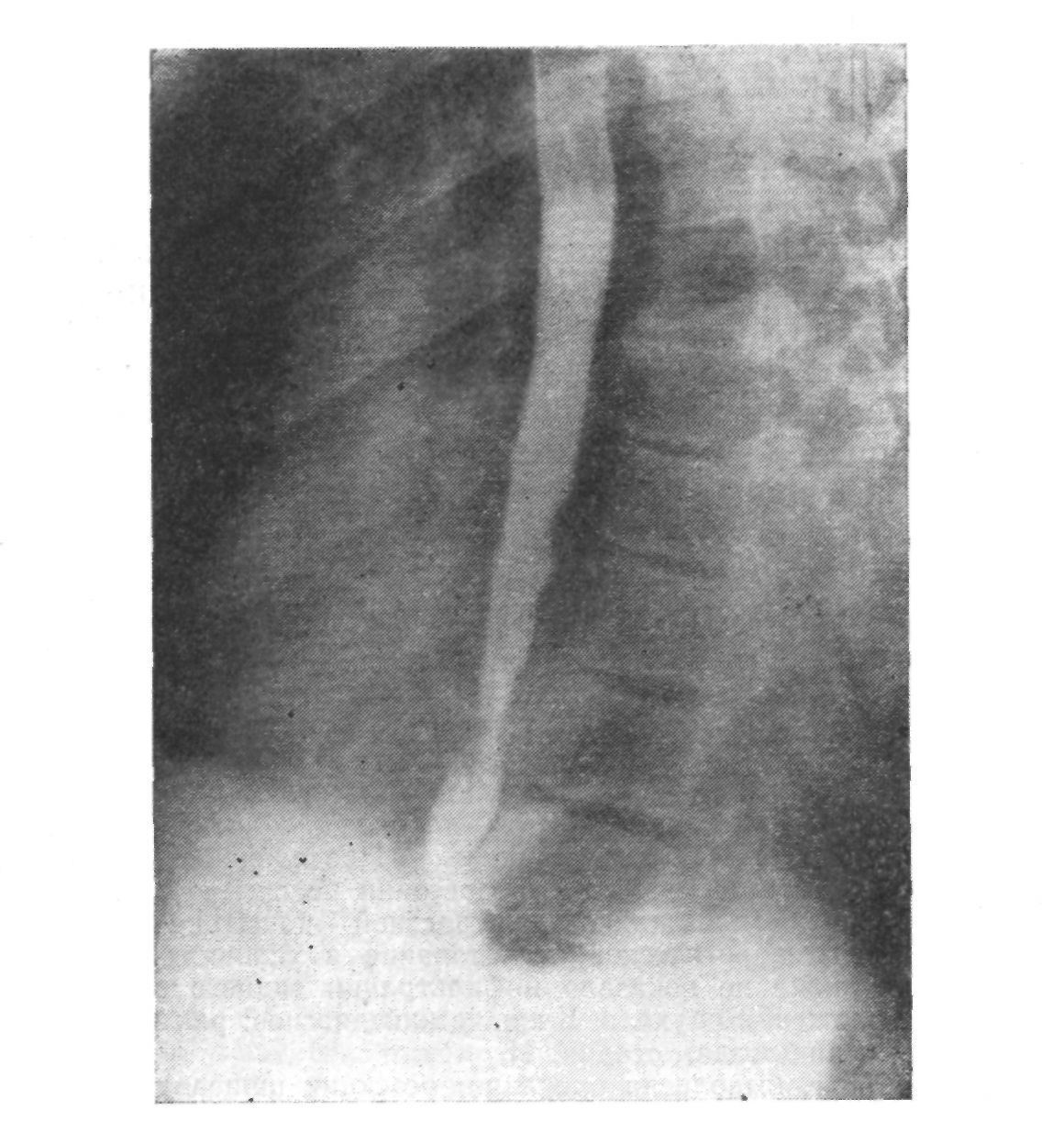
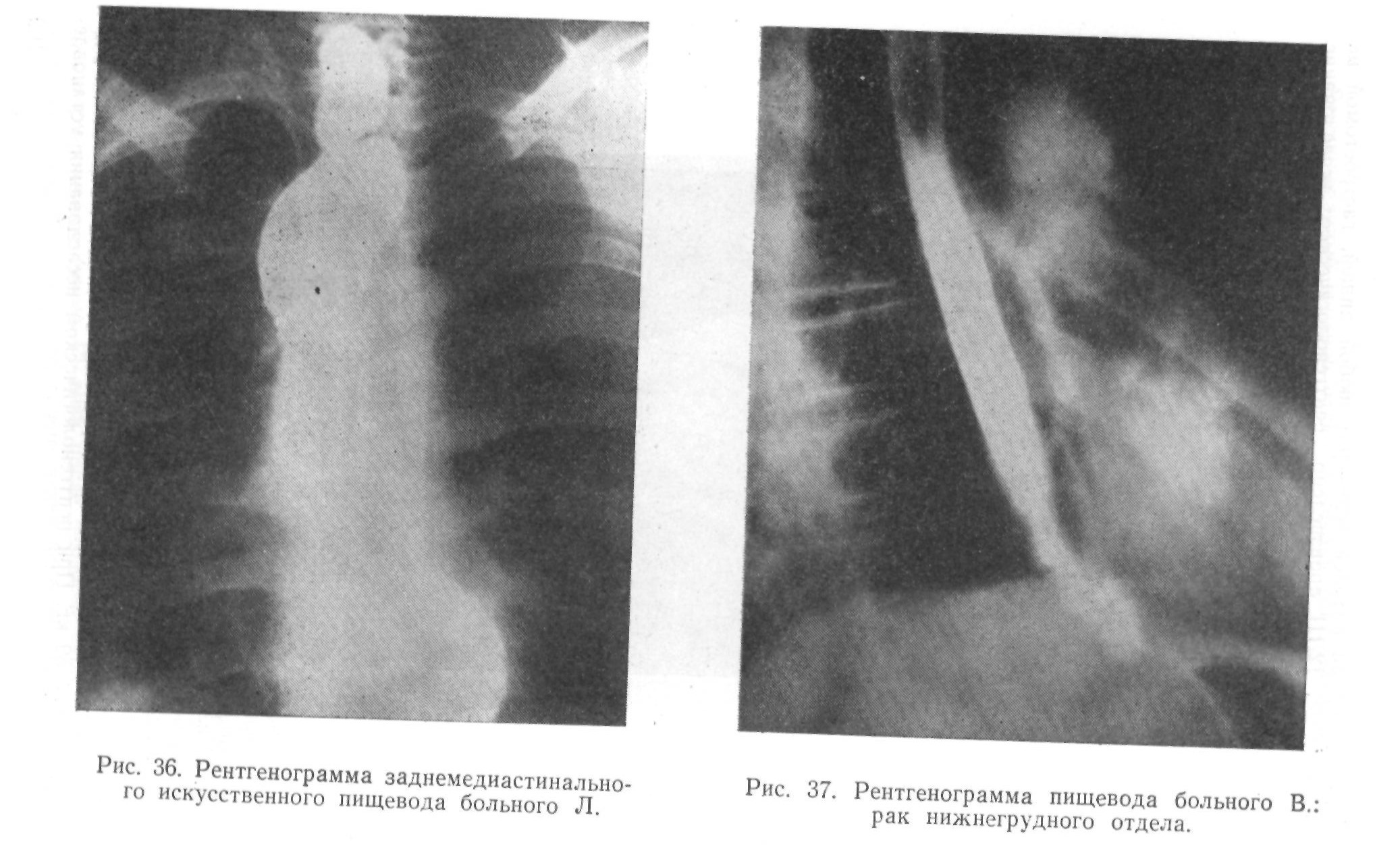
Через месяц он питался через рот любой пищей, гастростомой не пользовался; 12/Ш произведено рентгенологическое исследование искусственного пищевода (рис. 36): пищевод несколько выше рукоятки грудины анастомозирован с петлей тонкой кишки, проведенной в заднем средостении. Проходимость пищеводно-кишечного анастомоза беспрепятственная. Кишечная петля сразу заполняется на значительном протяжении; 20/111, через 37 дней после операции, был закрыт желудочный свищ, и 22/111 больной выписан из клиники. Жил после операции 6\2 лет.
2. Больной В., 65 лет, поступил в клинику 12/Х 1959 г. с жалобами на несколько затрудненное и болезненное прохождение пищи по пищеводу в нижнем отделе. Похудел. Считает себя больным 2 месяца.
Общее состояние удовлетворительное. Питание понижено: рост 173 см, вес 59 кг. При рентгенологическом исследовании установлено, что пищевод на уровне X грудного позвонка по заднеправои стенке имеет дефект наполнения протяженностью до 5 см без видимой инфильтрации заднего средостения. Контрастная масса по пищеводу проходит беспрепятственно. При пневмо-медиа стенографии инфильтрации средостения в зоне опухоли также не видно. Клинический диагноз: рак нижнегрудного отдела пищевода, стадия II.
После соответствующей подготовки 21/Х выполнена операция: резекция пищевода вместе с кардиальным отделом желудка по методу Савиных с одномоментной тонкокишечной пластикой пищевода. В области малого сальника вблизи кардии желудка обнаружено несколько увеличенных лимфатических узлов, один узел величиной с боб, спаян с левой желудочной артерией. В области свода желудка, в его стенке, определен плотный узел. После диафраг-мокруротомии приступили к мобилизации пищевода. Опухоль определяется сразу же в нижне-грудном отделе пищевода на его заднеправой стенке; клетчатка вокруг опухоли уплотнена. Пищевод выделялся в области карциномы с некоторым трудом, выше, до бифуркации трахеи, — легко. Учитывая наличие плотного узла в стенке свода желудка, метастазы в малом сальнике и по ходу левой желудочной артерии, решено резецировать и верхнюю треть желудка. Во всем остальном операция протекала типично. Для пластики пищевода удалось мобилизовать только 25 см кишки, хотя было пересечено три радиальных мезентериальных сосуда. Анастомоз в области шеи был наложен не конец в конец, а конец пищевода в бок кишки. Таким образом мы удлинили кишку на 3—4 см, которые соответствуют ее ширине. Натяжения в области анастомоза не было. Операция закончена наложением желудочного свища на культю желудка. Продолжительность операции 4 часа 40 минут.
Резецированный препарат грудного отдела пищевода длиной 16,5 см и верхней части желудка: опухоль в виде язвы с гангренозным распадом в центре занимает правую и заднюю стенки нижнего отдела пищевода до кардии. В области свода желудка имеется самостоятельная опухоль размером 1,5X1,5 см, слизистая оболочка желудка над ней не нарушена.
Послеоперационный период протекал удовлетворительно. Через неделю больному разрешено глотать жидкости, однако на 9-е сутки после операции образовался небольшой свищ в области пищеводно-кишечного анастомоза, который самостоятельно закрылся через 10—11 дней. Больной стал питаться исключительно через рот; 21/Х1, через месяц после операции, проведено рентгенологическое исследование искусственного пищевода: жидкая и густая контрастная масса в области пищеводно-кишечного анастомоза проходит совершенно свободно. В грудном отделе петля тонкой кишки, расположенная в заднем средостении, выполнилась свободно, рельеф ее не изменен; 22/Х1 больной выписан. Гистологический диагноз: плоскоклеточный ороговевающий рак пищевода. В области свода желудка — плоскоклеточный рак. Во всех удаленных лимфатических узлах — метастазы рака. После операции стадию процесса пришлось изменить на ПВ.
Из приведенных историй болезни 2 больных с локализацией опухоли в нижне-грудном отделе видно, что более сложно протекала операция у больного В., у которого были метастазы в лимфатических узлах малого сальника и по ходу левей желудочной артерии. Ему, помимо пищевода, необходимо было удалить и верхнюю часть желудка с окружающей клетчаткой и лимфатическими узлами. Однако и эта операция не была радикальной. В дальнейшем у этого больного был диагностирован рак кожи лица. Были боли в подложечной области, в позвоночнике. В то же время любая пища по искусственному пищеводу проходила свободно (желудочный свищ был закрыт). Больной умер от рака, прожив 10 месяцев после операции.
Приводим выписки из историй болезни больных, у которых опухоль локализовалась в средне-грудном отделе пищевода.
Больная Б., 51 года, поступила в клинику 1/У1 1959 г. с жалобами на дисфагию. Похудела. Считает себя больной 5 месяцев.
Общее состояние удовлетворительное. Питание понижено: рост 152 см, вес 42 кг. При рентгенологическом исследовании установлено, что жидкая контрастная масса по пищеводу проходит почти беспрепятственно. На уровне VII грудного позвонка на заднеправой стенке пищевода имеется дефект наполнения протяженностью до 4—5 см, контрастная масса проходит здесь суженной полосой. В зоне дефекта отмечается только незначительная инфильтрация заднего средостения (рис. 40). Рентгенологическое исследование в условиях искусственного пневмомедиастинума показало также только незначительную инфильтрацию заднего средостения в зоне расположения опухоли. Клинический диагноз: рак средне-грудного отдела пищевода, стадия II.
24/У1 1959 г. выполнена резекция пищевода по методу Савиных с одномоментной тонкокишечной пластикой. Метастазов не обнаружено. На расстоянии 8—9 см от кардии определен нижний полюс опухоли. Выделялся пищевод в области опухоли и вне ее без затруднений. Увеличенных лимфатических узлов в средостении не обнаружено. При мобилизации тощей кишки для искусственного пищевода было пересечено 4 мезентериальных радиальных сосуда. Длина кишечной петли 33 см. После резекции пищевода тощая кишка помещена в заднем средостении. В области шеи наложен пи-щеводно-кишечный анастомоз конец в конец; сделана гастростомия. Операция длилась 4 часа о минут.
Удаленный грудной отдел пищевода имеет длину 12,5 см. Опухоль в виде язвы занимает почти всю окружность пищевода на протяжении 5,5 см. От опухоли до нижнего конца пищевода— 4 см, до верхнего — 3 см. Гистологический диагноз: плоскоклеточный ороговевающий рак.
В послеоперационный период на 3-й день наблюдались выраженные явления динамической кишечной непроходимости. Были приняты соответствующие меры и через сутки состояние больной улучшилось. Через неделю после операции было разрешено глотать жидкости, и с этого дня больная стала питаться исключительно через рот, гастростомой не пользовалась. 13/УП, через 19 дней после операции, проведено рентгенологическое исследование искусственного пищевода (рис. 42): пищевод над рукояткой грудины анастомозирует с петлей тонкой кишки, проведенной в заднем средостении. Зона анастомоза широко проходима для бария. Тонкая кишка сразу заполняется на значительном протяжении, хорошо пе-ристальтирует и имеет обычный рельеф слизистой оболочки.
В тот же день удалена резиновая трубка из гастростомы, к вечеру свищ закрылся; 15/УН больная выписана. Жила после операции около 3 лет.
2. Больной Т., 56 лет, поступил в клинику 3/Х 1959 г. с жалобами на дисфагию. Похудел. Считает себя больным около года.
Общее состояние удовлетворительное. Питание несколько понижено: рост 165 см, вес 61,8 кг. При рентгенологическом исследовании установлено, что пищевод в среднем отделе на уровне VII грудного позвонка циркулярно сужен на протяжении до 4 см с умеренной инфильтрацией заднего средостения. Жидкая контрастная масса стойко задерживается в пищеводе на уровне верхнего края VII грудного позвонка. В верхних отделах пищевод значительно расширен, содержит много жидкости и слизи (рис. 43). При пневмо-медиастинографии инфильтрация заднего средостения опухолью охарактеризована как незначительная. Клинический диагноз: рак средне-грудного отдела пищевода, стадия II.
13/Х выполнена резекция пищевода по методу Савиных с одномоментной тонкокишечной пластикой. В области кардии слева от пищевода обнаружен плотный, величиной с боб, увеличенный лимфатический узел; он иссечен. Других лимфатических узлов нигде не видно. На расстоянии 9—10 см от кардии в пищеводе определен нижний полюс опухоли, которая проросла клетчатку средостения, а справа вовлекла в процесс медиастинальную плевру. При попытке выделить опухоль справа была повреждена медиастинальная плевра. Участок плевры иссечен вместе с опухолью пищевода. Наступил правосторонний пневмоторакс, но состояние больного оставалось удовлетворительным. Пищевод выделен до уровня бифуркации трахеи. Для искусственного пищевода мобилизована тощая кишка длиной 27 см. После мобилизации пищевода со стороны шеи произведена его резекция. На место пищевода в заднее средостение чомещена тощая кишка. В области шеи наложен пищеводно-ки-шечный анастомоз. Сделана гастростома. Операция длилась 4 часа 20 минут.
Удаленный грудной отдел пищевода имеет длину 15,5 см. Опухоль в виде язвы на протяжении 4 см по длине пищевода занимает все стенки, кроме 0,5 см левой. От опухоли до нижнего конца пищевода — 6,5 см, до верхнего — 5 см. Гистологический диагноз: плоскоклеточный ороговевающий рак пищевода. В лимфатическом узле около кардии обнаружен метастаз рака.
После исследования стадию процесса следует изменить на ШВ.
Послеоперационный период протекал без осложнений. Через 6 суток после операции больному разрешено глотать жидкости, а через 10 дней он стал питаться преимущественно через рот.
28/Х, через 2 недели после операции, проведено рентгенологическое исследование искусственного пищевода (рис. 45): пищевод в шейном отделе анастомозирует с петлей тощей кишки, проведенной в заднем средостении. Жидкая и густая контрастная масса в области пищеводно-кишечного анастомоза проходит совершенно свободно. В грудном отделе петля кишки выполняется беспрепятственно. Рельеф слизистой оболочки кишки не изменен.
Через 22 дня после операции, 6/ХI, больной выписан. Жил после этого 9 месяцев и умер от метастазов рака.
Из приведенных историй болезни видно, что выделение опухоли средне-грудного отдела пищевода производится так же, как и выделение опухоли нижне-грудного отдела. У больного Т. мы ошиблись в определении стадии опухоли по местному распространению, и операция
протекала при нарушенной целости правой медиастинальной плевры (пневмоторакс). Однако операцию удалось успешно закончить. Больной поправился. Это не единичное наблюдение в практике клиники.
Если опухоль расположена в верхне-грудном отделе пищевода, операцию начинают с шеи, с выделения этого отдела пищевода под местной анестезией. Только тогда, когда опухоль будет выделена, делают спинномозговое обезболивание и выполняют остальную часть операции в брюшной полости и в средненижних отделах средостения. К сожалению, опухоли верхне-грудного отдела пищевода редко поддаются удалению. При локализации карциномы в верхне-грудном отделе чаще операция заканчивается только обзорной верхней медиастинотомиеи из-за невозможности отделить опухоль от трахеи или от дуги аорты. Поэтому в клинике выполнено всего 4 резекции пищевода по методу Савиных при указанной локализации карциномы.
Приводим выписку из истории болезни пациента с локализацией опухоли в верхнегрудном отделе пищевода.
Больной М., 40 лет, поступил в клинику 20/Х1 1950 г. с жалобами на дисфагию. Считает себя больным 3 месяца. Похудел.
Общее состояние хорошее. Питание несколько понижено: рост 175 см, вес 69 кг. При рентгенологическом исследовании установлено, что жидкая контрастная масса, проходя по пищеводу, задерживается над уровнем дуги аорты (III грудной позвонок) и ниже поступает неровной суженной полосой на протяжении около 6 см (рис. 46). Клинический диагноз: рак верхне-грудного отдела пищевода, стадия II.
23/ХН произведена резекция пищевода по методу Савиных с одномоментной тонкокишечной пластикой пищевода. Операция была начата с шеи: разрез по переднему краю грудино-ключично-сосковой мышцы слева. Рана углублена до пищевода. После отведения левого возвратного нерва пищевод в шейном отделе выделен кругом и взят на марлевую тесемку-держалку. Начато выделение пищевода по направлению вниз. Сразу же на уровне вырезки грудины в пищеводе определился верхний полюс опухоли. Выделение пищевода шло с некоторым трудом, особенно с заднеправой стенки, вокруг которой клетчатка была уплотнена. Постепенно пищевод был выделен до уровня бифуркации трахеи. Сзади от пищевода введена гофрированная марлевая полоска, и кожная рана на шее временно зашита.
После спинномозговой анестезии произведена лапаротомия; лимфатические узлы не увеличены. Диафрагмокруротомия и мобилизация пищевода снизу. В брюшную рану извлечена полоска, идущая с шеи (бывшая гофрированная). Произведена мобилизация тощей кишки, ее длина 34 см. После резекции пищевода в заднем средостении помещена кишечная петля. В области шеи наложен пищеводно-кишечный анастомоз. Гастростомия.
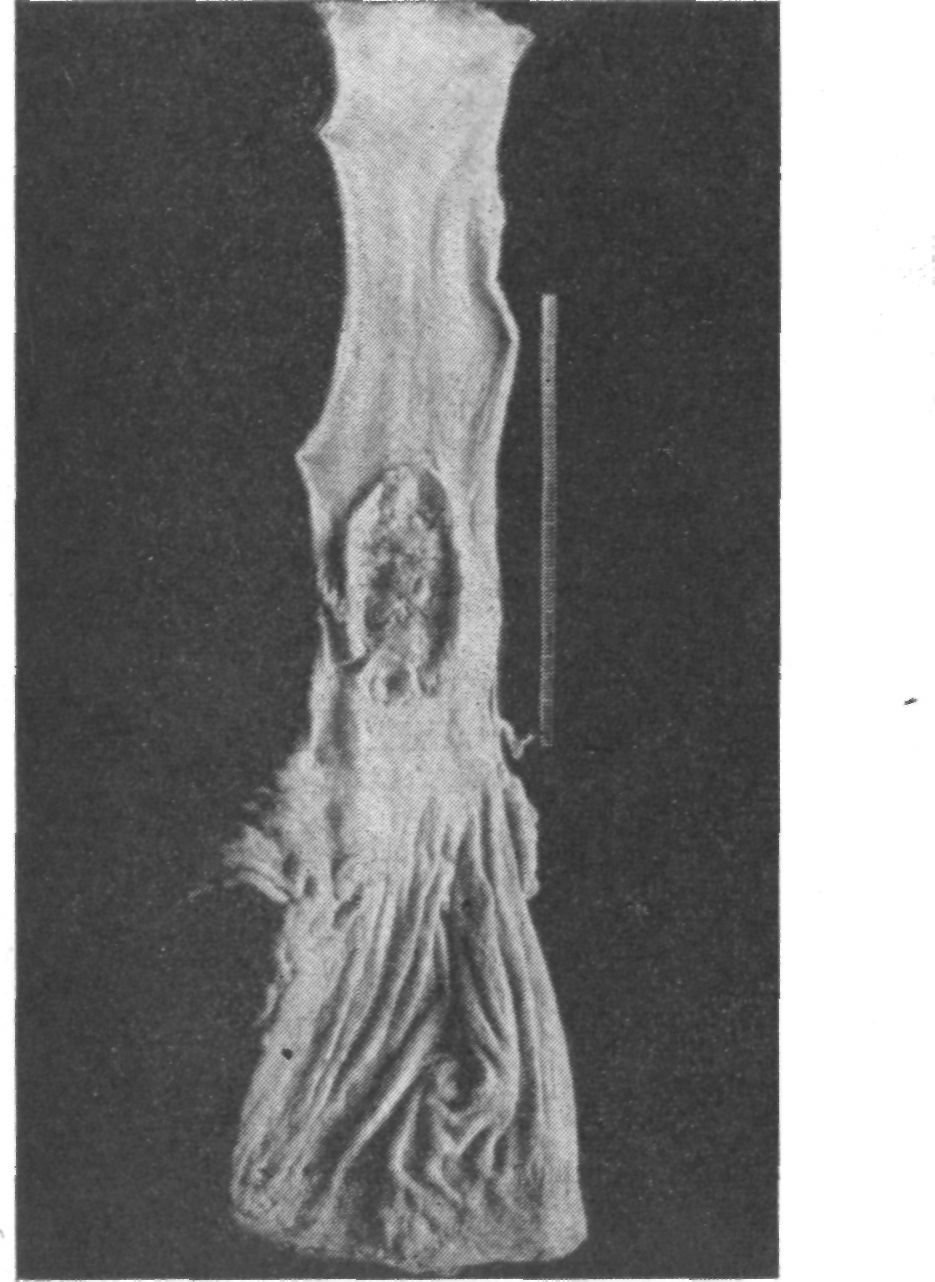
Удаленный грудной отдел пищевода (рис. 47) имеет длину 14,7 см. Опухоль в виде продольной язвы шириной 2 см занимает 7,4 см пищевода по протяжению. От опухоли до верхнего конца пищевода 0,5 см, до нижнего — 6,8 см. Гистологический диагноз: плоскоклеточный неороговевающий рак пищевода. В краях пищевода раковых клеток не обнаружено.
В послеоперационный период на 6-й день образовался свищ в области пищеводно-кишечного анастомоза. Через 3 недели свищ закрылся самостоятельно. Больной стал питаться через рот, и гастростома была закрыта; 31/1 1951 г., через 38 дней после операции, проведено рентгенологическое исследование искусственного пищевода (рис. 48): шейный отдел пищевода несколько выше вырезки грудины анастомозирует с петлей тонкой кишки, расположенной в заднем средостении. Проходимость пищеводно-кишечного анастомоза для жидкой и густой контрастной массы беспрепятственная. Тонкая кишка в грудном отделе выполняется равномерно, рельеф слизистой оболочки обычный; 9/П, через Г/г месяца после операции, больной был выписан из клиники. Отдаленный результат не прослежен.
Типичная операция резекции пищевода при раке с одномоментной заднемедиастинальной пластикой пищевода по методу Савиных иногда может быть расчленена. Сначала выполняется только резекция пищевода с выведением пищеводного свища на шею и с наложением гастростомы. Во второй этап производят пластику пищевода. Мы применяем загрудинно-пред фасциальную эзофагопластику из тощей кишки.
Резекция пищевода по методу Савиных без одномоментной пластики применяется в клинике в следующих случаях: 1) при плохом общем состоянии больного; 2) если во время выделения пищевода возникает односторонний пневмоторакс, влекущий за собой значительное ухудшение общего состояния больного, или двусторонний пневмоторакс; 3) если после выделения тощей кишки для пластики пищевода возникают сомнения в ее жизнеспособности или длины ее не хватает.
Приводим клинические примеры.
1, Больная Е., 44 лет, поступила в клинику 7/ХП 1956 г. с жалобами на дисфагию, похудание, слабость, головную боль. Считает себя больной 3 месяца.
Общее состояние тяжелое. Питание удовлетворительное: рост 153 см, вес 51 кг. Дыхание затруднено из-за рубцов на шее после бывшей струмэктомии. Анемия: эр. 3 300 ООО, НЬ 46%. При рентгенологическом исследовании установлено, что пищевод в нижней трети на уровне IX—X грудных позвонков имеет дефект наполнения на протяжении 6—7 см. Рельеф слизистой оболочки в этой зоне пищевода атипичен. Инфильтрация заднего средостения не отмечается как при обычном рентгенологическом исследовании, так и в условиях искусственной эмфиземы средостения. Клинический диагноз: рак нижне-грудного отдела пищевода, стадия II.
Начата подготовка к операции. Заранее планировалось выполнить только резекцию пищевода по методу Савиных.
11/1 1957 г. произведена резекция пищевода по методу Савиных без одномоментной пластики пищевода. Метастазов в брюшной полости не обнаружено. На расстоянии 4 см от кардии определен нижний полюс опухоли, поднимавшейся на 6—7 см по пищеводу. В области опухоли пищевод иссекался из уплотненной околопищеводной клетчатки; выше выделение пищевода шло легко. Метастазов в средостении не обнаружено. Закончив выделение пищевода со стороны брюшной полости, хирург сразу приступил к выделению пищевода со стороны шеи. После выделения пищевода на всем протяжении он был пересечен в области кардии и выведен в шейную рану, где был наложен пищеводный свищ. Кардиальный отдел желудка ушит. В левом подреберье выведена гастростома. Наложены швы на переднюю брюшную стенку. Операция продолжалась 2 часа, больная перенесла ее хорошо.
Удаленный грудной отдел пищевода (рис. 50) длиной 14 см. Опухоль в виде язвы занимает почти всю окружность пищевода на протяжении 7 см. От опухоли до нижнего конца пищевода 2 см, до верхнего — 5 см. Гистологический диагноз: плоско клеточный не-ороговевающий рак пищевода.
Послеоперационный период без осложнений; 31/1, через 20 дней после операции, больная была выписана из клиники. При повторном поступлении в клинику 1ДУ 1957 г. ей выполнена загрудинно-предфасциальная пластика пищевода.
Результат прослежен на протяжении 7 лет.
2. Больной М., 58 лет, поступил в клинику 19/ХП 1957 г. с жалобами на дисфагию, похудание, головокружение, запоры. Считает себя больным 7 месяцев.
Общее состояние плохое. Питание значительно понижено: рост 169 см, вес 54,5 кг. Эмфизема легких. Тоны сердца глухие. Артериальное давление 90/60 мм рт. ст. Анализ крови: РОЭ 55 мм в час. При рентгенологическом исследовании пищевода установлено, что на уровне VII грудного позвонка пищевод циркулярно сужен на протяжении 2—3 см. Контуры суженного участка ровные. Инфильтрация заднего средостения опухолью при обычном рентгенологическом исследовании и в условиях искусственного пневмомедиастинума не определяется. Клинический диагноз: рак средне-грудного отдела пищевода, стадия II.
9/1 1958 г. выполнена резекция пищевода по методу Савиных без одномоментной пластики пищевода. Метастазов в брюшной полости не выявлено. Диафрагмокруротомия. Пищевод в нижнем отделе взят на держалку. Слева спонтанно произошла плевротомия, отверстие в плевре ушито. На расстоянии 10—11 см от кардии определен нижний край опухоли. При выделении карциномы обнаружено, что она спаяна с правой медиастинальной плеврой. Пришлось иссечь участок илевры вместе с опухолью. Состояние больного ухудшилось, поэтому было решено ограничиться только резекцией пищевода. Наложен пищеводный свищ на шее и гастростома в подреберье. По окончании операции путем прокола грудной стенки было удалено 750 см3 воздуха из правой плевральной полости и более 1500 см3 — из левой. Справа имелись плевральные сращения, поэтому пневмоторакс был частичный.
В удаленном грудном отделе пищевода (рис. 52) длиной 14,5 см имеется стенозирующий рак на протяжении 3 см. От опухоли до нижнего конца пищевода 3,5 см, до верхнего — 7 см. Гистологический диагноз: плоскоклеточный ороговевающий рак.
Послеоперационный период протекал вполне удовлетворительно. Через 39 дней после операции больной был выписан из клиники.
При повторном поступлении в июне 1958 г. ему выполнена за-грудинно-предфасциальная пластика пищевода. При выделении тощей кишки для пластики пищевода из ее брыжейки были взяты увеличенные лимфатические узлы для исследования — обнаружены метастазы рака. Больной жил 2 года, умер от метастазов.
3. Больной С, 54 лет, поступил в клинику 21/1 1957 г. с жалобами на дисфагию. Похудел. Считает себя больным около 3 месяцев.
Общее состояние удовлетворительное. Питание хорошее: рост 170 см, вес 70 кг. При рентгенологическом исследовании установлено, что пищевод в средней трети на уровне VI грудного позвонка циркулярно сужен на протяжении — 2—3 см. Контуры пищевода в зоне сужения неровные. Инфильтрации заднего средостения при обычном исследовании и искусственном пневмомедиастинуме не отмечено. Клинический диагноз: рак среднегрудного отдела пищевода, стадия II.
4/П выполнена резекция пищевода по методу Савиных без од-моментной пластики пищевода. Метастазов в брюшной полости не обнаружено. Выделение пищевода шло легко, включая и область опухоли, которая располагалась на 12 см выше кардии. В результате мобилизации тощей кишки для пластики путем пересечения 4 радиальных артерий длина трансплантата составила всего 25 см. Пищевод выделен со стороны шеи. Произведена его резекция.
Приготовленная тощая кишка помещена в заднее средостение. Ее конец выведен на шею для наложения анастомоза, причем со значительным натяжением. Цвет конца кишки изменился, стал синюшним. Пришлось кишечную петлю вернуть в брюшную полость и оставить пластику пищевода на второй этап. Наложены желудочный и пищеводный свищи.
В удаленном грудном отделе пищевода (рис. 54) длиной 13,5 см имеется опухоль в виде язвы на правой стенке пищевода размером 3X1,5 см. От опухоли до нижнего конца пищевода 6 см, до верхнего— 4,5 см. Гистологический диагноз: плоскоклеточный неорого-вевающий рак пищевода.
Послеоперационный период без осложнений. Больной не пожелал выписаться из клиники без восстановления акта глотания. Через 46 дней после резекции пищевода ему была выполнена загрудинно-предфасциальная эзофагопластика.
Выписан из клиники 19/1У. Жил немного больше года. Причину смерти установить не удалось.
Заканчивая раздел об операциях резекции пищевода по методу Савиных, подведем некоторые итоги. Настоящая работа основана на опыте 130 резекций пищевода при раке за 18 лет, причем 66 операций выполнены способом Савиных: 46 типичных одномоментных резекций пищевода с эзофагопластикой из тонкой кишки и 20 резекций диафрагмально-медиастинально-шейным методом с последующей (во второй этап) загрудинно-пред-фасциальной пластикой у 17 больных.
Из 66 больных, оперированных по методу Савиных, умерло 10; летальность составляет 15%. С тех пор как данная операция стала применяться по показаниям, которые были установлены в 1955 г., из 51 оперированного мы потеряли 4 больных (8%). Об осложнениях и причинах летальности при этой операции будет сообщено в главе VI.
Какие же преимущества имеет операция по Савиных перед другими методами резекции пищевода?
Первое ее преимущество перед одномоментными операциями типа Гарлока и Льюиса состоит в том, что пищеводно-кишечный анастомоз выводится из грудной полости на шею, где недостаточность анастомоза не является таким грозным осложнением, как в плевральной полости.
Второе преимущество операции по Савиных заключается в том, что она выполняется внеплеврально, а следовательно, и менее травматично, о чем свидетельствует отсутствие при ней такого осложнения, как сердечно-легочная недостаточность.
Третьим преимуществом данной операции можно считать возможность без каких-либо затруднений при определенных показаниях перевести ее в двух-моментную.
Все это вместе взятое ведет к меньшему количеству неблагоприятных послеоперационных исходов по сравнению с другими одномоментными резекциями пищевода при раке.
Четвертое преимущество операции по Савиных перед операциями частичной резекции грудного отдела пищевода состоит в более радикальном (особенно в проксимальном направлении) иссечении пищевода.
Преимущества метода А. Г. Савиных (при раке I и II стадии) перед операцией Добромыслова — Торека определяются следующими особенностями:
1) одно-этапностью операции (в большинстве случаев) ;
2) лучшей переносимостью операции для пожилых людей в связи с отсутствием необходимости вскрытия плевральных полостей;
3) возможностью более полной ревизии лимфатических узлов брюшной полости и выполнения при надобности (без усложнения операции) одномоментной резекции пищевода вместе с кардией, что гораздо труднее сделать при операции Добромыслова — Торека.
Таким образом, в настоящее время при раке грудного отдела пищевода в I и II стадии мы предпочитаем операцию по А. Г. Савиных как наименее травматичное, безопасное и более радикальное вмешательство.