Комбинированных методов подхода для резекции пищевода по поводу рака предложено много. Наибольшей популярностью среди зарубежных и отечественных хирургов в последние годы пользуется метод подхода со вскрытием брюшной и правой грудной полостей — операция типа Льюиса со всевозможными модификациями, о чем упоминалось в начале этой главы.
При локализации опухоли в нижней трети пищевода почти все хирурги, как отечественные, так и зарубежные, пользуются левосторонним чресплевральным подходом и рассекают диафрагму со стороны плевральной полости, чтобы произвести мобилизацию желудка.
Мы же при локализации рака III стадии в нижней части пищевода применяем комбинированный абдомино-торакальный метод. Сущность операции заключается в следующем. По вскрытии брюшной полости верхним срединным разрезом тщательно осматривают около-кардиальную область, малый сальник и печень на предмет обнаружения метастазов. Если метастазов нет или они имеются, но удалимые, производят типичную сагиттальную диафрагмотомию с двусторонней круротомией по методу Савиных. Далее пищевод в кардиальном отделе берут на держалку и начинают его выделение до уровня опухоли. Затем делают попытку выделить ее по окружности и определить операбельность. Если опухоль имеет сращения с одной из медиастинальных плевр, то это бывает всегда отчетливо видно. Не отделяя опухоли
от плевры, решаем вопрос, с чем лучше анастомозировать пищевод: с желудком или тощей кишкой. В зависимости от решения готовят желудок или начальные отделы тонкой кишки. При подготовке для соустья тощей кишки (что мы предпочитаем) пересекают 2—3 радиальных мезентериальных сосуда; длины кишечной петли в 20—22 см бывает достаточно. В начальном отделе кишку пересекают, накладывают межкишечный анастомоз. Конец мобилизованной кишки зашивают, проводят его через отверстие в брыжейке поперечноободочной кишки и позади желудка (как при операции по Савиных) и укладывают в средостение рядом с пищеводом с противоположной от опухоли стороны. Брюшную полость послойно зашивают.
Так как первая часть операции занимает не более 17г часов, то вторая часть ее продолжается под той же спинномозговой анестезией. Больного поворачивают на бок и производят торакотомию с той стороны, с которой опухоль срослась с медиастинальной плеврой. По вскрытии плевральной полости в седьмом межреберье выделяют пищевод в области опухоли (с резекцией медиастинальной плевры) и на 4—5 см выше опухоли. После этого пищевод отсекают от желудка и начинают наложение пищеводно-кишечного анастомоза в грудной полости с лежащей рядом тощей кишкой. Соустье накладывают конец в конец двухрядным швом. Грудная часть операции благодаря тому, что со стороны брюшной полости все уже подготовлено, занимает также около 1/г часов.
Если для соустья был приготовлен желудок, то анастомоз в плевральной полости накладывают со сводом его.
Больной О., 58 лет, поступил в клинику 18/Ш 1957 г. с жалобами на боли в подложечной области. Считает себя больным II месяцев, были явления дисфагии.
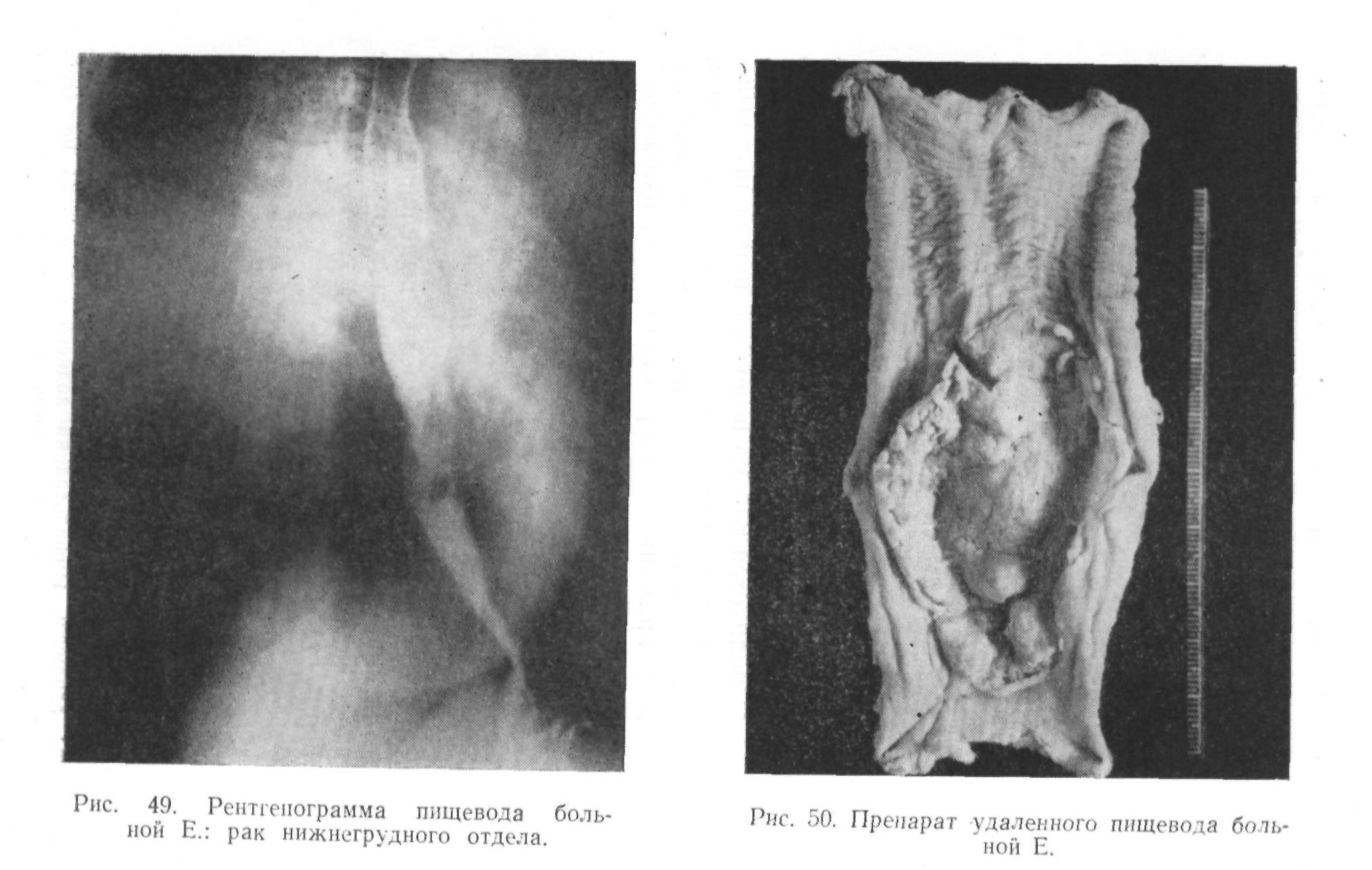
Общее состояние вполне удовлетворительное. При рентгенологическом исследовании установлено, что пищевод проходим для жидкой контрастной массы, но в нижних отделах его (уровень X грудного позвонка) продольные складки пищевода оборваны, незначительно утолщены, стенка ригидна. Абдоминальный отдел пищевода не изменен (рис. 75). Клинический диагноз: рак нижне-грудного отдела пищевода, стадия II.
Ввиду низкой локализации опухоли и хорошего общего состояния больного сразу планировалась комбинированная операция.
4 произведена резекция нижне-грудного отдела пищевода комбинированным абдомино-торакальным методом. При лапарото-мии метастазов не обнаружено. Диафрагмокруротомия. Мобилизация пищевода. На расстоянии 3—4 см от кардии определена опухоль пищевода до 3 см по протяжению. Пищевод в области карциномы легко выделился. Нижний отдел пищевода освобожден на протяжении до 10 см от кардии. Произведена мобилизация желудка в области свода и части большой кривизны. Пищевод отсечен от желудка, дефект в желудке ушит. Культя пищевода прошита прочной нитью и перевязана на обе стороны. Брюшная полость зашита. Больной уложен на правый бок. Произведена левосторонняя торакотомия по восьмому межреберью. Рассечена медиастинальная плевра. Пищевод выведен в плевральную полость, желудок тоже подтянут в полость плевры через сагиттально рассеченную во время брюшного этапа операции диафрагму. Пищевод резецирован примерно на 3 см выше опухоли. Между пищеводом и сводом желудка наложен анастомоз конец в бок двухрядным швом. Желудок подшит к диафрагме. Плевральная полость зашита с дренажем. Воздух аспирирован через дренажную трубку.
Послеоперационный период без осложнений. На 5-й день после операции больному разрешено глотать жидкости, через неделю — полужидкую пищу. Проходимость анастомоза была удовлетворительной, густая пища проходила с некоторым затруднением.
Удаленный нижний отдел пищевода имеет длину 5 см. Опухоль в виде язвы I X 1 см с инфильтрированными в ширину до 1 см краями. От инфильтрации до нижнего конца пищевода 1,5 см, до верхнего—1,5 см. Гистологический диагноз: плоскоклеточный неороговевающий рак.
При рентгенологическом исследовании установлено, что пищевод выше уровня диафрагмы анастомозирован с желудком, верхние отделы которого выведены в грудную полость. Зона пищеводно-желудочного анастомоза проходима суженной полосой. Перистальтика желудка выражена хорошо.
29 больной выписан из клиники. Жил более 4 лет после операции, работал. Жаловался на изжогу, некоторые боли в подложечной области и несколько затрудненное прохождение грубой пищи по пищеводу. Умер внезапно от неизвестной причины.
Из приведенной истории болезни видно, что опухоли в начальных стадиях (I и II), расположенные в нижних отделах пищевода на уровне X грудного позвонка, оперировать комбинированным абдомино-торакальным методом довольно просто и можно получить стойкое излечение.
Наш опыт по производству комбинированных операций резекции пищевода очень невелик. Делать каких-либо выводов мы не можем. Однако нам представляется, что сторонникам комбинированного брюшного и правого грудного подхода очень помогла бы при лапаротомии операция диафрагмокруротомии и выделения пищевода в средостении (по Савиных) с целью определения операбельности (резектабельности) опухоли. Этот дополнительный, короткий по времени, прием мог бы избавить и хирурга, и больного от напрасной мобилизации желудка и торакотомии, если бы во время осмотра опухоль оказалась неоперабельной.
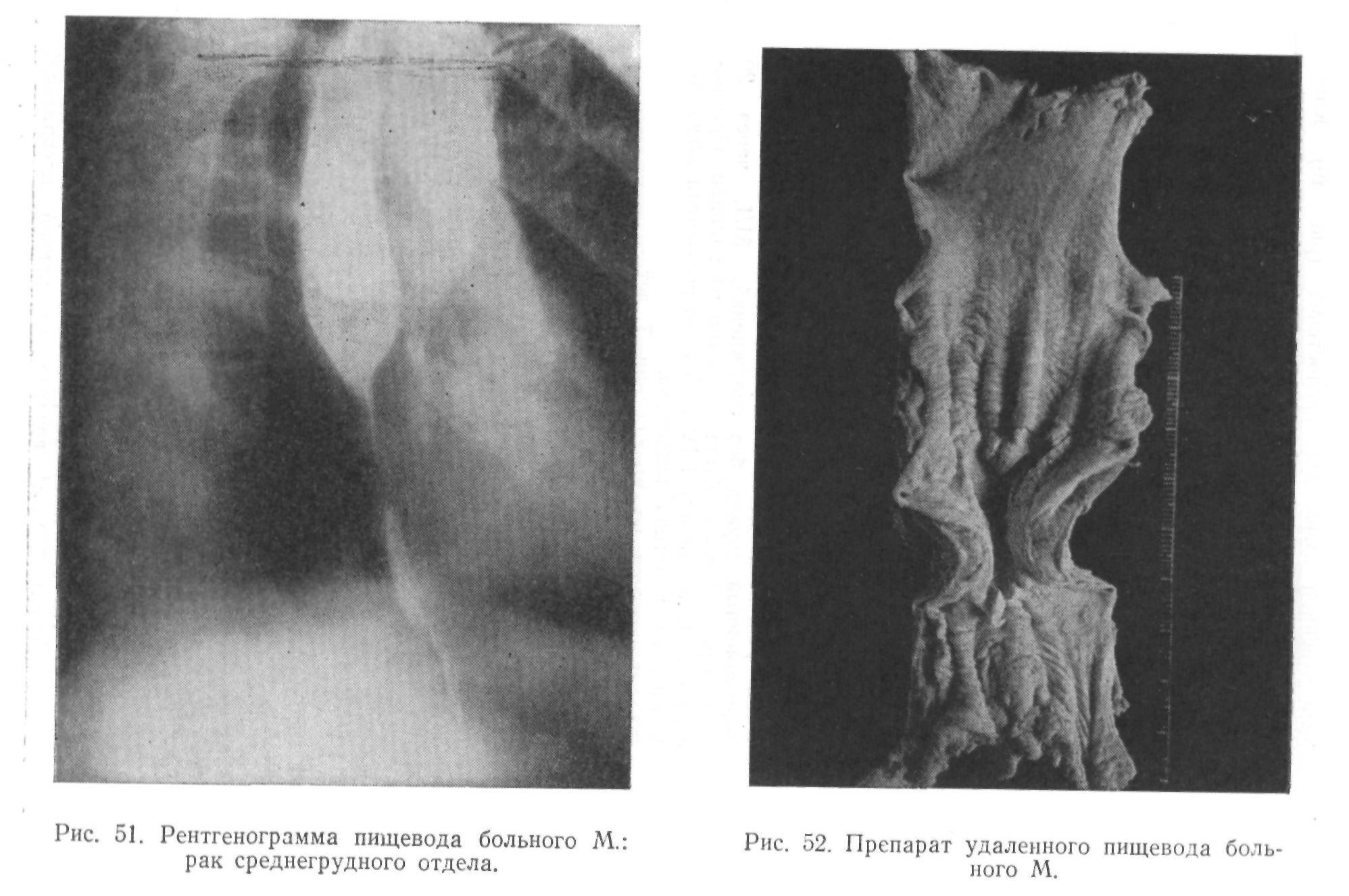
В последние годы мы у всех больных при локализации опухоли в нижнегрудном отделе пищевода начинаем операцию с лапаротомии. Осматриваем верхние отделы брюшной полости, производим диафрагмокруро-томию и выделение пищевода. Если удалить пищевод по методу Савиных невозможно (сращение с медиастинальной плеврой), резекцию пищевода заканчиваем по методу Добромыслова — Торека. Стараемся анастомоз с пищеводом в плевральной полости не накладывать. Причина этого не только частая возможность просачивания анастомоза, но и меньшая абластичность операции из-за недостаточного удаления пищевода в проксимальном от опухоли направлении.
Нами описаны наиболее часто применяемые в госпитальной хирургической клинике Томского медицинского института операции при раке пищевода: 1) метод Савиных, 2) метод Добромыслова — Торека с последующей загрудинно-предфасциальной эзофагопластикой и 3) редко применявшиеся комбинированные операции.
Тремя указанными методами выполнены операции у 125 больных. В 5 случаях произведены другие операции. Двум больным раком шейного отдела сделана резекция шейной части пищевода (оба больных поправились). Третьей больной, страдавшей раком нижнегрудного отдела пищевода, выполнена частичная резекция пищевода после диафрагмокруротомии по методу Савиных, с наложением пищеводно-желудочного анастомоза высоко в средостении. Эта больная умерла на 9-й день в результате недостаточности пищеводно-желудочного соустья. Четвертому больному, страдавшему опухолью верхне-грудного отдела пищевода (уровень III грудного позвонка), была произведена с шеи верхняя медиастинотомия и резекция 8 см пищевода с опухолью. Подобную операцию описал в 1946 г. Н. И. Махов. В дальнейшем этому больному была сделана загрудинно-предфасциальная пластика пищевода. У пятого больного имелась двойная локализация опухоли: в средне-грудном отделе (стадия III) и в субкардиальном отделе желудка. В данном случае была сделана сначала правосторонняя торакотомия и мобилизация пищевода вместе с опухолью. Грудная полость зашита. Затем произведена лапаротомия, мобилизация верхней половины желудка вместе с опухолью и пересечение желудка в среднем отделе. На шее слева выделен пищевод, пересечен, дистальный его конец перевязан, а проксимальный — выведен на шее. Произведены диафрагмокруротомия и удаление грудного отдела пищевода вместе с верхней половиной желудка. Наложена гастростома на культи желудка. Швы на брюшную стенку. Больной после операции поправился.
В табл. 9 представлено 130 операций резекции пищевода различными методами при раке.
Хочется отметить, что с 1955 г., когда стали применяться различные методы резекции пищевода соответственно выработанным показаниям, из 113 оперированных больных (резекция пищевода) мы потеряли 6 (5,3%). За последние 5 лет на 44 операции резекции грудного отдела пищевода не было ни одного неблагоприятного исхода. Снижению послеоперационной летальности способствовало применение, в зависимости от показаний, двух наименее травматичных методов резекции пищевода: вне-плеврального по Савиных и чрес-плеврального по Добромыслову — Тореку. При той и другой операциях нет опасного для жизни пищеводно-кишечного или пищеводно-желудочного анастомоза в грудной полости, поскольку он выведен на шею. Недостаточность анастомоза в области шеи не дает смертельных осложнений.
Снижению послеоперационной летальности способствовали также тщательная предоперационная подготовка, правильное ведение послеоперационного периода и накопление хирургического опыта.
По нашему мнению, не последнюю роль играет и применяемый в клинике метод обезболивания.