Правильное ведение послеоперационного периода у больных, которым произведена резекция пищевода, имеет существенное значение в исходе хирургического лечения.
Течение послеоперационного периода и уход за больными после трансплевральных резекций по поводу рака пищевода или кардиального отдела желудка хорошо представлены в работах В. И. Казанского, Б. В. Петровского, Б. Е. Франкенберга и Р. С. Свидлера, В. А. Аграненко, А. А. Полянцева, Ю. Е. Березова, с соавторами и др.
После чресплевральной операции больного кладут на здоровый бок. Верхняя половина туловища должна быть приподнята. За больным устанавливают постоянное врачебное наблюдение в течение первых суток после операции. Врач следит за пульсом, дыханием, артериальным давлением, чтобы вовремя диагностировать шок или сердечно-легочную недостаточность. По мере надобности назначают сердечные средства, переливают кровь, аспирируют через дренажную трубку содержимое плевральной полости, отсасывают содержимое трахеи с помощью бронхоскопии или, если наложена трахеостомия, через нее.
В день операции начинают вводить антибиотики, 40% раствор глюкозы, наркотические средства — чаще пантопон, так как морфин действует угнетающе на дыхание. Ректально больные получают 1—5% раствор глюкозы или кипяченую воду в количестве 1,5—2 л капельным путем. Кроме того, больной получает кислород (некоторые хирурги помещают таких больных в кислородную палатку).
На другой день после операции продолжается наблюдение за состоянием пульса, дыхания, артериального давления. Больному предлагают время от времени делать глубокие вдохи, его поворачивают на спину или на другой бок. Производят аспирацию содержимого плевральной полости (воздух, кровь) с последующим введением антибиотиков. Пенициллин и стрептомицин вводят и внутримышечно. Внутривенно 1—2 раза вливают 40% раствор глюкозы. Ставят капельные клизмы из кипяченой воды (до 2—3 л в сутки). Некоторые врачи назначают переливание крови, плазмы или внутривенное введение физиологического раствора капельным путем. Дают наркотические средства через 4—6 часов, кислород для вдыхания периодически или постоянно, в зависимости от состояния больного. С целью предупреждения пневмонии на грудь ставят банки.
Из сердечных средств назначают строфантин и др. (по показаниям), а также тонизирующие — кофеин, камфарное масло.
Так больного ведут в течение 3—4 дней. При гладком течении послеоперационного периода на 3—4-й день удаляют дренажную трубку из плевральной полости. Пить (при наличии желудочно-пищеводного анастомоза) больным разрешают в различные сроки: от 2 до 7 дней после операции (по данным разных авторов). В зависимости от состояния садиться больным позволяют на 3—7-й день, ходить—на 6—9-й день. Швы снимают на 9—10-й день после операции. Так схематично можно представить лечение больного в послеоперационном периоде, протекающем без осложнений.
Ведение послеоперационного периода у наших больных в значительной степени отличается от представленного. Это объясняется применением других методов резекции пищевода.
Течение послеоперационного периода после резекции пищевода по методу Савиных. По окончании операции больного укладывают в согретую постель на спину, разрешают согнуть ноги. Предоставляют полный покой. Хирург назначает введение пантопона через каждые 6—8 часов по 1,5—2 мл, вечером — капельную клизму из теплой кипяченой воды
в количестве 1,5—2 л. Дежурная сестра должна чаще заходить в палату, следить за пульсом и дыханием больного, увлажнять стерильным марлевым тампоном, смоченным в кипяченой воде, язык, зубы. Врач, делающий вечерний обход, считает пульс, дыхание, измеряет кровяное давление и делает дополнительные назначения. Обычно в день операции больной лежит спокойно, дремлет, на боли не жалуется, пульс бывает учащен (100— 115 в минуту), дыхание 20—26 в минуту, если во время операции не было плевротомии. Артериальное давление после операции бывает несколько выше дооперационного. Чаще всего дополнительных назначений вечером делать не приходится. Ночью больной спит с перерывами или дремлет.
Утром на следующий день артериальное давление бывает равно дооперационному, пульс учащен до 100— ПО в минуту, дыхание в пределах 20—24 в минуту. Температура нередко повышается до 38°. Язык несколько обложен, но влажный. Передняя брюшная стенка при дыхании ограниченно подвижна, при пальпации отмечаются некоторое напряжение верхней половины брюшной стенки и болезненность. Иногда больные не могут самостоятельно помочиться. Утром больной с помощью сестры поворачивается на бок; на грудь сзади и с боков ему ставят банки с целью профилактики пневмонии. Если больному, повернувшемуся на бок, сделать инъекцию пантопона, то нередко он может помочиться самостоятельно. В противном случае мочу выводят катетером. Больному назначают внутримышечно антибиотики, внутривенно 20 мл 40% раствора глюкозы, капельную клизму из теплой кипяченой воды по 1,5 л утром и вечером. Продолжают введение наркотиков через 6—8 часов. Гастростомическую трубку открывают, чтобы в случае застойных явлений можно было вывести содержимое и промыть желудок.
На 2-й послеоперационный день состояние больного лучше, он становится активнее, сам поворачивается в постели, увлажняет и протирает полость рта. Назначения остаются теми же. После открытия гастростомической трубки, если ничего из желудка не изливается, начинают понемногу вливать воду, чай, нередко капельным путем.
На 3- и день после операции состояние больного еще лучше. Он просит есть, пытается читать. Пульс бывает в пределах 90—100 в минуту, хорошего наполнения. Артериальное давление соответствует дооперационному. Число инъекций пантопона уменьшают до двух. Через гастростому дают морс, бульон, яйцо.
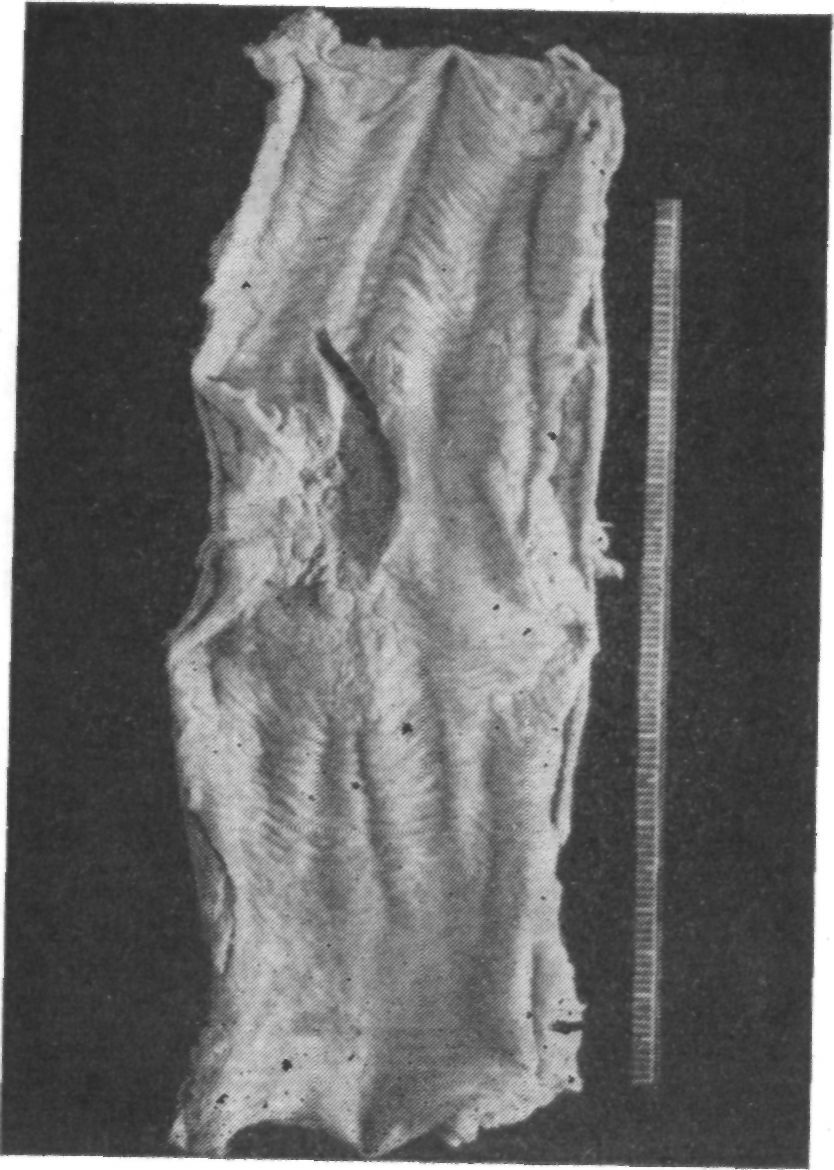
На 4—5-й день после операции некоторые больные спрашивают разрешения садиться в постели и получают положительный ответ. С 4-го дня питание жидкой и полужидкой пищей совершается через гастростому. Капельные клизмы отменяют. Отменяются и антибиотики, если послеоперационный период протекает гладко, без осложнений. Банки не ставят, 40% раствор глюкозы вводят в течение 7—10 дней. На 4-й день, если не было самостоятельного стула, больному назначают очистительную клизму. Глотать жидкости разрешают на 5—7-й день после операции в зависимости от того, как накладывался пищеводно-кишечный анастомоз, и от общего состояния больного. Так как больные питаются через гастростому, то нет необходимости торопиться с приемом пищи через рот, но оперированные с большим нетерпением ждут этого события.
На 7—8-й день после операции больной начинает подниматься с постели. Швы на шее снимают на 8-й день, с брюшной стенки — на 10-й день. Через 2 недели после операции больной принимает через рот любую хорошо обработанную механически пищу. Через 15—20 дней делают рентгенологическое исследование искусственного пищевода; 1—2 раза в послеоперационном периоде переливают кровь по 200—250 мл. К концу 3—4-й недели больного выписывают из клиники.
С желудочным свищом мы поступаем по-разному, в зависимости от желания больных. Тем из них, которые не хотят уезжать со свищом, мы вынимаем трубку, и гастростома через сутки закрывается самостоятельно. Тем же больным, которые пока не хотят расстаться с трубкой, советуем дома через 2—3 месяца убрать ее, и тогда свищ закроется. Или же мы предлагаем приехать к нам на «проверку» и тогда трубку удаляем в клинике, одновременно анастомозируя искусственный пищевод с желудком. Так довольно просто и легко протекает послеоперационный период в тех случаях, когда не возникает послеоперационных осложнений.
Из 66 больных, оперированных по методу Савиных, послеоперационный период протекал без осложнений у 43.
В это число входит 17 человек из 20, которым была выполнена только резекция пищевода без одномоментной эзофагопластики.
Приводим выписку из истории болезни больного, послеоперационный период у которого протекал без осложнений.
Больной У., 63 лет, поступил в клинику 31/У1Н 1955 г. Клинический диагноз: рак средне-грудного отдела пищевода, стадия II.
До операции артериальное давление 130/60 мм рт. ст., пульс 80 в минуту, дыхание 20 в минуту.
16/ГХ произведена резекция пищевода по методу Савиных с одномоментной тонкокишечной пластикой пищевода. Послеоперационный период протекал вполне удовлетворительно. В течение 1-й недели температура тела колебалась в пределах 37—38°, потом стала нормальной. Артериальное давление в 1-й день после операции было 140/70 мм, в последующие дни колебалось от 135/70 до 125/70 мм рт. ст. Пульс в течение 1-й недели был 107, 94 88, 86 в минуту, дыхание — от 24 до 30 в минуту. На 4-й день после операции больному разрешено глотать жидкости, на 8-й день — бульон, кисель. С этого же дня больной сидит в постели. На 11-й день после операции, 27/1Х, из желудочного свища выпала трубка, и больной, питаясь через рот, не пожелал ее ставить снова. В этот же день были сняты кожные швы с брюшной стенки; на шее швы сняты на 3 дня раньше. Заживление ран первичным натяжением. Через 12 дней после операции больной стал ходить.
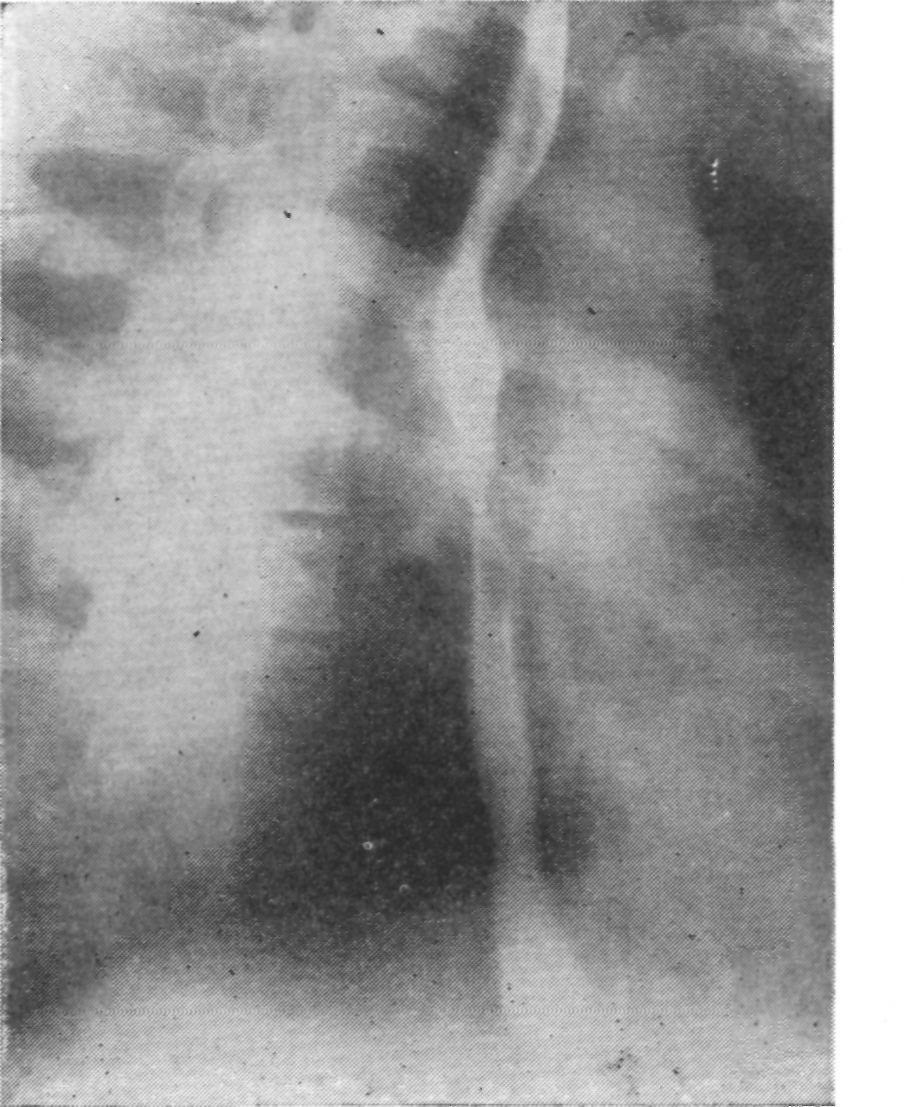
Через 3 недели после операции при рентгенологическом исследовании установлена хорошая проходимость пищеводно-кишечного анастомоза и искусственного задне-медиастинального пищевода. Перед выпиской артериальное давление 110/60 мм рт. ст., пульс 82 в минуту, дыхание 24 в минуту.
Спустя месяц после операции больной выписан из клиники.
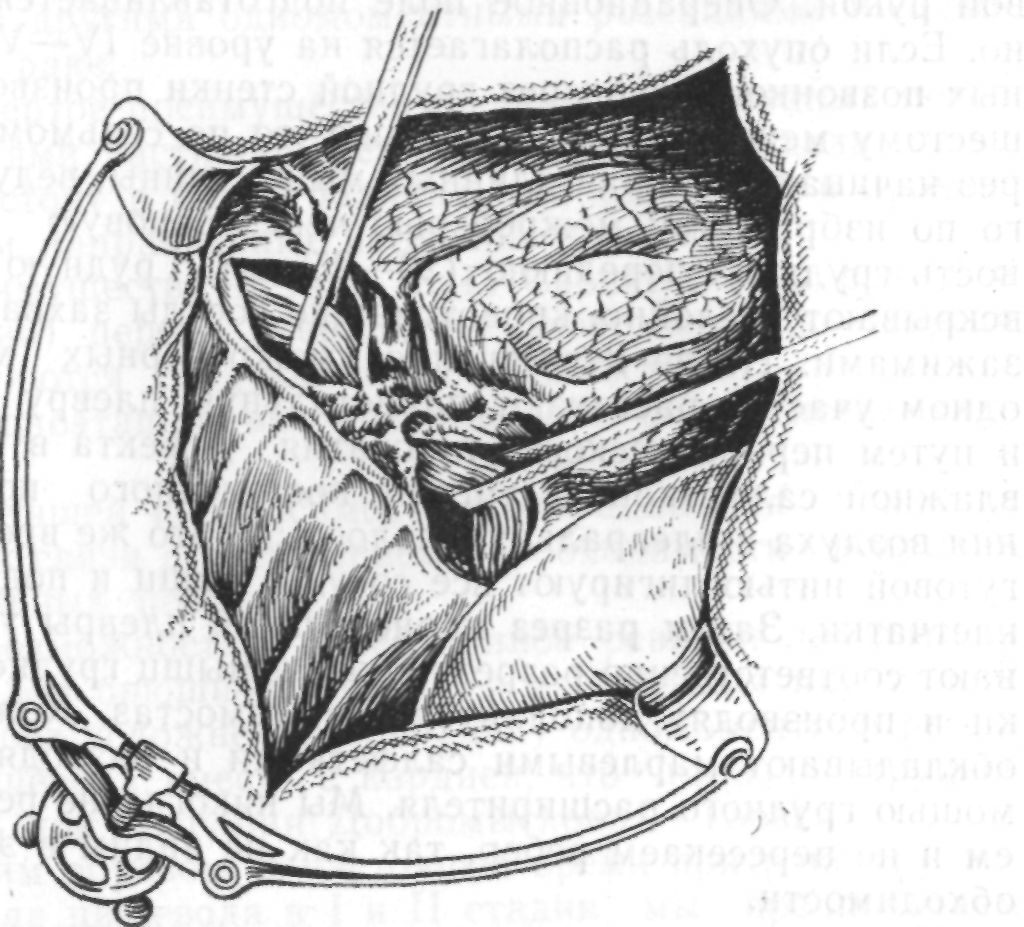
Течение послеоперационного периода после резекции пищевода по методу Добромыслова— Торека, выполняемой под спинномозговой анестезией. Послеоперационный период у больных, которым сделана чресплевральная резекция пищевода по методу Добромыслова — Торека, протекает несколько тяжелее, хотя вмешательство по объему меньше и по времени короче, чем вне-плевральная операция по методу Савиных с одномоментной эзофагопластикой.
По окончании операции больного укладывают в согретую постель в положении на спине с приподнятой верхней половиной туловища. За больным следит дежурная палатная сестра, которой поручено периодически давать для вдыхания кислород, через 6—8 часов делать инъекции пантопона по 1,5—2 мл, вечером поставить капельную клизму из теплой кипяченой воды. Сестра обязана чаще заходить в эту палату, следить за дыханием и пульсом больного. Первая ночь проходит довольно спокойно.
В первый день после операции больному назначают 20 мл 40% раствора глюкозы внутривенно, 2 раза капельную клизму из теплой воды, круговые банки на грудь, причем больной сам поворачивается на тот и другой бок. Внутримышечно вводят антибиотики. Дыхание бывает учащенным до 22—28 в минуту, иногда наблюдается цианоз губ. Пульс частый: до 110—120 в минуту, иногда бывает аритмия. Артериальное давление равно дооперационному или несколько повышено, реже понижено на 5—10 мм рт. ст. Учитывая все это, приходится назначать тонизирующие средства в виде камфарного масла по 3 мл через 8—12 часов или сердечные — строфантин с глюкозой.
Рентгенологически проверяют состояние органов грудной клетки. При необходимости производят пункцию плевральной полости и аспирируют содержимое (воздух, кровь). Делают перевязку в области пищеводного свища, открывают гастростомическую трубку и выпускают из желудка содержимое, если оно есть.
На 2-й день после операции при отсутствии осложнений со стороны легких состояние больного улучшается, одышка меньше, цианоза нет, пульс в пределах 100—ПО в минуту, артериальное давление соответствует дооперационному. Больной становится активнее. Его можно начинать кормить через гастростому жидкой и полужидкой пищей. Все назначения первого послеоперационного дня остаются.
На 3-й день состояние больного можно назвать удовлетворительным, но часто бывает кашель, вызывающий боли в правом боку. Больной получает пантопон, пенициллин, через желудочный свищ — отхаркивающие. Ему ставят банки на грудь.
С 4—5-го дня после операции некоторым больным разрешают сидеть в постели, а с 6—7-го дня — вставать.
Швы около гастростомы снимают на 8-й день после операции, с грудной стенки — на 10—11-й день. В послеоперационный период 1—2 раза переливают кровь. Обучают больного самостоятельно пользоваться гастростомой. При удовлетворительном состоянии через 2—3 недели после операции больного временно выписывают из клиники.
Так протекал неосложненный послеоперационный период у 31 из 55 больных, оперированных по методу Добромыслова—Торека.
Приводим выписку из истории болезни с гладким послеоперационным периодом.
Больной К., 50 лет, поступил в клинику 26/1 1961 г. Клинический диагноз: рак средне-грудного отдела пищевода, стадия III.
До операции: артериальное давление 140/80 мм рт. ст., пульс 64 в минуту, частота дыханий 18 в минуту.
29/Ш произведена резекция пищевода по методу Доброыыслова — Торека.
Послеоперационный период протекал удовлетворительно. Температура тела на другой день после операции 39,3°; все остальные дни в течение 2 недель она колебалась в пределах 36,5—38°, позднее стала нормальной. Артериальное давление на другой день после операции 150/84 мм рт. ст., в остальные дни было равно дооперационному. Пульс после операции на другой день был 120 в минуту, постепенно урежался—116, 112, 108, 100 и т. д. На 6-й день после операции больной начал сидеть, на 7-й день — ходить. Через неделю сделана плевральная пункция справа, удалено около 100 мл геморрагического содержимого и небольшое количество газа. Через 12 дней сняты швы с грудной стенки — зиживление первичным натяжением.
Дыхание после операции было в 1-й день 32 в минуту, на 2-й день — 28, на 3-й день — 25—26 и постепенно урежаясь, достигло 20 в минуту перед выпиской из клиники.
В течение всего послеоперационного периода больной жаловался на некоторые боли в правом боку. Выписан через 30 дней после операции в удовлетворительном состоянии.
При повторном поступлении 29А1 1961 г. ему выполнена за-грудинно-предфасциальная пластика пищевода.
Послеоперационный периоду больных с за грудинно-пред-фасциальной эзофагопластикой из тощей кишки протекает легче и проще, чем после резекции пищевода.
После операции больного помещают в такую же послеоперационную палату, как и больных после резекции пищевода, иногда рядом с ними. Назначения в день операции: обезболивающие средства, лучше пантопон через 8 часов, туалет полости рта, вечером — капельная клизма из теплой кипяченой воды в количестве 1,5 л.
На следующий день больные иногда жалуются на боли за грудиной. Им предлагают поворачиваться на бок, ставят банки на грудь, назначают антибиотики внутримышечно и 40% раствор глюкозы внутривенно. Утром и вечером делают капельные клизмы из кипяченой воды. Вводят обезболивающие средства.
На 2-й день после операции больным начинают вводить жидкость через гастростому. Боли за грудиной становятся меньше, больные самостоятельно поворачиваются в постели. Единственное осложнение, которого следует опасаться, —некроз кишки (искусственного пищевода) или участка ее. Если на 2-й послеоперационный день общее состояние больного удовлетворительное, температура близка к нормальной, пульс не частит, состояние кожных покровов в области шеи безупречно, то опасности некроза искусственного пищевода нет. В противном случае следует взять больного в операционную, снять несколько швов, раскрыть рану на шее и посмотреть состояние конца кишки. В случае ее цианоза, некроза такую кишечную петлю нужно немедленно убрать. На данную серию больных осложнений в виде некроза кишечной петли мы не наблюдали, но в практике операций загрудинной пластики при рубцовой стриктуре пищевода мы трижды убирали некротизированную кишку не позднее 3-го дня после операции, и все больные поправились. Поэтому всегда в сомнительных случаях через день после операции мы производим осмотр конца кишки на шее и никаких осложнений вследствие этого в течении послеоперационного периода не отмечали.
На 5—6-й день после пластики пищевода больные начинают садиться, на 6—7-й день — ходить. Глотать разрешается на 6—7-й день после операции. Через 9—10 суток снимают швы на брюшной стенке, а на шее — на 1—2 дня раньше. Через 10—14 дней больные принимают через рот любую хорошо обработанную пищу. После рентгенологического исследования искусственного пищевода к концу 3—4-й недели больных выписывают из клиники.
Довольно частым осложнением при этой операции бывает свищ на шее в области пищеводно-кишечного анастомоза. Однако это осложнение не опасно для жизни и не требует дополнительного хирургического вмешательства. При образовании свища больному запрещают глотать. Так как есть гастростома, то питание не страдает. Свищ на шее всегда закрывается самостоятельно в течение 1—4 недель, редко позднее.